原著者-Geoffrey De Vos
Top Contributors – Delmoitie Giovanni, Scott Cornish, Geoffrey De Vos.All Rights Reserved.のページです。 Kim Jackson and Glenn-Gerlo
定義/解説
下腿コンパートメント症候群は、四肢の伸展不可能な空間内の圧力が上昇する疾患である。 神経組織、血管および筋肉を圧迫するため、その空間内の組織の循環および機能が損なわれる。 脚や前腕の損傷後に最もよく見られますが、腕、大腿、足、臀部、手、腹部などにも発生します。
この疾患は、診断と適切な治療を行わないと、血管の圧迫とそれに伴う循環障害、酸素不足(虚血)により組織が壊死(ネクローシス)する可能性があります。 コンパートメント症候群には、急性(ACS)、亜急性、慢性労作性コンパートメント症候群(CECS)の3種類がある。
急性コンパートメント症候群(ACS)は、筋膜と骨に囲まれた閉じた非弾性の筋区画での出血や水腫によって引き起こされる。 この合併症の最も一般的な原因は、骨折、鈍的外傷、急性動脈閉塞後の再灌流傷害である。 コンパートメント内圧の上昇は、神経損傷と組織灌流の減少を引き起こし、筋虚血または浸潤好中球を介したネクローシスを引き起こす可能性がある。
慢性コンパートメント症候群(CCS)は、若いアスリートによく見られる傷害で、激しい運動中に関係する脚のコンパートメントに痛みを引き起こします。 臨床的には、筋肉のけいれん、締め付け、および時折の知覚異常の再発エピソードによって明らかになる。 また、骨格筋の圧力の上昇に伴い、疼痛、腫脹、筋機能障害を伴う。 ストレス骨折、骨膜炎、腱炎などの他の労災とは異なり、この問題は抗炎症薬や理学療法に反応しない。
この症候群はかなり定期的に発生し、長距離ランナー、サッカー選手、バスケットボール選手、軍人の男性や女性に起こります。 また、小児、青年、成人にも発生することがありますが、成人の方がより多く発生します。
臨床に関連する解剖学
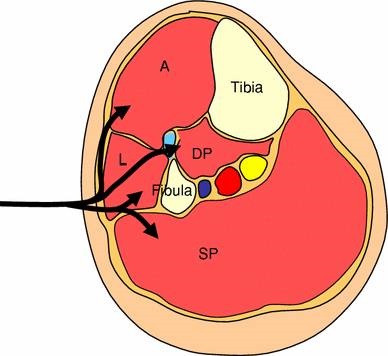
下腿には、前(A)、外側(L)、深後(DP)、表後(SP)の4つのコンパートメントが存在する。 下腿の骨(脛骨、腓骨)、骨間膜、前筋間中隔が各区画の境界である。 前区画には、前脛骨筋、長趾伸筋、長趾伸筋、第三腓骨筋、前脛骨筋、深腓骨神経が含まれる。
外側コンパートメントには、長腓骨筋と短腓骨筋、および浅腓骨神経が含まれます。 後深部コンパートメントには、後脛骨筋、長頭屈筋、長趾屈筋、膝窩筋、および脛骨神経が含まれます。 後面の表層コンパートメントには、腓腹筋、ヒラメ筋、足底筋、および腓腹神経が含まれます。 これらのコンパートメントはすべて筋膜に囲まれており、拡張することはない。
画像はイメージです。 http://www.clinorthop.org/volume/468/issue/4
疫学・病因
ACSの平均年間発症率は男性で10万人あたり7.3人、女性で10万人あたり0.7人である。 患者の多くは若い男性で、脛骨骨幹の骨折、軟部組織の損傷、出血性疾患を持つ患者である。 コンパートメント内の圧力が上昇した場合、急性(ACS)または慢性労作性コンパートメント症候群(CECS)の発症につながる可能性があります。
ACSは後に発生する。
- 脛骨骨幹部の骨折
- 軟骨の骨折。組織損傷
- 激しい筋肉使用
- 日常的な激しい運動活動
- 動脈損傷
- 薬剤過剰投与
- 火傷
CECSの主な原因の一つは反復した激しい運動であると言われています。 激しい運動では、血流と水腫の増加により、筋肉の体積と重量が最大で20%増加するため、圧力が上昇します。 コンパートメント内の軟部組織の水腫は、さらにコンパートメント内圧を上昇させ、損傷部の静脈とリンパの流れを悪くする。 さらに圧力が上昇すれば、やがて組織の虚血につながる循環となる。 弛緩した筋肉における正常な平均間質組織圧は±10-12mmHgである。 この圧力が30mmHg以上に上昇すると、組織内の小血管が圧迫され、栄養血流の減少、虚血、疼痛につながる。 前区画は、外側、深部、表層の後区画よりも頻繁に影響を受ける。
特徴/臨床像
下腿のコンパートメント症候群の患者は、筋力の低下、可動域の減少、痛みなどの長期にわたる障害に悩まされる。 コンパートメント症候群の主な症状としては、
- 締め付け感
- 腫れ
- 痛み(膝の屈伸運動時、特に筋肉の受動伸展時)
- 知覚異常
痛みと腫れはこの疾患の主症状で、ランニングなどの身体活動やバスケット、サッカーなどのスポーツで発現・増悪する。 痛みは通常、関係する区画の上にあり、足首や足に放散することもあります。 運動中は、灼熱感、痙攣、または痛みや締め付けられるような痛みが生じます。
疼痛:
疼痛は古典的にACS発症の最初の兆候であり、虚血性であり、臨床状況に比例しないものとして説明される。 ACSの診断における痛みの感度はわずか19%、特異度は97%であり、偽陰性や見逃しの割合は高いが、偽陽性の割合は低く、症状がある場合は比較的早期に認識される。 例えば、下腿後面深部にACSが疑われる場合、足を背屈させると痛みが増す。
神経学的症状と徴候:
感覚異常は付随する神経損傷の結果かもしれないが、麻痺と低感覚は患部を横切る神経の領域で起こり、通常、神経虚血の最初の徴候となる。 Ulmerは、ACSの臨床所見である知覚異常の感度を13%、特異度を98%と報告しているが、これは偽陰性であり、この症状が診断の有用な手段となることはない。
罹患したコンパートメントに含まれる筋肉の麻痺は、遅発性の徴候であると認識されており、ACSの存在を予測する上で他の徴候と同様に低い感度を持っているが、これはおそらく、痛みによる抑制、筋肉への直接的損傷、または関連する神経損傷であるかもしれないという脱力の根本原因を解釈することが困難であるためであろう。 コンパートメントは、例えば深部後方コンパートメントの場合、ギプス、包帯、または他の筋肉群によって不明瞭になることがある。
鑑別診断
運動誘発性下腿痛の患者、鑑別診断には以下が含まれる。
- 内側脛骨ストレス症候群(MTSS)
- 腓骨および脛骨ストレス骨折
- 筋膜欠損
- 神経閉塞症候群、
- 血管跛行
- 腰椎椎間板ヘルニア。
診断手順
慢性労作性コンパートメント症候群の正確な診断は、十分な病歴、身体検査、コンパートメント圧検査および/または骨スキャンで行うことができる。 しかし、病歴と身体検査が正しい診断を決定するのに不十分な場合がある。 これらのケースや、信頼できる病歴の聴取や身体検査が不可能な場合(意識障害・昏睡、中毒、小さな子供など)には、コンパートメント内圧が解決策となることがある。 筋肉コンパートメント内の正常な圧力は10-12mmHgの間である。
急性コンパートメント症候群
- 評価について。 主な所見は患肢の腫脹
- 足の屈筋と伸筋を積極的に動かせないことが重要な指標となる
- 痛みの進行などの徴候
- 患部の筋肉を受動的に伸ばすと痛む
- しばしば、深腓骨神経の圧迫または虚血により第1・第2趾間に障害感覚が認められることがある。 この神経は前区画に存在する。 感覚の低下はACSの晩期徴候である
- 動脈脈の欠如はACSの晩期徴候というよりも動脈損傷の徴候であることが多い
慢性労作性コンパートメント症候群
運動前圧力≧15mmHg
運動後1分圧力≧30mmHg
運動後5分圧力≧20mmHg
- MRI:
CECS診断に向けた閾値設定についてはさらなる検討が必要である。 MRIはコンパートメント組織圧の上昇を検出する非侵襲的な代替手段として登場するかもしれない
これらの兆候を認識することで、ACSやCECSを早期に特定し、適切な治療を直ちに開始することが可能となる。
ACSの臨床症状や徴候の感度や特異性についての報告。
|
Sympton or sign |
Particular features | Sensitivity (%) | Specificity (%) | 陽性的中率 (%) | 陰性的中率 (%) |
|
疼痛 |
異常あり 臨床状況に比例する |
||||
|
伸縮性疼痛 |
患部の筋肉を伸ばすと痛みが増す |
||||
|
感覚的なもの 変化 |
知覚・しびれ |
||||
|
運動 変化 |
患部筋群の衰弱または麻痺 |
||||
|
腫脹 |
手動触診による評価 |
アウトカム対策
損傷後の急性コンパートメント症候群による悪い結果の最も大きな決定要因は診断が遅れることである。 合併症は通常、感染症、拘縮、切断などの障害をもたらす。 診断の遅れの主な原因の1つは,本疾患に対する認識が不十分であることであろう。 評価が困難な小児や低血圧の患者が危険であることは認められているが、急性コンパートメント症候群を発症する成人のほとんどは低血圧ではない。 この症候群の危険性を認識することで、診断の遅れを減らすことができるかもしれない。 コンパートメント圧の継続的なモニタリングは、診断を早期に行い、合併症を最小限に抑えることができる。
検査
下腿の触診-その部位にしっかりとした木の感触がある。
小児-小児における進化したCSの特定は、子供のコミュニケーション能力の制限と、知らない人から検査を受けることへの不安の可能性から困難である。 整形外科医は、CSに関連する5つのP(疼痛、知覚異常、麻痺、蒼白、無脈動)を探すように訓練されている。 不安で怯えた幼児を診察することは困難であり、痛みの程度を記録することは、効果的なコミュニケーションをとることができない、または、その気がない子供には現実的でない。
医学的管理
最も標準的な治療は筋膜切開術であるが、その効果に関する報告のほとんどは短い追跡調査期間でのものである。 4つのコンパートメント(前部、外側、後深部、後表層)すべてを1つの外側切開、または前外側切開と後内側切開で減圧することが推奨されています。 手術 術後数日で一般的な活動に参加することができます。 治療は、安静、氷、活動の修正、そして適切であれば非ステロイド性抗炎症薬から始めるべきである。
理学療法管理
CECSの痛みを軽減する唯一の非手術的治療は、原因となる活動を停止することである。 通常の身体活動は、痛みの許す範囲で変更する必要がある。 心肺機能を維持したい患者には、ランニングの代わりにサイクリングがコンパートメント圧上昇の危険性が低いのでよいだろう。 マッサージ療法は、症状が軽い患者や外科的介入を拒否する患者に対して、いくらかの利益をもたらすかもしれない。 しかし、全体的に見ると、非手術的治療は一般的に成功しておらず、治療せずに症状が消えることはない。 前述のように、未治療のコンパートメント症候群は筋肉や神経の虚血を引き起こし、最終的にはコンパートメント内の組織死、筋肉壊死、永久的な神経障害といった不可逆的な損傷を引き起こす可能性がある。 また、運動を再開すると症状が再発することが多い。 スポーツを中止することも選択肢の一つであるが、ほとんどの選手が拒否する選択である。
保存療法
CECSの保存療法は、主に患部への活動や負荷を減らすことが重要である。 水中ランニングなどの水中運動は、患部に不必要な負荷をかけることなく、可動性と筋力を維持/向上させることができる。 また、マッサージやストレッチ運動も効果的であることが示されています。 マッサージ療法は、症状の軽い患者さんや外科的手術を拒否した方にも有効で、痛みなくより多くの運動ができるようになります。
術前治療
CECSにおける術前治療としては、運動量の減少、運動開始前のクロストレーニングや筋肉のストレッチの励行が挙げられる。 この方法はCECSの一次予防にも有用であると考えられるが、まだ限られた研究しか行われていない。 その他の術前対策としては、安静、靴の改良、炎症を抑えるための非ステロイド性抗炎症薬(NSAIDs)の使用などがある。 また、ギプス、スプリント、患肢の圧迫を避けることが推奨される。
CECSの術後療法としては、術式により多少の違いはあるが、体重支持を補助する。 手術創が治癒した後は、固定式サイクリングや水泳に移行することができる。 アイソキネティック筋力強化運動は3~4週で開始することができる。 ランニングは3-6週目に活動プログラムに組み込まれます。 スピードと敏捷性に重点を置き、約6-12週で本格的なアクティビティが導入されます。
- 地形により適した靴を履く
- 運動により適した表面や地形を選ぶ
- 活動のペースを決める
- 特定の活動を完全に避ける
- 回復と健康維持のための戦略を身につける(e.例:セッション間の適切な休息)
- 怪我のリスクを下げるために職場を変更する
術後理学療法は、回復を成功させるために不可欠である。 治療には、可動域、移動性、強度、および機能を回復するための戦略が組み込まれます。
Key Research
Matthew R., Daniel B., Laith M. and Andrew S. Chronic exertional compartment syndrome: diagnosis and management. BioMedSearch. (2005) 第62巻
Resources
Literature:
- M Béuima M., Bojanic I… Overuse injuries of the musculoskeletal system(筋骨格系の使いすぎによる損傷). CRCプレス、
- C リード・D.. スポーツ傷害の評価とリハビリテーション. Churchill Livingstone USA, 1992
Clinical Bottom Line
Acute compartment syndrome (ACS) is occurring when increased pressure within a compartment bounded by unyielding fascial membranes that space is compromised circulation and function of the tissues within that space. ACSは外科的緊急事態である。
- ACSは、特に下腿または前腕の長骨骨折を含む重大な外傷後すぐに発症することが最も多い。 ACSはまた、貫通外傷または軽微な外傷の後、あるいは虚血再灌流障害、凝固障害、特定の動物の咬傷、静脈注射液の溢出、娯楽薬の注射、および長時間の四肢圧迫などの非外傷性の原因によって発症することもある。
- ACSを診断するための身体検査の精度は限られている。 ACSの初期症状には、損傷に比例しない進行性の疼痛が含まれ、徴候には、緊張した腫脹区画および患部区画内の筋肉を受動的に伸ばしたときの疼痛が含まれる。 ACS発症の重要な手がかりは、数時間にわたる症状と徴候の急速な進行と、危険な患者において診断と一致する複数の所見が存在することである。 ACSの危険性のある患者を注意深く観察し、連続的に検査することは、非常に重要である。 運動障害は、不可逆的な筋肉や神経の損傷に関連する晩期所見である。
- 患者の危険因子と臨床所見に基づいてACSが疑われるときはいつでも、直ちに外科的診察を受けるべきである。 可能な限り、外科医は診断の助けとなるコンパートメント圧の測定の必要性を判断すべきである。 病気の初期に行われるかもしれない1回の正常なコンパートメント圧の測定は、ACSを除外するものではない。 患者のリスクが中程度から高い場合、または臨床的疑いが持続する場合には、連続的または継続的な測定が重要です。
- 組織区画の正常圧は0~8mmHgの間になります。 ACSの徴候は、組織の圧力が上昇し、全身圧力に近づくと発現する。 しかし、傷害に必要な圧力は様々である。 全身性高血圧の患者では末梢神経に障害が起こる前に高い圧力が必要となる場合があり、低血圧または末梢血管疾患の患者ではより低い圧力でACSが発症する場合がある。
- ACSを示唆する臨床所見を有する患者におけるコンパートメント圧測定を解釈する際には、拡張期血圧とコンパートメント圧の差が30mmHg以下をコンパートメント圧上昇の閾値とすることが提案されている。 あらゆるドレッシング、スプリント、ギブス、または他の制限的な覆いは取り除かれるべきである。 四肢は胴体と水平に保ち、高くしたり低くしたりしてはならない。 鎮痛剤を投与し、補助酸素を供給する必要がある。 低血圧は灌流を減少させるので、等張食塩水の静脈内投与で治療すべきである。
すべての関係する区画を完全に減圧するための開創は、大多数の症例におけるACSの決定的な治療法である。 筋膜切開術の実施が遅れると、病的状態になる。
慢性労作性コンパートメント症候群(CECS)
CECSの臨床症状を有し,労作性コンパートメント圧の上昇を確認した患者において,手術療法は保存療法と比較して臨床転帰を改善させることが示された。 23歳以下の患者、前側コンパートメントリリース(前側/外側リリースと比較)は、筋膜切除術後の主観的機能および満足度の改善と関連する要因である。 6754>
Compartment Syndrome in children
A increased need for analgesics is often the first sign of CS in children and should be considered a significant sign for ongoing tissue necrosis.鎮痛剤の必要性の増加は、しばしば小児のコンパートメント症候群の最初の兆候である。 CSは依然として臨床診断であり、コンパートメント圧の測定は、コミュニケーションをとらない患者や診断が不明確な場合に、確認検査としてのみ行うべきである。 上腕骨顆上骨折、前腕骨骨折、脛骨骨折、および医学的な凝固障害の危険因子を持つ小児は、リスクが高いため、注意深く観察する必要がある。 筋膜切開術で早期に治療すれば、長期的に良好な臨床結果が期待できる。
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 Bong MR., Polatsch DB., Jazrawi LM., Rokit AS.の項参照。 慢性労作性コンパートメント症候群、診断と管理。 関節疾患病院 2005年 62巻 3号 & 4.
- 2.0 2.1 Rorabeck CH. 下肢のコンパートメント症候群の治療法。 Division of Orthopaedic Surgery, University Hospital, London, Ontario, Canada, © 1984 British Editorial Society of Bone and Joint Surgery vol. 66-b
- Kirsten G.B, Elliot A, Jonhstone J. Diagnosing acute compartment syndrome. 骨と関節の手術のジャーナル(Br)2003年。 第85巻 第5号 625-632
- 4.0 4.1 4.2 4.3 4.4 Oprel PP., Eversdij MG., Vlot J., Tuinebreijer WE. 下腿の急性コンパートメント症候群:診断が困難か? Department of Surgery-Traumatology and Pediatric Surgery, Erasmus MC, University Medical Center Rotterdam, The Open Orthopaedics Journal, 2010, 4, 115-119
- 5.0 5.1 5.2 Frink, Michael, et al. “Long term results of compartment syndrome of the lower limb in polytraumatised patients. “多発外傷患者における下肢のコンパートメント症候群。 Injury 38.5 (2007): 607-613
- 6.0 6.1 Turnipseed, William D., Christof Hurschler, and Ray Vanderby. 「このような場合、脛骨の動静脈の流れが悪くなり、筋膜の力学的および生化学的特性と慢性前方コンパートメント症候群の発生との関連性が低下する。 Journal of vascular surgery 21.5 (1995): 810-817.
- 7.0 7.1 Styf, Jorma R., and Lars M. Körner. 「下腿の慢性前区画症候群の診断”. Acta orthopaedica Scandinavica 58.2 (1987): 139-144.
- 8.0 8.1 8.2 Chechik, O., G. Rachevsky, and G. Morag. “Michael Drexler, T. Frenkel Rutenberg, N. Rozen, Y. Warschawski, E. Rath, Single minimal incision fasciotomy for the treatment of chronic exertional compartment syndrome: outcomes and complications, Archives of Orthopaedic and Trauma Surgery – September 2016
- 9.0 9.1 Van der Wal, W. A., et al. “The natural course of chronic exertional compartment syndrome of the lower leg.”. 膝関節外科、スポーツ外傷学、関節鏡 23.7 (2015): 2136-2141.
- 10.0 10.1 10.2 10.3 エイブラハムTR. 急性コンパートメント症候群. フィジカル・メディシン・アンド・リハビリテーション. (2016)
- 11.0 11.1 Blackman PG, Simmons LR, Crossley KM: Treatment of chronic exertional anterior compartment syndrome with massage: a pilot study. Clin J Sport Med 1998;8:14-7.
- 12.0 12.1 McQueen, M. M., and P. Gaston. “急性コンパートメント症候群”。 骨 & 関節ジャーナル 82.2 (2000): 200-203.
- Hutchinson MR, Ireland ML. “アスリートにおける一般的なコンパートメント症候群。 治療とリハビリテーション “スポーツ医学。 1994年3月17日(3):200から8。
- 14.0 14.1 Ulmer T. The clinical diagnosis of compartment syndrome of the lower leg: are clinical findings predictive of the disorder? Journal of Orthopaedic Trauma 2002; 16(8): 572-577
- McQueen M, Duckworth A, The diagnosis of acute compartment syndrome: a review, European Journal of Trauma and Emergency Surgery, October 2014, Volume 40, Issue 5, pp 521-528
- Slimmon, Drew, et al. “Long-term outcome of fasciotomy with partial fasciectomy for chronic exertion compartment syndrome of the lower leg.”(Drew 他、”汎発的慢性下肢コンパートメント症候群に対する部分的筋膜切除術の長期成績)。 アメリカン・ジャーナル・オブ・スポーツ・メディシン 30.4 (2002): 581-588.
- Pedowitz RA, Hargens AR, Mubarak SJ, Gershuni DH: Modified criteria for the objective diagnosis of chronic compartment syndrome of the leg.下腿の慢性コンパートメント症候群の客観的診断のための修正された基準。 Am J Sports Med 1990;18:35-40.
- 18.0 18.1 Pooya Hosseinzadeh, MD, and Vishwas R. Talwalkar, MD Compartment Syndrome in Children(小児におけるコンパートメント症候群): Diagnosis and Management, American Journal of Orthopaedics, 2016 January;45(1):19-22
- Orlin, Jan Roar, et al. “Prevalence of chronic compartment syndrome of the legs: Implications for clinical diagnostic criteria and therapy. “下肢の慢性コンパートメント症候群の有病率。 スカンジナビアン・ジャーナル・オブ・ペイン 12 (2016): 7-12.
- 20.0 20.1 20.2 20.3 Gregory A Rowdon, MD; 編集長: Craig C Young, MD et al Chronic Exertional Compartment Syndrome Treatment & Management 更新しました。 2015年10月08日の記事です。
- Wiegand, N., et al. “Differential scanning calorimetric examination of the human skeletal muscle in a compartment syndrome of the lower extremities.”(下肢のコンパートメント症候群におけるヒト骨格筋の示差走査熱量測定)。 Journal of thermal analysis and calorimetry 98.1 (2009): 177-182.
- Val Irion, Robert A. Magnussen, Timothy L. Miller , Christopher C. Kaeding “Return to activity following fasciotomy for chronic exertional compartment syndrome” Eur J Orthop Surg Traumatol October 2014, Volume 24, Issue 7, pp 1223-1228.より引用。
- 23.0 23.1 Andrea Stracciolini MD , E. Mark Hammerberg MD, Maria E Moreira, MD Richard G Bachur, MD Jonathan Grayzel, MD, FAAEM 四肢の急性のコンパートメント症候群