Original Editors – Geoffrey De Vos
Top Contributors – Delmoitie Giovanni, Scott Cornish, Geoffrey De Vos, Kim Jackson ja Glenn-Gerlo
Määritelmä/kuvaus
Säären alaraajaoireyhtymä on tila, jossa paine nousee raajan sisällä olevassa ei-ulottuvassa tilassa. Tämä vaarantaa kyseisessä tilassa olevien kudosten verenkierron ja toiminnan, koska se puristaa hermokudosta, verisuonia ja lihaksia. Sitä esiintyy yleisimmin säären ja kyynärvarren vammojen jälkeen, mutta sitä esiintyy myös käsivarressa, reidessä, jalkaterässä, pakarassa, kädessä ja vatsassa.
Tämä tila voi johtaa kudoksen kuolemaan (nekroosi) verisuonten puristumisen ja sitä seuraavan verenkierron häiriön ja hapenpuutteen (iskemia) vuoksi, jos sitä ei diagnosoida ja hoideta asianmukaisesti. On olemassa kolme erilaista lokero-oireyhtymää: akuutti (ACS), subakuutti ja krooninen rasituksen aiheuttama lokero-oireyhtymä (CECS).
Akuutti lokero-oireyhtymä (ACS) aiheutuu verenvuodosta tai ödeemasta suljetussa, ei-elastisessa lihasosastossa, jota ympäröi faskia ja luu. Tämän komplikaation yleisimpiä syitä ovat murtumat, tylpät traumat ja reperfuusiovamma akuutin valtimotukoksen jälkeen. Lisääntyvä osastonsisäinen paine voi johtaa hermovaurioon ja heikentyneeseen kudosperfuusioon, mikä johtaa lihaksen iskemiaan tai nekroosiin, jota infiltroivat neutrofiilit välittävät.
Krooninen lokero-oireyhtymä (CCS) on yleinen vamma nuorilla urheilijoilla, ja se aiheuttaa kipua asianomaisessa säären lokerossa rasittavassa liikunnassa. Kliinisesti se ilmenee toistuvina lihaskramppeina, kireytenä ja satunnaisina parestesioina. Lisäksi luurankolihaksessa on paineen nousua, johon liittyy kipua, turvotusta ja heikentynyt lihastoiminta. Toisin kuin muut rasitusvammat, kuten rasitusmurtuma, periostiitti tai jännetulehdus, tämä ongelma ei reagoi tulehduskipulääkkeisiin tai fysioterapiaan.
Tämä oireyhtymä esiintyy melko säännöllisesti ja sitä esiintyy pitkän matkan juoksijoilla, jalkapalloilijoilla, koripalloilijoilla ja sotilailla. Sitä voi esiintyä myös lapsilla, nuorilla tai aikuisilla, mutta useammin aikuisilla.
Kliinisesti merkityksellinen anatomia
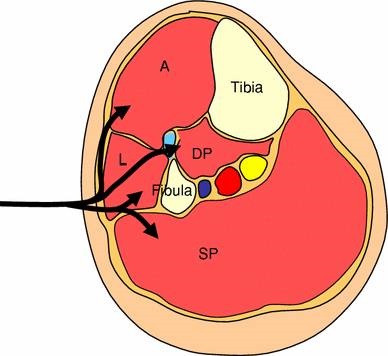
Sääressä on neljä lokeroa, anteriorinen (A), lateraalinen (L), syvä posteriorinen (DP) ja pinnallinen posteriorinen (SP). Alasäären luut (sääri- ja pohjeluu), luidenvälinen kalvo ja anteriorinen intermuskulaarinen väliseinä ovat lokeroiden rajoja. Etummaiseen osastoon kuuluvat: tibialis anterior, extensor hallucis longus, extensor digitorum longus, peroneus tertius, tibialis anterior ja säärihaarahermo.
Lateraaliseen osastoon kuuluvat peroneus longus ja brevis sekä pinnallinen peroneushermo. Syvään takimmaiseen osastoon kuuluvat tibialis posterior, flexor hallucis longus, flexor digitorum longus, popliteus ja tibialishermo. Pinnalliseen takimmaiseen osastoon kuuluvat gastrocnemius, soleus, plantaris ja hermo sural. Kaikkia näitä osastoja ympäröi faskia, joka ei laajene.
Kuva: http://www.clinorthop.org/volume/468/issue/4
Epidemiologia /Etiologia
Keskimääräinen vuosittainen ACS:n ilmaantuvuus miehillä on 7,3/100.000 ja naisilla 0,7/100.000. Monet potilaat ovat nuoria miehiä, joilla on sääriluun diafyysin murtuma, pehmytkudosvamma tai joilla on verenvuototauti. Mikä tahansa tila, joka johtaa paineen nousuun osastossa, voi johtaa akuutin (ACS) tai kroonisen rasituksen aiheuttaman osasto-oireyhtymän (CECS) kehittymiseen.
ACS ilmenee, kun:
- Sääriluun diafyysin murtuma
- Pehmeän-kudosvamma
- Intensiivinen lihaskäyttö
- Aikapäiväinen äärimmäinen liikuntaharrastus
- Valtimovamma
- Lääkkeiden yliannostus
- Palovammat
Yksi tärkeimmistä CECS:n aiheuttajista on toistuva ja rasittava liikunta. Rasittavan liikunnan aikana lihasten tilavuus ja paino voivat kasvaa jopa 20 % lisääntyneen verenkierron ja turvotuksen vuoksi, joten paine kasvaa. Osaston sisällä olevien pehmytkudosten turvotus nostaa entisestään osaston sisäistä painetta, mikä heikentää laskimo- ja imunestejohtumista loukkaantuneelta alueelta. Jos paine nousee edelleen, siitä tulee lopulta kierre, joka voi johtaa kudosiskemiaan. Normaali keskimääräinen interstitiaalinen kudospaine rentoutuneissa lihaksissa on ± 10-12 mmHg. Jos tämä paine nousee 30 mmHg:iin tai sitä suuremmaksi, kudoksen pienet verisuonet puristuvat, mikä johtaa ravinteiden verenkierron vähenemiseen, iskemiaan ja kipuun. Anteriorinen lokero kärsii useammin kuin lateraalinen, syvä ja pinnallinen posteriorinen lokero.
Tuntomerkit/Kliininen kuvaus
Potilaat, joilla on alaraajojen lokero-oireyhtymä, kärsivät pitkäaikaisista haittatekijöistä, kuten heikentyneestä lihasvoimasta, heikentyneestä liikelaajuudesta ja kivusta. Yleisimmät oireet lokero-oireyhtymällä ovat:
- Kireyden tunne
- Turvotus
- Kipu (polven aktiivisessa taivutuksessa ja erityisesti lihasten passiivisessa ojennuksessa)
- Parestesia
Kipu ja turvotus ovat johtavia oireita tässä tilassa, ja se ilmaantuu ja pahenee fyysisten aktiviteettien, kuten juoksun, ja muiden urheilulajien, kuten koripallon ja jalkapallon, aikana. Kipu sijoittuu yleensä kyseessä oleviin lokeroihin ja voi säteillä nilkkaan tai jalkaterään. Polttava, kouristava tai särkevä kipu ja kireys kehittyvät liikunnan aikana. Äärimmäisissä tapauksissa (tai epäasianmukaisessa hoidossa) on mahdollista, että sääri, nilkka ja jalkaterä halvaantuvat.
Kipu:
Kipu on klassisesti ensimmäinen merkki ACS:n kehittymisestä, se on luonteeltaan sepelvaltimotauti ja sitä kuvataan suhteettomaksi kliiniseen tilanteeseen nähden. Kivun herkkyys ACS:n diagnosoinnissa on vain 19 % ja spesifisyys 97 %, mikä voi johtaa suureen määrään vääriä negatiivisia tai huomaamatta jääneitä tapauksia, mutta pieneen määrään vääriä positiivisia tapauksia, ja jos kipua esiintyy, tila tunnistetaan suhteellisen varhaisessa vaiheessa.
Kipu tuntuu usein, kun kyseessä olevaa lihasryhmää venytetään passiivisesti. Jos esimerkiksi epäillään ACS:ää säären syvässä takimmaisessa osastossa ja jalka on dorsifleksiossa, lisääntynyt kipu on ilmeinen.
Neurologiset oireet ja merkit:
Pareestesiaa ja hypoestesiaa voi esiintyä sairastuneen osaston läpi kulkevien hermojen alueella, ja ne ovat yleensä ensimmäiset merkit hermoiskemiasta, vaikkakin aistimuspoikkeavuudet voivat olla seurausta samanaikaisesta hermovammasta. Ulmer raportoi, että parafesian kliinisen löydöksen herkkyys on 13 prosenttia ja spesifisyys 98 prosenttia ACS:n yhteydessä, mikä on väärien negatiivisten oireiden osuus, minkä vuoksi tämä oire ei ole hyödyllinen diagnostinen väline.
Vaurioituneisiin osastoihin sisältyvien lihasten lamaantuminen on tunnustettu myöhäiseksi merkiksi, ja sen herkkyys ACS:n ennustamisessa on yhtä alhainen kuin muidenkin merkkien, luultavasti siksi, että heikkouden perimmäisen syyn tulkitseminen on vaikeaa, sillä se voi olla kivun aiheuttama esto, suora lihasvaurio tai siihen liittyvä hermovaurio.
Turvotus:
Vaurioituneessa osastossa esiintyvä turvotus voi olla merkkinä ACS:stä, vaikkakin turvotuksen voimakkuusastetta on hankala arvioida täsmällisesti, mikä tekee tästä merkistä hyvin subjektiivisen. Osasto voi olla kipsin, sidoksen tai muiden lihasryhmien peittämä, esimerkiksi syvän takimmaisen osaston tapauksessa.
Differentiaalidiagnostiikka
Potilailla, joilla on rasituksen aiheuttamaa säären alaraajakipua, erotusdiagnostiikkaan kuuluvat:
- mediaalinen sääriluun rasitusoireyhtymä (MTSS)
- fibulaariset ja sääriluun rasitusmurtumat
- faskiaaliset defektit
- hermojen kietoutumisoireyhtymät,
- vaskulaarinen klaudikaatio
- lannerangan välilevytyrä.
Diagnostiset menetelmät
Kroonisen rasitusperäisen lokero-oireyhtymän tarkka diagnoosi voidaan tehdä perusteellisella anamneesilla, fyysisellä tutkimuksella, lokero-painekokeella ja/tai luun tähystyksellä.
Potilaan anamneesilla ja fyysisellä tutkimuksella on tärkeä rooli ACS:n diagnosoinnissa. Joissakin tapauksissa anamneesi ja fyysinen tutkimus eivät kuitenkaan riitä oikean diagnoosin määrittämiseen. Näissä tapauksissa ja muissa tilanteissa, joissa luotettavan anamneesin hankkiminen tai fyysisen tutkimuksen tekeminen on mahdotonta (tajuttomuus/kooma, päihtymys, pienet lapset jne.), osastonsisäinen paine voi tarjota ratkaisun. Normaali paine lihasosastossa on 10-12 mmHg.
Akuutti lokero-oireyhtymä
- arvioinnissa, ensisijainen löydös on sairastuneen raajan turvotus
- Kyvyttömyys liikuttaa aktiivisesti jalkaterän fleksoreita ja ekstensoreita on tärkeä indikaattori
- Merkkejä, kuten kivun eteneminen
- Kipu sairastuneen lihaksen passiivisella venyttelyllä
- Tiheästi havaitaan ensimmäisen ja toisen varpaan väliin jäävässä verkkoavaruudessa häiriötuntemusta syvän alueen peroneushermon puristumisen tai iskemian seurauksena. Tämä hermo sijaitsee anteriorisessa osastossa. Heikentynyt tunto on ACS:n myöhäinen merkki
- Valtimopulssin puuttuminen on useammin merkki valtimovammasta kuin ACS:n myöhäinen merkki
Krooninen rasitusoireinen osasto-oireyhtymä
.
- Kipu alkaa ensimmäisten 30 minuutin kuluessa liikunnasta ja voi säteillä nilkkaan/jalkaan
- Kipu lakkaa, kun liikunta lopetetaan
- Päivittäiset toiminnot eivät yleensä ole provosoivia
- Arvioinnissa, ensisijainen löydös on vaurioituneen raajan turvotus
- Kyvyttömyys liikuttaa aktiivisesti jalkaterän fleksoreita ja ekstensoreita on tärkeä indikaattori
- Merkkejä, kuten kivun eteneminen
- Kudossisäisten kudospaineiden rekisteröinti (neula ja manometri, wick-katetri, rakokatetri):
Kudospaine ennen harjoitusta ≥ 15 mmHg
1 minuutti harjoituksen jälkeen paine ≥ 30 mmHg
5 minuuttia harjoituksen jälkeen paine ≥ 20 mmHg
- MRI:
Lisäselvityksiä tarvitaan kynnysarvojen määrittelemiseksi, jotta voidaan määritellä kynnysarvot CECS:n diagnoosia varten. Magneettikuvaus saattaa nousta noninvasiiviseksi vaihtoehdoksi kohonneiden lokerokudospaineiden havaitsemiseen
Tunnistamalla nämä merkit on mahdollista tunnistaa ACS ja CECS varhaisessa vaiheessa, jolloin asianmukainen hoito voidaan aloittaa välittömästi.
ACS:n kliinisten oireiden ja merkkien raportoidut herkkyydet ja spesifisyydet:
|
Oire tai merkki |
Erityispiirteet | Herkkyys (%) | Spesifisyys (%) | Erityisyys (%) | Positiivinen ennustearvo (%) | Negatiivinen ennustearvo (%) |
|
Kipu |
Out of suhteessa kliiniseen tilanteeseen |
|||||
|
Venytyskipu |
Lisääntynyt kipu venytettäessä kyseessä olevia lihaksia |
|||||
|
Tuntoaistimus. muutokset |
Pareestesia tai tunnottomuus |
|||||
|
Motorinen muutokset |
Haitan kohteena olevien lihasryhmien heikkous tai halvaus |
|||||
|
Turvotus |
Arvioidaan manuaalisella palpaatiolla |
Tulosmittaukset
Akuutin lokero-oireyhtymän huonon lopputuloksen tärkein tekijä vamman jälkeisen akuutin lokero-oireyhtymävammautumisen yhteydessä on diagnoosin viivästyminen. Komplikaatiot ovat yleensä invalidisoivia, ja niihin kuuluvat infektio, kontraktuura ja amputaatio. Yksi tärkeimmistä viivästymisen syistä voi olla puutteellinen tietoisuus tilasta. Vaikka on tunnustettu, että lapset ovat riskiryhmässä arvioinnin vaikeuden vuoksi ja että hypotensiiviset potilaat ovat riskiryhmässä, suurin osa akuutin lokero-oireyhtymän saaneista aikuisista ei ole hypotensiivisiä. Tietoisuus oireyhtymän riskistä voi vähentää diagnoosin viivästymistä. Jatkuva lokeropaineen seuranta voi mahdollistaa diagnoosin tekemisen aikaisemmin ja komplikaatioiden minimoimisen. Varhainen diagnoosi ja hoito ovat tärkeitä, jotta vältetään akuutin lokero-oireyhtymän jälkeinen pitkäaikainen invaliditeetti.
Tutkimus
Alkavarren tunnustelu – alueella on kiinteä, puumainen tunto.
Lapset – Kehittyvän CS:n tunnistaminen lapsella on hankalaa lapsen rajoittuneen kommunikaatiokyvyn ja mahdollisen ahdistuksen vuoksi, joka johtuu siitä, että lapsi voi joutua ventovieraan henkilön tutkittavaksi. Ortopedit on koulutettu etsimään CS:ään liittyviä 5 P:tä (kipu, parestesia, halvaus, kalpeus, pulssittomuus). Ahdistuneen ja pelokkaan pikkulapsen tutkiminen on vaikeaa, eikä kivun asteen dokumentointi ole käytännöllistä lapselle, joka ei ehkä pysty tai halua kommunikoida tehokkaasti.
Lääketieteellinen hoito
Hoidon kultainen standardi on faskiotomia, mutta useimmat raportit sen tehokkuudesta ovat lyhyiltä seurantajaksoilta. On suositeltavaa, että kaikki neljä lokeroa (anteriorinen, lateraalinen, syvä posteriorinen ja pinnallinen posteriorinen) dekompressoidaan yhdellä lateraalisella viillolla tai anterolateraalisella ja posteromediaalisella viillolla. Leikkaus Potilaat voivat osallistua kaikkiin tavanomaisiin toimintoihin muutama päivä leikkauksen jälkeen. Hoito on aloitettava levolla, jäähoidolla, toiminnan muokkaamisella ja tarvittaessa steroideihin kuulumattomilla tulehduskipulääkkeillä.
Fysioterapian hoito
Ainoa ei-operatiivinen hoito, joka varmasti lievittää CECS:n kipua, on aiheuttavan toiminnan lopettaminen. Normaalia fyysistä toimintaa on muutettava kivun salliessa. Pyöräily voidaan korvata juoksemisella potilailla, jotka haluavat ylläpitää sydän- ja hengityskuntoaan, koska siihen liittyy pienempi lokeropaineen kohoamisen riski. Hieronnasta voi olla jonkin verran hyötyä potilaille, joilla on lieviä oireita tai jotka kieltäytyvät kirurgisesta toimenpiteestä. Kaiken kaikkiaan ei-operatiivinen hoito on kuitenkin yleensä epäonnistunut, eivätkä oireet katoa ilman hoitoa. Kuten mainittiin, hoitamaton lokero-oireyhtymä voi aiheuttaa lihasten ja hermojen iskemiaa ja johtaa lopulta peruuttamattomiin vaurioihin, kuten kudoskuolemaan, lihasnekroosiin ja pysyvään neurologiseen vajeeseen lokerossa.
Fysioterapia CECS:ssä
Konservatiivista terapiaa on kokeiltu CECS:n hoidossa, mutta se on yleensä epäonnistunut. Oireet tyypillisesti uusiutuvat, kun potilas palaa liikunnan pariin. Urheilun lopettaminen on yksi vaihtoehto, mutta useimmat urheilijat kieltäytyvät siitä.
Konservatiivinen hoito
CECS:n konservatiiviseen hoitoon kuuluu pääasiassa aktiivisuuden tai kuormituksen vähentäminen kyseisessä osastossa. Vesiharjoittelulla, kuten vedessä juoksemisella, voidaan ylläpitää/parantaa liikkuvuutta ja voimaa kuormittamatta tarpeettomasti vaurioitunutta osastoa. Myös hieronnan ja venyttelyharjoitusten on todettu olevan tehokkaita. Hierontahoito voi myös auttaa potilaita, joilla on lieviä oireita, tai henkilöitä, jotka ovat kieltäytyneet kirurgisesta toimenpiteestä, jolloin he voivat harrastaa enemmän liikuntaa ilman kipua. Ei-operatiivisella hoidolla pyritään saavuttamaan tai säilyttämään nivelen liikkuvuus.
Kirurgista hoitoa edeltävä hoito
Kirurgista hoitoa edeltävään hoitoon CECS:ssä kuuluu aktiivisuuden vähentäminen ja kannustaminen ristikkäisharjoitteluun ja lihasten venyttelyyn ennen liikunnan aloittamista. Tästä lähestymistavasta voi olla apua myös CECS:n primaaripreventiossa, vaikka tutkimustietoa on saatavilla vain vähän. Muita leikkausta edeltäviä toimenpiteitä ovat lepo, kenkien muokkaaminen ja ei-steroidisten tulehduskipulääkkeiden (NSAID) käyttö tulehduksen vähentämiseksi. On suositeltavaa välttää kipsaamista, lastoittamista tai kyseisen raajan puristamista.
Kirurgisen hoidon jälkeinen hoito
CECS:n kirurgisen hoidon jälkeiseen hoitoon kuuluu avustettu painonsiirto, jossa on jonkin verran vaihtelua leikkaustekniikasta riippuen. Varhaista mobilisaatiota suositellaan mahdollisimman pian, jotta voidaan minimoida arpeutuminen, joka voi johtaa kiinnikkeisiin ja oireyhtymän uusiutumiseen.
Aktiivisuus voidaan nostaa paikallaan pyöräilyyn ja uintiin leikkaushaavojen parantumisen jälkeen. Isokineettiset lihasvoimaharjoitukset voidaan aloittaa 3-4 viikon kuluttua. Juoksu integroidaan aktiivisuusohjelmaan 3-6 viikon kohdalla. Täysi aktiivisuus aloitetaan noin 6-12 viikon kuluttua, jolloin keskitytään nopeuteen ja ketteryyteen. Seuraavassa on suosituksia täydelliseen toipumiseen ja uusiutumisen välttämiseen;
- Käytetään maastoon sopivampia jalkineita
- Valitaan liikuntaan sopivammat pinnat ja maastot
- Toiminnan tahdistaminen
- Välttää tiettyjä toimintoja kokonaan
- Harjoitellaan toipumisstrategioita ja terveyden ylläpitoa (esim.esim. asianmukainen lepo harjoitusten välillä)
- Työpaikan muokkaaminen loukkaantumisriskin pienentämiseksi
Postoperatiivinen fysioterapia on olennaisen tärkeää onnistuneen toipumisen kannalta. riippuen toimenpiteen luonteesta, paranemisen odotettavissa olevasta aikataulusta ja kuntoutuksen aikana saavutetusta edistymisestä. Hoito sisältää strategioita, joilla palautetaan liikelaajuus, liikkuvuus, voima ja toimintakyky.
Keskeinen tutkimus
Matthew R., Daniel B., Laith M. ja Andrew S. Chronic exertional compartment syndrome: diagnosis and management. BioMedSearch. (2005) Volume 62
Lähteet
Kirjallisuus:
- M Béuima M., Bojanic I.. Overuse injuries of the musculoskeletal system. CRC press,
- C Reid D.. Urheiluvammojen arviointi ja kuntoutus. Churchill Livingstone USA, 1992
Clinical Bottom Line
Akuutti lokero-oireyhtymä (ACS) syntyy, kun kohonnut paine joustamattomien faskiaalisten kalvojen rajaamassa lokerossa vaarantaa verenkierron ja kyseisessä tilassa olevien kudosten toiminnan. ACS on kirurginen hätätilanne.
- ACS kehittyy useimmiten pian merkittävän trauman jälkeen, erityisesti säären tai kyynärvarren pitkien luiden murtumien yhteydessä. ACS voi ilmetä myös läpäisevien tai lievien traumojen jälkeen tai ei-traumaattisista syistä, kuten iskemia-reperfuusiovauriosta, koagulopatiasta, tietyistä eläinten myrkytyksistä ja puremista, suonensisäisten nesteiden ekstravasaatiosta, vapaa-ajan huumausaineiden injektoinnista ja pitkittyneestä raajan puristuksesta.
- Fyysisen tutkimuksen tarkkuus ACS:n diagnosoinnissa on rajallinen. ACS:n varhaisiin oireisiin kuuluu etenevä kipu, joka ei ole oikeassa suhteessa vammaan; merkkeinä ovat kireät, turvonneet lokerot ja kipu, kun lihaksia venytetään passiivisesti vaurioituneen lokeron sisällä. Tärkeitä viitteitä ACS:n kehittymisestä ovat oireiden ja merkkien nopea eteneminen muutamassa tunnissa ja useiden diagnoosin mukaisten löydösten esiintyminen riskipotilaalla. ACS:n riskipotilaiden tarkka seuranta ja sarjatutkimukset ovat erittäin tärkeitä. Motoriset puutteet ovat myöhäisiä löydöksiä, jotka liittyvät peruuttamattomiin lihas- ja hermovaurioihin.
- Potilaan riskitekijöiden ja kliinisten löydösten perusteella on saatava välitön kirurginen konsultaatio aina, kun epäillään ACS:ää. Aina kun mahdollista, kirurgin olisi määritettävä tarve mitata lokeropaineita, mikä voi auttaa diagnoosin tekemisessä. Yksittäinen normaali osastopainemittaus, joka voidaan suorittaa taudin alkuvaiheessa, ei sulje pois ACS:ää. Sarjamittaukset tai jatkuvat mittaukset ovat tärkeitä, kun potilaan riski on kohtalainen tai suuri tai kliininen epäily jatkuu.
- Kudososaston normaali paine on 0-8 mmHg. ACS:n merkit kehittyvät, kun kudospaine nousee ja lähestyy systeemistä painetta. Vaurioon tarvittava paine kuitenkin vaihtelee. Systeemistä verenpainetautia sairastavilla potilailla saatetaan tarvita korkeampia paineita, ennen kuin perifeeriset hermot vaurioituvat, kun taas hypotensiota tai perifeeristä verisuonitautia sairastavilla ACS voi kehittyä jo pienemmillä paineilla.
- Tulkittaessa osastopaineen mittauksia potilailla, joilla on ACS:ään viittaavia kliinisiä löydöksiä, on ehdotettu, että diastolisen verenpaineen ja osastopaineen välinen ero on enintään 30 mmHg ja että se on kynnysarvo kohonneelle osastopaineelle.
- Epäillyn ACS:n välittömään hoitoon kuuluu kaiken osastoon kohdistuvan ulkoisen paineen poistaminen. Kaikki sidokset, lastat, kipsit tai muut rajoittavat päällysteet on poistettava. Raajan on pysyttävä vartalon tasalla, eikä sitä saa nostaa tai laskea. On annettava kipulääkkeitä ja annettava lisähappea. Hypotensio heikentää perfuusiota, ja sitä on hoidettava suonensisäisillä isotonisen keittosuolaliuoksen bolusannoksilla.
Faskiotomia, jonka avulla kaikki mukana olevat lokerot saadaan täysin dekompressoitua, on ACS:n lopullinen hoito suurimmassa osassa tapauksia. Faskiotomian viivästyminen lisää sairastuvuutta.
Krooninen rasitusoireinen lokero-oireyhtymä (CECS)
Potilailla, joilla on CECS:n kliiniset oireet ja joilla on todettu kohonnut rasitusoireinen lokeropaine, operatiivinen hoito on parantanut kliinistä tulosta konservatiiviseen hoitoon verrattuna. Alle 23-vuotiaat potilaat ja eristetty anteriorisen lokeron vapautus (verrattuna anterioriseen/lateraaliseen vapautukseen) ovat tekijöitä, jotka liittyvät parempaan subjektiiviseen toimintakykyyn ja tyytyväisyyteen faskiotomian jälkeen. Lateraalisen vapauttamisen välttämistä suositellaan, ellei se ole selvästi perusteltua.
Lasten osasto-oireyhtymä
Lisääntynyt kipulääkkeiden tarve on usein ensimmäinen merkki CS:stä lapsilla, ja sitä olisi pidettävä merkittävänä merkkinä meneillään olevasta kudosnekroosista. CS on edelleen kliininen diagnoosi, ja lokeropaine olisi mitattava vain varmistavana testinä potilailta, jotka eivät ole kommunikoivia tai joiden diagnoosi on epäselvä. Lapsilla, joilla on suprakondylaarisia olkavarren murtumia, kyynärvarren murtumia, sääriluun murtumia ja hyytymishäiriön lääketieteellisiä riskitekijöitä, on suurentunut riski, ja heitä on seurattava tarkasti. Kun tila hoidetaan varhaisessa vaiheessa faskiotomialla, voidaan odottaa hyviä pitkän aikavälin kliinisiä tuloksia.
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 Bong MR., Polatsch DB., Jazrawi LM., Rokit AS. Chronic Exertional Compartment Syndrome, Diagnosis and Management. Hospital for Joint Diseases 2005, Volume 62, Numbers 3 & 4. Nivelsairaudet.
- 2.0 2.1 Rorabeck CH. Säären lokero-oireyhtymien hoito. Division of Orthopaedic Surgery, University Hospital, London, Ontario, Canada, © 1984 British Editorial Society of Bone and Joint Surgery vol. 66-b
- Kirsten G.B, Elliot A, Jonhstone J. Diagnosing acute compartment syndrome. Journal of bone and joint surgery (Br) 2003. Volume 85, Number 5, 625-632
- 4.0 4.1 4.2 4.3 4.4 Oprel PP., Eversdij MG., Vlot J., Tuinebreijer WE. Acute Compartment Syndrome of the Lower Leg: A Difficult Diagnosis? Department of Surgery-Traumatology and Pediatric Surgery, Erasmus MC, University Medical Center Rotterdam, The Open Orthopaedics Journal, 2010, 4, 115-119
- 5.0 5.1 5.2 Frink, Michael, et al. ”Long term results of compartment syndrome of the lower limb in polytraumatised patients”. Injury 38.5 (2007): 607-613
- 6.0 6.1 Turnipseed, William D., Christof Hurschler ja Ray Vanderby. ”Kohonneen lokeropaineen vaikutukset sääriluun arteriovenoottiseen virtaukseen ja faskian mekaanisten ja biokemiallisten ominaisuuksien suhde kroonisen anteriorisen lokero-oireyhtymän syntyyn.” Journal of vascular surgery 21.5 (1995): 810-817.
- 7.0 7.1 Styf, Jorma R. ja Lars M. Körner. ”Säären kroonisen anteriorisen lokero-oireyhtymän diagnostiikka”. Acta orthopaedica Scandinavica 58.2 (1987): 139-144.
- 8.0 8.1 8.2 Chechik, O., G. Rachevsky ja G. Morag. ”Michael Drexler, T. Frenkel Rutenberg, N. Rozen, Y. Warschawski, E. Rath, Single minimal incision fasciotomy for the treatment of chronic exertional compartment syndrome: outcomes and complications”, Archives of Orthopaedic and Trauma Surgery – Syyskuu 2016
- 9.0 9.1 9.1 Van der Wal, W. A., et al. ”The natural course of chronic exertional compartment syndrome of the lower leg”. Knee Surgery, Sports Traumatology, Arthroscopy 23.7 (2015): 2136-2141.
- 10.0 10.1 10.2 10.3 Abraham TR. Akuutti osasto-oireyhtymä. Fyysinen lääketiede ja kuntoutus. (2016)
- 11.0 11.1 Blackman PG, Simmons LR, Crossley KM: Treatment of chronic exertional anterior compartment syndrome with massage: a pilot study. Clin J Sport Med 1998;8:14-7.
- 12.0 12.1 McQueen, M. M. ja P. Gaston. ”Akuutti lokero-oireyhtymä”. Bone & Joint Journal 82.2 (2000): 200-203.
- Hutchinson MR, Ireland ML. ”Yleiset lokero-oireyhtymät urheilijoilla. Treatment and rehabilitation” Sports Med. 1994 Mar;17(3):200-8.
- 14.0 14.1 Ulmer T. The clinical diagnosis of compartment syndrome of the lower leg: are clinical findings predictive of the disorder? Journal of Orthopaedic Trauma 2002; 16(8): 572-577
- McQueen M, Duckworth A, The diagnosis of acute compartment syndrome: a review, European Journal of Trauma and Emergency Surgery, October 2014, Volume 40, Issue 5, pp 521-528
- Slimmon, Drew, et al. ”Long-term outcome of fasciotomy with partial fasciectomy for chronic exertional compartment syndrome of the lower leg”. The American Journal of Sports Medicine 30.4 (2002): 581-588.
- Pedowitz RA, Hargens AR, Mubarak SJ, Gershuni DH: Modified criteria for the objective diagnosis of chronic compartment syndrome of the leg. Am J Sports Med 1990;18:35-40.
- 18.0 18.1 Pooya Hosseinzadeh, MD, ja Vishwas R. Talwalkar, MD Compartment Syndrome in Children: Diagnosis and Management, American Journal of Orthopaedics, 2016 January;45(1):19-22
- Orlin, Jan Roar, et al. ”Prevalence of chronic compartment syndrome of the legs: Implications for clinical diagnostic criteria and therapy”. Scandinavian Journal of Pain 12 (2016): 7-12.
- 20.0 20.1 20.2 20.3 Gregory A Rowdon, MD; päätoimittaja: Craig C Young, MD et al Chronic Exertional Compartment Syndrome Treatment & Management Updated: Oct 08, 2015.
- Wiegand, N., et al. ”Differentiaalinen pyyhkäisykalorimetrinen tutkimus ihmisen luurankolihaksista alaraajojen lokero-oireyhtymässä”. Journal of thermal analysis and calorimetry 98.1 (2009): 177-182.
- Val Irion, Robert A. Magnussen, Timothy L. Miller , Christopher C. Kaeding ”Return to activity following fasciotomy for chronic exertional compartment syndrome” Eur J Orthop Surg Traumatol October 2014, Volume 24, Issue 7, pp 1223-1228.
- 23.0 23.1 Andrea Stracciolini MD , E. Mark Hammerberg MD, Maria E Moreira, MD Richard G Bachur, MD Jonathan Grayzel, MD, FAAEM Raajojen akuutti lokero-oireyhtymä