Originalherausgeber – Geoffrey De Vos
Top Contributors – Delmoitie Giovanni, Scott Cornish, Geoffrey De Vos, Kim Jackson und Glenn-Gerlo
Definition/Beschreibung
Das Unterschenkelkompartmentsyndrom ist ein Zustand, bei dem der Druck in einem nicht dehnbaren Raum innerhalb der Gliedmaße zunimmt. Dies beeinträchtigt die Durchblutung und Funktion des Gewebes in diesem Raum, da Nervengewebe, Blutgefäße und Muskeln zusammengedrückt werden. Sie tritt am häufigsten nach Verletzungen des Beins und des Unterarms auf, kann aber auch am Arm, Oberschenkel, Fuß, Gesäß, an der Hand und im Bauchbereich auftreten.
Dieser Zustand kann zum Absterben des Gewebes (Nekrose) aufgrund der Kompression der Blutgefäße und der anschließenden Unterbrechung der Durchblutung und des Sauerstoffmangels (Ischämie) führen, wenn er nicht angemessen diagnostiziert und behandelt wird. Es gibt drei Arten des Kompartmentsyndroms: das akute (ACS), das subakute und das chronische Belastungskompartmentsyndrom (CECS).
Das akute Kompartmentsyndrom (ACS) wird durch Blutungen oder Ödeme in einem geschlossenen, nicht elastischen Muskelkompartiment verursacht, das von Faszien und Knochen umgeben ist. Zu den häufigsten Ursachen dieser Komplikation gehören Frakturen, stumpfe Traumata und Reperfusionsverletzungen nach akuter arterieller Obstruktion. Ein steigender intrakompartimenteller Druck kann zu Nervenschäden und einer verminderten Gewebedurchblutung führen, die eine Muskelischämie oder eine durch infiltrierende Neutrophile vermittelte Nekrose zur Folge hat.
Das chronische Kompartmentsyndrom (CCS) ist eine häufige Verletzung bei jungen Sportlern, die bei anstrengenden Übungen Schmerzen im betroffenen Beinkompartiment verursacht. Klinisch äußert es sich durch wiederkehrende Episoden von Muskelkrämpfen, Engegefühl und gelegentlichen Parästhesien. Außerdem kommt es zu einem Druckanstieg im Skelettmuskel, der von Schmerzen, Schwellungen und einer eingeschränkten Muskelfunktion begleitet wird. Im Gegensatz zu anderen Belastungsverletzungen wie Stressfrakturen, Periostitis oder Tendinitis spricht dieses Problem nicht auf entzündungshemmende Medikamente oder physikalische Therapie an.
Dieses Syndrom tritt relativ häufig auf und kommt bei Langstreckenläufern, Fußballspielern, Basketballspielern und Militärs vor. Es kann auch bei Kindern, Jugendlichen oder Erwachsenen auftreten, häufiger jedoch bei Erwachsenen.
Klinisch relevante Anatomie
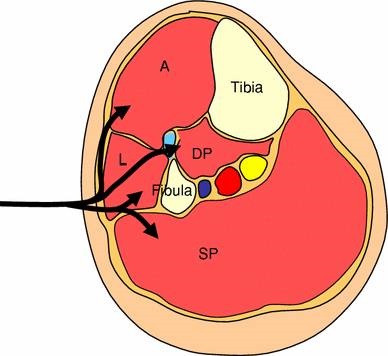
Im Unterschenkel gibt es 4 Kompartimente, das vordere (A), seitliche (L), tiefe hintere (DP) und oberflächliche hintere (SP). Die Knochen des Unterschenkels (Schienbein und Wadenbein), die Membrana interossea und die vordere intermuskuläre Scheidewand bilden die Grenzen der Kompartimente. Zum vorderen Kompartiment gehören: der Tibialis anterior, der Extensor hallucis longus, der Extensor digitorum longus, der Peroneus tertius, der Tibialis anterior und der tiefe Peroneusnerv.
Das laterale Kompartiment umfasst Peroneus longus und brevis sowie den Nervus peroneus superficialis. Das tiefe hintere Kompartiment umfasst den Tibialis posterior, den Flexor hallucis longus, den Flexor digitorum longus, den Popliteus und den Nervus tibialis. Das oberflächliche hintere Kompartiment umfasst den Gastrocnemius, den Soleus, den Plantaris und den Nervus suralis. Alle diese Kompartimente sind von einer Faszie umgeben, die sich nicht ausdehnt.
Abbildung: http://www.clinorthop.org/volume/468/issue/4
Epidemiologie / Ätiologie
Die durchschnittliche jährliche Inzidenz von ACS beträgt bei Männern 7,3 pro 100.000 und bei Frauen 0,7 pro 100.000. Viele der Patienten sind junge Männer mit Frakturen der Tibiadiaphyse, mit einer Verletzung der Weichteile oder mit einer Blutungsneigung. Jede Erkrankung, die zu einem Druckanstieg in einem Kompartment führt, kann zur Entwicklung eines akuten (ACS) oder chronischen Belastungskompartmentsyndroms (CECS) führen.
ACS tritt auf nach:
- Fraktur der Tibiadiaphyse
- Weichteil-
- Weichteilverletzungen
- Intensiver Muskelbetrieb
- Extreme sportliche Aktivitäten im Alltag
- Arterienverletzungen
- Medikamentenüberdosierung
- Verbrennungen
Eine der Hauptursachen für CECS ist wiederholte und anstrengende Bewegung. Bei anstrengender körperlicher Betätigung kann das Muskelvolumen und -gewicht aufgrund des erhöhten Blutflusses und des Ödems um bis zu 20 % zunehmen, so dass der Druck steigt. Durch das Ödem des Weichgewebes innerhalb des Kompartiments steigt der Druck innerhalb des Kompartiments weiter an, wodurch der venöse und lymphatische Abfluss des verletzten Bereichs beeinträchtigt wird. Wenn der Druck weiter ansteigt, kommt es schließlich zu einem Kreislauf, der zu einer Gewebeischämie führen kann. Der normale mittlere interstitielle Gewebedruck in entspannten Muskeln beträgt ± 10-12 mmHg. Wenn dieser Druck auf 30 mmHg oder mehr ansteigt, werden die kleinen Gefäße im Gewebe zusammengedrückt, was zu einer verminderten Nährstoffdurchblutung, Ischämie und Schmerzen führt. Das vordere Kompartiment ist häufiger betroffen als das seitliche, tiefe und oberflächliche hintere Kompartiment.
Charakteristika/Klinische Präsentation
Patienten mit einem Kompartmentsyndrom des Unterschenkels leiden unter langfristigen Beeinträchtigungen wie verminderter Muskelkraft, eingeschränktem Bewegungsumfang und Schmerzen. Die häufigsten Symptome bei einem Kompartmentsyndrom sind:
- Spannungsgefühl
- Schwellungen
- Schmerzen (bei aktiver Kniebeugung und vor allem bei passiver Dehnung der Muskeln)
- Parästhesie
Schmerzen und Schwellungen sind die Leitsymptome bei dieser Erkrankung, die bei körperlichen Aktivitäten wie Laufen und anderen Sportarten wie Basketball und Fußball auftreten und sich verschlimmern. Die Schmerzen treten in der Regel in den betroffenen Kompartimenten auf und können bis zum Knöchel oder Fuß ausstrahlen. Bei körperlicher Betätigung treten brennende, krampfartige oder schmerzende Schmerzen und Spannungsgefühle auf. In extremen Fällen (oder bei unangemessener Behandlung) können Unterschenkel, Knöchel und Fuß gelähmt werden.
Schmerzen:
Schmerzen sind klassischerweise das erste Anzeichen für die Entwicklung eines ACS, sind ischämischer Natur und werden als unverhältnismäßig zur klinischen Situation beschrieben. Die Sensitivität von Schmerzen bei der Diagnose von ACS beträgt nur 19 % bei einer Spezifität von 97 %, was zu einem hohen Anteil an falsch-negativen oder übersehenen Fällen, aber einem geringen Anteil an falsch-positiven Fällen führen kann, und wenn vorhanden, wird die Erkrankung relativ früh erkannt.
Schmerzen werden häufig bei passiver Dehnung der betroffenen Muskelgruppe empfunden. Wenn beispielsweise der Verdacht auf ein ACS im tiefen hinteren Kompartiment des Beins besteht und der Fuß dorsal gebeugt wird, treten verstärkte Schmerzen auf.
Neurologische Symptome und Anzeichen:
Parästhesie und Hypoästhesie können im Gebiet der Nerven auftreten, die das betroffene Kompartiment durchqueren, und sind in der Regel die ersten Anzeichen einer Nervenischämie, obwohl sensorische Anomalien das Ergebnis einer begleitenden Nervenverletzung sein können. Ulmer berichtete über eine Sensitivität von 13 % und eine Spezifität von 98 % für den klinischen Befund von Parästhesien bei ACS, eine falsch-negative Rate, die dieses Symptom als nützliches Diagnoseinstrument ausschließt.
Die Lähmung der Muskeln in den betroffenen Kompartimenten gilt als spätes Zeichen und hat eine ebenso geringe Sensitivität bei der Vorhersage des Vorliegens eines ACS, wahrscheinlich wegen der Schwierigkeit, die zugrunde liegende Ursache der Schwäche zu interpretieren, die eine Hemmung durch Schmerzen, eine direkte Muskelverletzung oder eine damit verbundene Nervenverletzung sein könnte.
Schwellung:
Schwellungen in dem betroffenen Kompartiment können ein Zeichen für ein ACS sein, obwohl der Grad der Schwellung schwer genau zu beurteilen ist, was dieses Zeichen sehr subjektiv macht. Das Kompartiment kann durch Gipsverbände, Verbände oder andere Muskelgruppen verdeckt sein, zum Beispiel im Falle des tiefen hinteren Kompartiments.
Differenzialdiagnose
Patienten mit belastungsinduzierten Unterschenkelschmerzen, Differentialdiagnose umfasst:
- mediales tibiales Stresssyndrom (MTSS)
- fibuläre und tibiale Stressfrakturen
- Fasziendefekte
- Nerveneinklemmungssyndrome,
- vaskuläre Claudicatio
- lumbaler Bandscheibenvorfall.
Diagnostische Verfahren
Eine genaue Diagnose des chronischen Belastungskompartmentsyndroms kann mit einer gründlichen Anamnese, einer körperlichen Untersuchung, einem Kompartmentdrucktest und/oder einer Knochenszintigraphie gestellt werden.
Patientenanamnese und körperliche Untersuchung spielen eine wichtige Rolle bei der Diagnose des ACS. In manchen Fällen reichen Anamnese und körperliche Untersuchung jedoch nicht aus, um eine korrekte Diagnose zu stellen. In diesen Fällen und in anderen Situationen, in denen es nicht möglich ist, eine zuverlässige Anamnese zu erheben oder eine körperliche Untersuchung durchzuführen (Bewusstlosigkeit/Koma, Intoxikation, kleine Kinder usw.), kann der intrakompartimentelle Druck eine Lösung bieten. Der normale Druck in einem Muskelkompartiment liegt zwischen 10-12 mm Hg.
Akutes Kompartmentsyndrom
- Bei der Untersuchung, ist der primäre Befund eine Schwellung der betroffenen Extremität
- Die Unfähigkeit, die Beuger und Strecker des Fußes aktiv zu bewegen, ist ein wichtiger Indikator
- Anzeichen wie Schmerzprogression
- Schmerzen bei passiver Dehnung der betroffenen Muskeln
- Oft findet sich eine Gefühlsstörung im Stegraum zwischen dem ersten und zweiten Zeh als Folge einer Kompression oder Ischämie des tiefen Peroneusnervs. Dieser Nerv befindet sich im vorderen Kompartiment. Eine verminderte Empfindung ist ein spätes Zeichen eines ACS
- Das Fehlen des arteriellen Pulses ist häufiger ein Zeichen einer arteriellen Verletzung als ein spätes Zeichen eines ACS
Chronisches Belastungskompartmentsyndrom
- Schmerzen beginnen innerhalb der ersten 30 Minuten nach der Belastung und können bis zum Knöchel/Fuß ausstrahlen
- Schmerzen hören auf, wenn die Aktivität gestoppt wird
- Alltägliche Aktivitäten sind in der Regel nicht provozierend
- Bei der Beurteilung, der primäre Befund ist die Schwellung der betroffenen Extremität
- Die Unfähigkeit, die Beuger und Strecker des Fußes aktiv zu bewegen, ist ein wichtiger Indikator
- Anzeichen wie die Progression des Schmerzes
- Aufzeichnung des intrakompartimentellen Gewebedrucks (Nadel und Manometer, Dochtkatheter, Schlitzkatheter):
ein Druck vor der Belastung von ≥ 15 mmHg
1 Minute nach der Belastung ein Druck von ≥ 30 mmHg
5 Minuten nach der Belastung ein Druck von ≥ 20 mmHg
- MRT:
Weitere Studien sind erforderlich, um Schwellenwerte für die Diagnose von CECS zu definieren. Die MRT könnte sich als nicht-invasive Alternative zur Erkennung erhöhter Kompartment-Gewebedrücke erweisen
Durch die Erkennung dieser Anzeichen ist es möglich, ACS und CECS frühzeitig zu erkennen, so dass eine angemessene Behandlung sofort eingeleitet werden kann.
Berichtete Sensitivitäten und Spezifitäten der klinischen Symptome und Anzeichen von ACS:
|
Symptom oder Zeichen |
Besondere Merkmale | Sensitivität (%) | Spezifität (%) | Positiver prädiktiver Wert (%) | Negativer prädiktiver Wert (%) | |
|
Schmerzen |
In keinem Verhältnis zur klinischen Situation |
|||||
|
Dehnungsschmerzen |
Verstärkte Schmerzen beim Dehnen der betroffenen Muskeln |
|||||
|
Sensorische Veränderungen |
Parästhesie oder Taubheitsgefühl |
|||||
|
Motorische Veränderungen |
Schwäche oder Lähmung der betroffenen Muskelgruppen |
|||||
|
Schwellungen |
Bemessen durch manuelle Palpation |
Ergebnismaßnahmen
Der wichtigste Faktor für ein schlechtes Ergebnis bei einem akuten Kompartmentsyndrom nach einer Verletzung ist die Verzögerung der Diagnose. Die Komplikationen sind in der Regel behindernd und umfassen Infektionen, Kontrakturen und Amputationen. Eine der Hauptursachen für die Verzögerung ist möglicherweise die unzureichende Bekanntheit der Erkrankung. Es ist zwar bekannt, dass Kinder aufgrund der schwierigen Beurteilung und hypotensive Patienten gefährdet sind, aber die meisten Erwachsenen, die ein akutes Kompartmentsyndrom entwickeln, sind nicht hypotensiv. Das Bewusstsein für das Risiko des Syndroms kann die Verzögerung bei der Diagnose verringern. Durch die kontinuierliche Überwachung des Kompartmentdrucks kann die Diagnose früher gestellt und können Komplikationen minimiert werden. Eine frühzeitige Diagnose und Behandlung sind wichtig, um langfristige Behinderungen nach einem akuten Kompartmentsyndrom zu vermeiden.
Untersuchung
Tastung des Unterschenkels – es ist ein festes, hölzernes Gefühl in diesem Bereich zu spüren.
Kinder – die Erkennung eines sich entwickelnden CS bei einem Kind ist schwierig, da das Kind nur begrenzt kommunizieren kann und möglicherweise Angst hat, von einem Fremden untersucht zu werden. Orthopäden sind darin geschult, auf die 5 P’s (Schmerz, Parästhesie, Lähmung, Blässe, Pulslosigkeit) zu achten, die mit CS assoziiert sind. Die Untersuchung eines ängstlichen, verängstigten Kleinkindes ist schwierig, und die Dokumentation des Schmerzgrades ist bei einem Kind, das möglicherweise nicht in der Lage oder bereit ist, effektiv zu kommunizieren, nicht sinnvoll.
Medizinische Behandlung
Die Goldstandardbehandlung ist die Fasziotomie, aber die meisten Berichte über ihre Wirksamkeit beziehen sich auf kurze Nachbeobachtungszeiträume. Es wird empfohlen, alle vier Kompartimente (anterior, lateral, deep posterior und superficial posterior) durch eine laterale Inzision oder anterolaterale und posteromediale Inzisionen zu dekomprimieren. Operation Die Patienten können bereits einige Tage nach der Operation allen üblichen Aktivitäten nachgehen. Die Behandlung sollte mit Ruhe, Eis, einer Änderung der Aktivität und gegebenenfalls mit nichtsteroidalen entzündungshemmenden Medikamenten beginnen.
Physikalische Therapie
Die einzige nichtoperative Behandlung, die mit Sicherheit die Schmerzen des CECS lindert, ist die Einstellung der verursachenden Aktivitäten. Normale körperliche Aktivitäten sollten modifiziert werden, wenn es die Schmerzen erlauben. Radfahren kann bei Patienten, die ihre kardiorespiratorische Fitness aufrechterhalten wollen, durch Laufen ersetzt werden, da dies mit einem geringeren Risiko einer Kompartmentdruckerhöhung verbunden ist. Eine Massagetherapie kann für Patienten mit leichten Symptomen oder für Patienten, die einen chirurgischen Eingriff ablehnen, einen gewissen Nutzen bringen. Insgesamt hat sich die nichtoperative Behandlung jedoch als wenig erfolgreich erwiesen, und die Symptome werden ohne Behandlung nicht verschwinden. Wie bereits angedeutet, kann ein unbehandeltes Kompartmentsyndrom eine Ischämie der Muskeln und Nerven verursachen und schließlich zu irreversiblen Schäden wie Absterben von Gewebe, Muskelnekrosen und dauerhaften neurologischen Defiziten innerhalb des Kompartiments führen.
Physikalische Therapie bei CECS
Konservative Therapie wurde bei CECS versucht, ist aber im Allgemeinen erfolglos. Die Symptome kehren in der Regel zurück, sobald der Patient wieder Sport treibt. Der Verzicht auf Sport ist eine Option, die jedoch von den meisten Sportlern abgelehnt wird.
Konservative Therapie
Die konservative Behandlung von CECS beinhaltet hauptsächlich eine Verringerung der Aktivität oder Belastung des betroffenen Kompartiments. Wassergymnastik, wie z. B. Laufen im Wasser, kann die Beweglichkeit und Kraft erhalten/verbessern, ohne das betroffene Kompartiment unnötig zu belasten. Auch Massage- und Dehnungsübungen haben sich als wirksam erwiesen. Eine Massagetherapie kann auch bei Patienten mit leichten Symptomen oder bei Personen, die einen chirurgischen Eingriff abgelehnt haben, hilfreich sein und ihnen ermöglichen, sich ohne Schmerzen mehr zu bewegen. Die nichtoperative Therapie zielt darauf ab, die Beweglichkeit der Gelenke zu erhalten oder wiederherzustellen.
Präoperative Therapie
Die präoperative Therapie bei CECS umfasst eine Verringerung der Aktivität und die Förderung von Cross-Training und Muskeldehnung, bevor mit dem Training begonnen wird. Dieser Ansatz kann auch für die Primärprävention von CECS hilfreich sein, obwohl nur begrenzte Forschungsergebnisse vorliegen. Weitere präoperative Maßnahmen sind Ruhe, eine Anpassung des Schuhwerks und die Einnahme nichtsteroidaler entzündungshemmender Medikamente (NSAIDs) zur Reduzierung der Entzündung. Es wird empfohlen, einen Gips, eine Schiene oder eine Kompression der betroffenen Gliedmaßen zu vermeiden.
Postoperative Therapie
Zur postoperativen Therapie des CECS gehört die unterstützte Gewichtsbelastung, die je nach Operationstechnik variieren kann. Eine frühzeitige Mobilisierung wird so bald wie möglich empfohlen, um die Narbenbildung zu minimieren, die zu Verwachsungen und einem Wiederauftreten des Syndroms führen kann.
Nach Abheilung der Operationswunden kann die Aktivität auf stationäres Radfahren und Schwimmen erweitert werden. Isokinetische Muskelkräftigungsübungen können nach 3-4 Wochen beginnen. Laufen wird nach 3-6 Wochen in das Aktivitätsprogramm integriert. Die volle Aktivität wird nach etwa 6-12 Wochen eingeführt, wobei der Schwerpunkt auf Schnelligkeit und Beweglichkeit liegt. Die folgenden Empfehlungen dienen der vollständigen Genesung und der Vermeidung von Rückfällen:
- Für das Gelände geeignetes Schuhwerk tragen
- Geeignete Untergründe und Gelände für das Training wählen
- Taktung der Aktivitäten
- Ganz auf bestimmte Aktivitäten verzichten
- Strategien zur Genesung und Gesunderhaltung beherrschen (z.z. B. angemessene Ruhepausen zwischen den Sitzungen)
- Anpassung des Arbeitsplatzes zur Verringerung des Verletzungsrisikos
Die postoperative physikalische Therapie ist für eine erfolgreiche Genesung von entscheidender Bedeutung, je nach Art des Eingriffs, der zu erwartenden Heilungsdauer und der während der Rehabilitation erzielten Fortschritte. Die Behandlung umfasst Strategien zur Wiederherstellung von Bewegungsumfang, Mobilität, Kraft und Funktion.
Schlüsselforschung
Matthew R., Daniel B., Laith M. und Andrew S. Chronic exertional compartment syndrome: diagnosis and management. BioMedSearch. (2005) Band 62
Ressourcen
Literatur:
- M Béuima M., Bojanic I.: Overuse injuries of the musculoskeletal system. CRC Press,
- C Reid D.. Bewertung und Rehabilitation von Sportverletzungen. Churchill Livingstone USA, 1992
Klinisches Fazit
Das akute Kompartmentsyndrom (ACS) tritt auf, wenn ein erhöhter Druck innerhalb eines Kompartiments, das durch unnachgiebige Faszienmembranen begrenzt wird, die Durchblutung und Funktion des Gewebes in diesem Raum beeinträchtigt. Das ACS ist ein chirurgischer Notfall.
- Das ACS entwickelt sich am häufigsten kurz nach einem schweren Trauma, insbesondere bei Frakturen der langen Knochen des Unterschenkels oder des Unterarms. Ein ACS kann auch nach einem penetrierenden oder leichten Trauma oder durch nichttraumatische Ursachen wie Ischämie-Reperfusionsschäden, Koagulopathie, bestimmte Tierintoxikationen und -bisse, Extravasation von IV-Flüssigkeiten, Injektion von Freizeitdrogen und anhaltende Kompression der Gliedmaßen auftreten.
- Die Genauigkeit der körperlichen Untersuchung zur Diagnose des ACS ist begrenzt. Zu den Frühsymptomen eines ACS gehören fortschreitende Schmerzen, die in keinem Verhältnis zur Verletzung stehen; zu den Anzeichen gehören geschwollene Kompartimente und Schmerzen bei passiver Dehnung der Muskeln im betroffenen Kompartiment. Wichtige Anhaltspunkte für die Entwicklung eines ACS sind das rasche Fortschreiten der Symptome und Anzeichen innerhalb weniger Stunden und das Vorhandensein mehrerer Befunde, die mit der Diagnose bei einem Risikopatienten übereinstimmen. Eine genaue Beobachtung und regelmäßige Untersuchungen bei Risikopatienten sind von großer Bedeutung. Motorische Defizite sind Spätbefunde, die mit irreversiblen Muskel- und Nervenschäden einhergehen.
- Bei Verdacht auf ein ACS sollte aufgrund der Risikofaktoren des Patienten und der klinischen Befunde sofort ein Chirurg hinzugezogen werden. Wann immer möglich, sollte der Chirurg die Notwendigkeit einer Kompartmentdruckmessung bestimmen, die die Diagnose unterstützen kann. Ein einzelner normaler Kompartmentdruckwert, der in einem frühen Stadium der Erkrankung gemessen werden kann, schließt ein ACS nicht aus. Serielle oder kontinuierliche Messungen sind wichtig, wenn das Risiko des Patienten mäßig bis hoch ist oder der klinische Verdacht fortbesteht.
- Der normale Druck eines Gewebekompartiments liegt zwischen 0 und 8 mmHg. Anzeichen eines ACS entwickeln sich, wenn der Gewebedruck ansteigt und sich dem systemischen Druck nähert. Der für eine Schädigung erforderliche Druck variiert jedoch. Bei Patienten mit systemischer Hypertonie kann ein höherer Druck erforderlich sein, bevor es zu einer Schädigung der peripheren Nerven kommt, während sich ein ACS bei Patienten mit Hypotonie oder peripherer Gefäßerkrankung bereits bei niedrigerem Druck entwickeln kann.
- Bei der Interpretation von Kompartmentdruckmessungen bei Patienten mit klinischen Befunden, die auf ein ACS hindeuten, wird empfohlen, eine Differenz zwischen dem diastolischen Blutdruck und dem Kompartmentdruck von 30 mmHg oder weniger als Schwellenwert für einen erhöhten Kompartmentdruck zu verwenden.
- Zur sofortigen Behandlung eines vermuteten ACS gehört die Entlastung des Kompartments von jeglichem äußeren Druck. Jeder Verband, jede Schiene, jeder Gips oder jede andere einschränkende Abdeckung sollte entfernt werden. Die Gliedmaße sollte in Höhe des Rumpfes gehalten und nicht angehoben oder abgesenkt werden. Es sollten Analgetika verabreicht und zusätzlicher Sauerstoff bereitgestellt werden. Hypotonie verringert die Durchblutung und sollte mit intravenösen Boli isotonischer Kochsalzlösung behandelt werden.
Die Fasziotomie zur vollständigen Dekompression aller beteiligten Kompartimente ist in den allermeisten Fällen die endgültige Behandlung des ACS. Verzögerungen bei der Durchführung der Fasziotomie erhöhen die Morbidität.
Chronisches Belastungskompartmentsyndrom (CECS)
Bei Patienten mit klinischen Symptomen eines CECS und Bestätigung eines erhöhten Drucks in den Belastungskompartimenten zeigte die operative Behandlung im Vergleich zur konservativen Behandlung bessere klinische Ergebnisse. Patienten unter 23 Jahren und eine isolierte anteriore Kompartmententlastung (im Vergleich zu einer anterioren/lateralen Entlastung) sind Faktoren, die mit einer verbesserten subjektiven Funktion und Zufriedenheit nach der Fasziotomie verbunden sind. Es wird empfohlen, eine laterale Freisetzung zu vermeiden, es sei denn, sie ist eindeutig gerechtfertigt.
Kompartmentsyndrom bei Kindern
Ein erhöhter Bedarf an Analgetika ist häufig das erste Anzeichen eines CS bei Kindern und sollte als signifikantes Zeichen für eine fortschreitende Gewebsnekrose angesehen werden. CS bleibt eine klinische Diagnose, und der Kompartmentdruck sollte nur als Bestätigungstest bei nicht kommunikativen Patienten oder bei unklarer Diagnose gemessen werden. Kinder mit suprakondylären Humerusfrakturen, Unterarmfrakturen, Tibiafrakturen und medizinischen Risikofaktoren für eine Koagulopathie sind einem erhöhten Risiko ausgesetzt und sollten engmaschig überwacht werden. Wenn die Erkrankung frühzeitig mit einer Fasziotomie behandelt wird, können gute klinische Langzeitergebnisse erwartet werden.
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 Bong MR., Polatsch DB., Jazrawi LM., Rokit AS. Chronisches Belastungs-Kompartment-Syndrom, Diagnose und Management. Krankenhaus für Gelenkkrankheiten 2005, Band 62, Nr. 3 & 4.
- 2.0 2.1 Rorabeck CH. Die Behandlung von Kompartmentsyndromen des Beines. Division of Orthopaedic Surgery, University Hospital, London, Ontario, Canada, © 1984 British Editorial Society of Bone and Joint Surgery vol. 66-b
- Kirsten G.B, Elliot A, Jonhstone J. Diagnosing acute compartment syndrome. Journal of Bone and Joint Surgery (Br) 2003. Volume 85, Number 5, 625-632
- 4.0 4.1 4.2 4.3 4.4 Oprel PP., Eversdij MG., Vlot J., Tuinebreijer WE. Das akute Kompartmentsyndrom des Unterschenkels: Eine schwierige Diagnose? Department of Surgery-Traumatology and Pediatric Surgery, Erasmus MC, University Medical Center Rotterdam, The Open Orthopaedics Journal, 2010, 4, 115-119
- 5.0 5.1 5.2 Frink, Michael, et al. „Long term results of compartment syndrome of the lower limb in polytraumatised patients.“ Injury 38.5 (2007): 607-613
- 6.0 6.1 Turnipseed, William D., Christof Hurschler, and Ray Vanderby. „Die Auswirkungen eines erhöhten Kompartmentdrucks auf den tibialen arteriovenösen Fluss und die Beziehung zwischen den mechanischen und biochemischen Eigenschaften der Faszien und der Entstehung des chronischen anterioren Kompartmentsyndroms.“ Journal of vascular surgery 21.5 (1995): 810-817.
- 7.0 7.1 Styf, Jorma R., und Lars M. Körner. „Diagnostik des chronischen anterioren Kompartmentsyndroms am Unterschenkel“. Acta orthopaedica Scandinavica 58.2 (1987): 139-144.
- 8.0 8.1 8.2 Chechik, O., G. Rachevsky, and G. Morag. „Michael Drexler, T. Frenkel Rutenberg, N. Rozen, Y. Warschawski, E. Rath, Single minimal incision fasciotomy for the treatment of chronic exertional compartment syndrome: outcomes and complications, Archives of Orthopaedic and Trauma Surgery – September 2016
- 9.0 9.1 Van der Wal, W. A., et al. „The natural course of chronic exertional compartment syndrome of the lower leg.“ Knee Surgery, Sports Traumatology, Arthroscopy 23.7 (2015): 2136-2141.
- 10.0 10.1 10.2 10.3 Abraham TR. Acute Compartment Syndrome. Physical Medicine and Rehabilitation. (2016)
- 11.0 11.1 Blackman PG, Simmons LR, Crossley KM: Treatment of chronic exertional anterior compartment syndrome with massage: a pilot study. Clin J Sport Med 1998;8:14-7.
- 12.0 12.1 McQueen, M. M., and P. Gaston. „Acute compartment syndrome“. Bone & Joint Journal 82.2 (2000): 200-203.
- Hutchinson MR, Ireland ML. „Common compartment syndromes in athletes. Treatment and rehabilitation“ Sports Med. 1994 Mar;17(3):200-8.
- 14.0 14.1 Ulmer T. The clinical diagnosis of compartment syndrome of the lower leg: are clinical findings predictive of the disorder? Journal of Orthopaedic Trauma 2002; 16(8): 572-577
- McQueen M, Duckworth A, The diagnosis of acute compartment syndrome: a review, European Journal of Trauma and Emergency Surgery, October 2014, Volume 40, Issue 5, pp 521-528
- Slimmon, Drew, et al. „Long-term outcome of fasciotomy with partial fasciectomy for chronic exertional compartment syndrome of the lower leg.“ The American Journal of Sports Medicine 30.4 (2002): 581-588.
- Pedowitz RA, Hargens AR, Mubarak SJ, Gershuni DH: Modifizierte Kriterien für die objektive Diagnose des chronischen Kompartmentsyndroms am Bein. Am J Sports Med 1990;18:35-40.
- 18.0 18.1 Pooya Hosseinzadeh, MD, und Vishwas R. Talwalkar, MD Compartment Syndrome in Children: Diagnosis and Management, American Journal of Orthopaedics, 2016 January;45(1):19-22
- Orlin, Jan Roar, et al. „Prevalence of chronic compartment syndrome of the legs: Implications for clinical diagnostic criteria and therapy.“ Scandinavian Journal of Pain 12 (2016): 7-12.
- 20.0 20.1 20.2 20.3 Gregory A Rowdon, MD; Chefredakteur: Craig C Young, MD et al. Chronic Exertional Compartment Syndrome Treatment & Management Updated: Oct 08, 2015.
- Wiegand, N., et al. „Differential Scanning Calorimetric examination of the human skeletal muscle in a compartment syndrome of the lower extremities.“ Journal of thermal analysis and calorimetry 98.1 (2009): 177-182.
- Val Irion, Robert A. Magnussen, Timothy L. Miller , Christopher C. Kaeding „Return to activity following fasciotomy for chronic exertional compartment syndrome“ Eur J Orthop Surg Traumatol October 2014, Volume 24, Issue 7, pp 1223-1228.
- 23.0 23.1 Andrea Stracciolini MD , E. Mark Hammerberg MD, Maria E Moreira, MD Richard G Bachur, MD Jonathan Grayzel, MD, FAAEM Akutes Kompartmentsyndrom der Extremitäten