これはNorman Parathyroid Centerが副甲状腺疾患と副甲状腺機能亢進症のためにどのようにSestamibiスキャンを行っているかについての技術的なページです。 この情報の多くは、セスタミビスキャンを行う医師や検査技師を対象としています。 この情報は、ほとんどの副甲状腺患者には専門的すぎるでしょう。 副甲状腺患者の方は、このページを読んでいただいて結構ですが、Parathyroid.comの最初のページをこれにしないようにお願いします。 これは上級者向けのページです。 もし、セスタミビ検査について読みたければ、まずセスタミビの概要のページを数回に分けて読んでください! (ここをクリック). これらのページを読むにあたって最も重要なことは、セスタミビスキャンは正しいよりも間違っていることの方が多いということです。 もし陰性であれば、100%間違いです。 もし陽性であれば、60%の確率で間違いとなります。 副甲状腺機能亢進症かどうかの判断に、スキャンを使うべきではありません。 スキャンは強調されすぎていて、私たちは人々がスキャンを受けるのをやめてくれることを望んでいます。 スキャンは正しいよりも間違っていることの方が多いのです。 スキャンを受けるのをやめましょう–あなたを混乱させるでしょう–そして、間違っているでしょう!
副甲状腺疾患に対するセスタミビスキャンの手順狙い
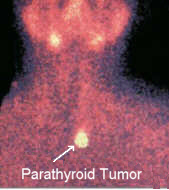 これらのスキャンを非常に簡単に見ると、このような感じです。 セスタミビスキャンの目的は、散発性原発性副甲状腺機能亢進症の患者において副甲状腺腺腫を検出することである。 セスタミビは、副甲状腺疾患が単一腺か多腺かを識別するために使用される。 セスタミビは、副甲状腺腺腫の位置を3次元的に確認することができ、副甲状腺に対するより直接的な手術アプローチを可能にする。 副甲状腺機能亢進症の診断の “確認 “にセスタミビスキャンを使うことは推奨されない–この方法で使うには感度が高くない(しかし、特異度はほぼ100%である)。 このスキャンは約80%の確率で誤用されるため、この概念を何度も繰り返します このスキャンは、患者が副甲状腺疾患であることを “確認する “ために使ってはいけません(まれな状況を除く)。 このスキャンは、どの副甲状腺の患者が手術を受けるべきで、どの患者が受けるべきでないかを判断するために使うものではありません。 こんなことをしても意味がありません!
これらのスキャンを非常に簡単に見ると、このような感じです。 セスタミビスキャンの目的は、散発性原発性副甲状腺機能亢進症の患者において副甲状腺腺腫を検出することである。 セスタミビは、副甲状腺疾患が単一腺か多腺かを識別するために使用される。 セスタミビは、副甲状腺腺腫の位置を3次元的に確認することができ、副甲状腺に対するより直接的な手術アプローチを可能にする。 副甲状腺機能亢進症の診断の “確認 “にセスタミビスキャンを使うことは推奨されない–この方法で使うには感度が高くない(しかし、特異度はほぼ100%である)。 このスキャンは約80%の確率で誤用されるため、この概念を何度も繰り返します このスキャンは、患者が副甲状腺疾患であることを “確認する “ために使ってはいけません(まれな状況を除く)。 このスキャンは、どの副甲状腺の患者が手術を受けるべきで、どの患者が受けるべきでないかを判断するために使うものではありません。 こんなことをしても意味がありません!
セスタミビスキャンは悪い副甲状腺を見つけるための局所検査であり、副甲状腺疾患を診断するための検査ではありません。
すべての核医学検査と同様に、機能検査でもあるのです。 原発性副甲状腺機能亢進症の全患者の10%は、非常に良い品質のセスタミビスキャンで局在化しないが、それでも病気である! 80%以下の局在率は、使用する技術を見直すべきであると、他の人が示唆しています。 私たちもそう思います。 私たちの副甲状腺腺腫の高い検出率は、経験を積むことで年々向上しています。 過去3500人の副甲状腺疾患の患者さんのうち、腺腫のある患者さんのほぼ全員が当院に来院しており、腺腫局在率は約94%です(過去3500人の患者さんのうち、すべての腺腫を検出したときの感度は97.2%です。) また、他の3-4%くらいの人は4腺の副甲状腺過形成で、決して光らないし、もっと言えば、放射能の焦点が1つも現れないことに注意してください。 ここでもう一度はっきりさせておきたいのは、副甲状腺過形成は副甲状腺腺腫とは全く違うということです。 これらは、スキャンで検出できるほど放射能を吸着することは決してありません。 絶対にです。 したがって、4腺の過形成の患者は常にスキャンが陰性でなければならない。 また、腺腫のある患者の多くは、スキャン技術が悪いために陰性となることがあります。 もし、セスタミビ検査に関する最初のページを読んでいないのであれば、まずそれを読む必要があります。 このページには、米国で行われた検査の統計が掲載されており、米国(そして世界中)で行われた検査のほとんどは価値がなく、不十分な技術で行われたために陰性であったことが示されています。 まず、そのページを読んでください。 ここをクリック
セスタミビスキャンで正常な副甲状腺を示すことは決してありません。 原発性副甲状腺機能亢進症の患者において、セスタミビスキャンで過形成の副甲状腺を示すことは決してありません。 繰り返しますが、セスタミビ・スキャンニングは原発性副甲状腺機能亢進症の患者において、決して副甲状腺の過形成を示さないでしょう。
この検査は、定義上4腺の過形成がある二次性副甲状腺機能亢進症の患者にはあまりよくありませんが、役に立つことはあります。 二次性過形成の患者に同じ結果を期待すべきではありません。 世界最高のスキャンでも、2〜3個の過形成腺を示すことはあっても、4個の過形成腺をすべて示すことはないだろう。 二次性副甲状腺機能亢進症(腎臓疾患が原因)の患者に対するセスタミビスキャンの本当の用途は、下垂しすぎて胸部にある副甲状腺や下垂せずに頸部の高い位置にある副甲状腺が過形成でないことを確認することである。
セスタミビスキャンについて学んだことの多くは、副甲状腺疾患に対する放射線ガイド下手術の経験から得たものです。 私たちは、術後1.5時間以内にセスタミビスキャンを受けた患者の15,000以上の副甲状腺の放射能を測定してきました。 私たちは1999年にこの最初の研究を発表しました。 手術室でプローブを使えば、正常な副甲状腺、副甲状腺過形成、副甲状腺腺腫の違いを、病理医よりもよく、手術中のPTHホルモン検査よりもずっとよく見分けることができることは明らかです。 正常な副甲状腺は脂肪より放射性物質が多くなることはない。 脂肪を測定するのと同じように、プローブはゼロに近い値を示します。 副甲状腺の過形成は放射線を出すが、バックグラウンドの15%以上にはならない(通常はバックグラウンドの6〜8%程度)(二次性副甲状腺機能亢進症はこの限りではない-別の疾患である)。 副甲状腺腺腫は非常に高い放射能を持つようになり、ほとんどの場合、バックグラウンドの20%以上、通常は30〜80%、範囲は17〜190%の放射能を持つようになります。 そのため、1999年に私たちが出版した本のタイトルは、”20%ルール “です。 患者の首から副甲状腺を摘出し、バックグラウンドの20%以上の放射能があれば、それは腺腫でなければならず、その診断に凍結切片は必要ないのです。 さらに、この患者で正常な腺が見つかり、放射能がない場合、この患者は事実上治癒していることが保証される(まれな二重腺腫を除けば、1%以下)。 このように、非常に質の高いスキャンとプローブの適切な使用、そして「含有放射能」の理解により、専門の副甲状腺外科医はほとんどの副甲状腺手術を15分以内に、99.8%の治癒率で行うことができるのです。
検査時間:10分から1時間(術中核マッピングを用いた副甲状腺最小手術(MIRP法)の直前に行う場合は10分から20分…下記参照)(当院のスキャンの約98%は20分以内に終了します)
患者の準備:
患者の準備は? 検査者によっては、初回撮影後20分以内にレモン汁(20%ジュース/80%水)を飲ませることを好む人もいます。 これは唾液腺からの取り込みを減少させると考えられている。
Equipment and Energy Windows:
- Camera: Seimens ZLC 7500 Orbitor (他のカメラも時々使用されますが、それほど重要ではありません)
- Collimator(コリメータ)。 低エネルギー、高解像度。 ピンホールのコリメータは絶対に使用しないでください。 重要!!!
- Window(ウィンドウ)。 20%
- Peak: Tc99m Auto Peak
- Magnification: コンピュータ上で1.6(高倍率画像は絶対に使用しないでください)。 コンピュータ Picker Odyssey 750
Radiopharmaceutical, Dose, and Technique of Administration
- Tc-99m sestamibi
- 20 mCi (740 Mbq) (+/-体重による)
- 標準静脈注射
- デュアル同位体減算撮影は、絶対に使用すべきではありません。 2003年1月1日から2006年11日の間に全米で行われた6,500件のスキャンに関する我々の最近の調査では、わずか1.8%の施設しかデュアルアイソトープテクニックを使用していない。 メイヨークリニック(ロチェスター)、クリーブランドクリニック、ジョンズ・ホプキンスなどでは、常に最悪のスキャンとして評価されています。 そう、彼らは全米でこの技術を使う数少ない病院であり、米国で最悪のスキャン結果を出しているのです。 デュアルアイソトープスキャンでは上部腺腫はほとんど見られず(50%が上部腺腫!)、下部腺腫を見つける精度が低いのだそうです。 米国内の6,500件のスキャンをレビューしたところ、デュアルアイソトープスキャンは28%しか陽性となりませんでした。 これは容認できない! デュアルアイソトープスタディーを使用することは標準的な治療ではありません。 結果は十分ではなく、小さな上部腫瘍を示すことは決してありません!!!
患者の位置と画像領域:
外科医がこの情報を手術のガイドとして使用する場合、患者の位置が重要です。 頸部はすべての検査で正中線に保たれる。 LAOとRAOは、患者の頭ではなく、カメラを動かして得られます。 このポイントは、各患者のすべてのスキャンが、患者の首から同じ距離のカメラで行われ、各ビューの倍率が一定になるようにするために、非常に重要です。 さらに、患者によってスキャンの倍率が異なるため、スキャンをより簡単に解釈することができます。 快適な状態で首をできるだけ伸ばし(手術台での姿勢を模倣するため)、動く機会を少なくします
カメラはできるだけ患者の近くに置かなければなりません。 鮮明でクリアな写真を撮りたいのであれば、これは重要なことです。 これは全米で犯される最大の間違いの一つです。もう一度言いますが、強調しすぎることはありません…カメラはできるだけ患者の近くになければなりません!
Sestamibi Scan Preferred Views:
これはこのページで最も重要な情報です!
Sestamibi Scan Preferred Views:
これは最も重要な情報です!このページで最も重要な情報です。 当院では年間1400件近くのセスタミビスキャンを実施しており、症例数の多さから、外部施設で実施された年間2500件近くのスキャンをレビューしています。 この事実は、ノーマン博士が他のどの医師よりもはるかに多くのセスタミビ検査を見てきたことを意味します…したがって、何が有効で何が無効であるかを知っています。 以下のリストは、私たちがとても大切にしているもので、これらの簡単な変更が、これらのスキャンの感度と特異性の両方に劇的な変化をもたらすと、私たちは強く感じています。 美しいAPスキャンが、その後、側面図では何も表示されないという例を何十例も持っていますが、多くの病院が深さの見当をつけるためにそれを入手しています。 それはうまくいきません!
後方視は価値がない。 はい、時折見かけます。 後姿を撮ることで恥をかかないようにしてください。 どんなに大きな副甲状腺腫瘍でも、このビューでは見えません。
LAOとRAOは最も重要なビューです! これは多くの(ほとんどの)手技が見逃している点です。 斜めの角度から見ることにより、甲状腺葉の後ろに “隠れて “いる多くの副甲状腺が明らかになるのである。 最もよくあるケースは、甲状腺の「上」にあるホットスポットが、甲状腺結節なのか後方の副甲状腺なのか判断できないようなものです。 LAOとRAOをAPと比較すると、それが何であるかは驚くほど明白になります。 私たちは、質の悪いAP画像(本当は陽性でも陰性でもない)が、LAOとRAOを撮影した後、突然陽性になった例を数多く経験しています。 LAOとRAOを比較すると、表在性の腺腫は頸部の片側から反対側に “移動 “して見えるが、深在性の腺腫(気管食道溝)は正中線付近に留まり、より前方の甲状腺は左右に移動するように見えるのである。 甲状腺内副甲状腺腫もこのようにして発見されます。 このパラグラフは、このページで最も重要な情報です(使用した線量が少なすぎるか、カメラが十分に近くに設置されていない以外では)。
私たちの標準的なプロトコル(私たちはほとんどこれに従いませんが、このスキャンを年間何百件も行わない施設には強くお勧めします)は、(患者が手術室に行かない場合)早期ビュー5件、遅延ビュー4件を取得することです。 Ant neck、Ant neck with marker (early only)、Ant mediastinum、LAO、RAO。 各画像は8cm以下の位置で取得する。 カメラは患者にほぼ密着していなければならない。 Early viewは注射後5分程度で撮影します。 Delayed viewは1.25時間から2.5時間の間に撮影する。 縦隔画像には少なくとも心臓の上半分が写っていなければならない。 他のどのビューも、心臓のほんの一部しか写っていないはずである。 心臓が見えすぎると画質が落ちてしまいます。 心臓の高さまでの縦隔撮影を行わないと腺腫の4~5%が見落とされます。 LAOおよびRAOビューでは心臓のほんの一部しか映らないようにする。 最小副甲状腺切除術の直前に実施する場合は、タイミングがより重要となる(以下を参照のこと)。 もし腺腫が早期画像で頸部に認められる場合(最も一般的なシナリオ)、時間と労力を節約するために縦隔鏡を遅延させることはしない。 また、遅延プロトコルは初期フィルムの見え方によって変わります。 核医学部門にとっても、患者さんにとっても、そして患者さんが直接手術室に向かうのであれば外科医にとっても良いことです(これは理想的な状況です。 これは、手術室に行くすべての患者に対して行うことです。 また、スキャンするすべての患者の約90%がこれを行っています。 遅延スキャンは約2%の患者さんにしか効果がありません。 従って…もし陽性の基準が、ホットスポットが遅延画像に残り、甲状腺が洗い流されることであれば…少なくとも20%の陽性スキャンを見逃すことになります。 そうです、遅延画像中の差分洗浄が役に立つこともありますが、決してスキャンを陽性と呼ぶための必要な基準であってはなりません!!)。 副甲状腺腫瘍が甲状腺と同じ速度で洗い流されるため、明らかに陽性のスキャンであるにもかかわらず陰性と判定された外部の病院で行われたスキャンを週に少なくとも1回は見ています。 これは副甲状腺腫瘍の基準ではありません!
Acquisition Protocol: updated March ’06
私たちは各ビューを固定カウント数ではなく、固定時間で撮影しています。 こうすることで、すべての画像(初期および遅延)で均一性が得られ、比較が容易になり、微妙な所見がより明確になります。 心臓や肝臓をあまり多く写すことはできません。 甲状腺や副甲状腺が見えなくなってしまいます。 心臓の上部(心室)のほんの一片を見るべきです。
初期画像。 5分後の前方、前方+縦隔、LAO、およびRAOビュー(マーカー付きの前方とマーカーなしの前方)。 マーカーは胸骨のくぼみと、SCM筋の外側境界線に沿って4cm間隔で2つ配置されている(距離の目安)。 注…私たちは毎日このスキャンを8回行っているので、もはやマーカーを使ったスキャンは行っていません…ただし、1)腫瘍が甲状腺から離れたところにある(例えば、胸部や鎖骨の近く)、または2)患者がすでに甲状腺を切除しているため、解剖学的ランドマークとして甲状腺が利用できない場合は、この限りではない。 タイミングは後述。 前方、前縦隔、LAO、RAOを撮影し、側方斜視図は患者の頭部を正中にして31度で撮影する。 注:初回検査で腺腫が認められた場合、遅延撮影を早めに行うことが多い(下記参照)。 なぜ31度なのか? これはよくある質問です。 これ以上カメラを回転させると、患者さんの肩が邪魔になり、カメラを患者さんの首から遠ざける必要があることがわかりました。 つまり、すべてのスキャンが患者の首から同じ距離で得られるわけではないのです(前述の通り、すべてのビューで同じ距離を維持することを目的としています)。 私たちは、患者の肩を押すことなくカメラを回転させることができるのは31度までであることを十分理解しています。 患者の頭を回転させて斜め撮影を行わないでください。 同じ結果は得られません。 非常に重要です!
側方画像は絶対に必要ではありません。 LAOおよびRAO像の重要性は、副甲状腺腺腫を甲状腺との関係で3次元的に位置づけることができることである。 もし腺腫が甲状腺の高さ(皮膚からの深さ)にある場合は、左右のビューを比較すると頸部で「動いて」見えることになる。 腺腫が甲状腺の深部にある場合は、ほとんどの場合、気管食道溝内にあります。 この場合、甲状腺が左右に “回転 “しながらも、腺腫の位置はLAOとRAOで同じに見えるでしょう。
ピンホールコリメーション
ピンホールコリメーターの使用は絶対にやってはいけないことで、米国内のスキャンで2番目によく見られる問題です。 絶対にやってはいけません! カメラを患者に近づけることで得られる細かいディテールをすべて破壊してしまいます。 私たちを信じて試してみてください。 このテクニックでディテールを破壊していることに驚くことでしょう。 1294>
Delayed Images and SPECT Imaging
2.5時間後の遅延画像の適応は非常に少ないです。 時々(稀に)甲状腺の活動が少し熱くなることがあり、3時間後の再撮影が有効な場合があります。
私たちは(過去形)、疑わしい腺腫があるすべての患者(20人に1人くらい)にSPECT画像を使っていました。 更新 SPECT分析により感度および特異度が数%上がると考えていたので、選択的に使っていました。 SPECTは、LAO/RAO検査で得られないものは何もないと信じています。 実際、私たちがSPECTを行うのは、腫瘍が心臓に隣接する胸部深部にある場合だけです。 全米の6,500件のスキャンをレビューしたところ、SPECTを行ったものは、平面画像のみを行ったものよりも一般的に評価が低くなっていました。 陰性であった患者さんでも、1つの腺腫である可能性は最も高いのですが、4腺腫である可能性は3%から約7%に増加します(スキャンの良し悪しにもよりますが)。 施設によっては、すべての患者さんにSPECTを実施するところもあります。 私たちは、これはやりすぎで、ほとんどすべての場合において不要であり、通常、LAO/RAOビューによる単純な平面の検査と同程度には良くないと考えています。 これは絶対にやってはいけないことです。 さらに、患者が直接手術室に運ばれる場合、これは貴重な時間を浪費することになります。 私たちは胸部でない限り、決してSPECTスキャンを行いません。 SPECTについて要約すると…1)SPECTのみを行う理由はなく、決して行うべきでない。 2) 平面画像に加えてSPECTをルーチンに使用することは不必要であり、もし平面画像がこのページで説明されているように行われたならば、常に役に立たない。 SPECTのほとんどの使用はこのカテゴリーに属し、これは本当に止めるべきである。 3) SPECTは再手術に役立つ場合もありますが…甲状腺からずれたもの(胸の奥にあるものなど)、または以前に甲状腺切除術を行った場合のみに限定されます)。 私たちは年間約1000件の副甲状腺手術を行っていますが、SPECTは年間15〜20回程度…胸部深部の手術に使用しています。 SPECTを行う唯一の理由は、放射線科と放射線技師が追加で1000ドルを請求できるようにするためです。
放射線誘導手術に使用するプローブについて
覚えておいてください!!!! 手術室で使用される優れた副甲状腺プローブは、カメラよりも放射能のホットスポットを見つけるのに非常に優れています。 しかし、乳房手術やメラノーマ用に作られたプローブを使っても、このような高い感度と特異性は得られません。 乳房やメラノーマの放射線誘導手術は非常に異なっています…これらの場合、プローブは冷たい背景の中にある高温の放射性リンパ節を検出するように設計されています。 もちろん、副甲状腺の手術では、プローブは「熱い」背景(またはそれに近い高温の甲状腺)の中から「非常に熱い」副甲状腺を検出する必要があります。 したがって、もしあなたの外科医が放射線誘導副甲状腺手術を行おうとして、ネオプローブやその他のプローブ(C-tract、Navigatorなど)を使っていて、副甲状腺手術(高温対高温)で使うために特別にコリメートされていない「ノーマン副甲状腺プローブ」を装着していなければ、うまくいきません! 繰り返しますが、副甲状腺プローブだけがホットとホッターを区別できるように設計されており、乳房やメラノーマのリンパ節マッピングに使用するプローブでは、副甲状腺が甲状腺に近接している場合、うまくいかないことがあるのです。 私たちは、外科医が間違ったプローブを使用したために、医療過誤の訴訟が起こされたのを見たことがあります。
最小限の副甲状腺手術のために術中核マッピングの前にSestamibiスキャンを行う場合:
私たちは、副甲状腺に注射してから約1時間から2時間が手術に最適であることを発見しています。 これはどの患者さんに対しても私たちの目標です。 注射後4時間から4時間半も経過した患者さんの手術も行いましたが、放射能が洗い流されてしまい、あまり役に立ちませんでした。 2006. 手術当日に遅延撮影を行うことは非常に稀です。 スキャンは10分から20分ほどで終わり(2、3、または4つのビュー)、手術室に向かいます。 約25%の患者は、10分(2つのビュー)で非常に美しいスキャンが得られ、これがすべてとなります。 約55%の患者は、3つのビューの後、首の中の腫瘍の深さ(斜視図によって得られる)の推定を含めて明らかに陽性であり、これが得られるすべてである。 約20%の患者だけが4番目の画像(常にAP)を持っており、最初の画像(これもAP)と比較すると、多くの場合腫瘍が確認できる。 したがって、約25%の患者さんでは、単純にAPと斜視を1つずつにします。 斜位は外科医に深さの情報を提供します。 重要…正しくスキャンを行えば、最初の15分以内に98%の陽性反応が出る…スキャンが遅れると、さらに2%しか得られない もう一度言いますが…. 最初の15分を超えてスキャンを遅らせても、陽性の改善はごくわずかです…そもそもスキャンを正しく行っていればの話ですが。 もし、甲状腺が完全に洗い流され、単焦点になるのを待っているのなら、この検査の真価を見失っており、考え直す必要があります。 THIS IS NOT CORRECT!
覚えておいていただきたいのは、甲状腺と副甲状腺の間に高度な放射能の差がある時に手術室にいることです…つまり、甲状腺が洗い流された後、副甲状腺が洗い流される前にです。 あまり長く待っても、プローブはあまり役に立ちません。
この副甲状腺疾患に対するセスタミビ・スキャンニングの技術ページは、年間4000件以上の副甲状腺スキャンを解釈するHemant Chheda, MD、 Brandi Reardon、およびJames Norman, MDによって書かれ、これらの技術は開発されています。
著者について: Chheda博士は、南フロリダ大学の放射線医学の臨床准教授であり、Tampa総合病院の核医学のメディカルディレクターとして、1995年以来毎年350以上のセスタミビスキャンを行っている(彼の協力により放射線誘導副甲状腺手術が開発された時)。 2006年までには、ノーマン博士の患者のために行われる年間2000件以上のセスタミビ・スキャンを平均して監督しています。 Chheda博士はNorman副甲状腺クリニックの核放射線科医で、毎日Norman博士からすべての手術の結果を書面でフィードバックされており、チームとしてその精度は非常に高いものとなっています
CTOは、副甲状腺疾患のSestamibiスキャンの技術面において世界有数の専門家として多くの人から認められており、大部分のSestamibiスキャンを行っているBrandy Reardonがチーフテクノロジストです。 Norman副甲状腺クリニックとTampa総合病院の核医学部門が行うスキャンの精度が非常に高いのは、ブランディの専門知識と、私たちのスキャンが年々良くなるように細部にまで常に注意を払っていることが大きな要因となっています。 彼は現在、年間約1800件の副甲状腺手術を行っていますが、これらの患者の大半は、他の病院で行われたスキャンを持参しています。 他院での検査の約85%は標準以下の技術で行われ、そのうちの約75%は技術が不十分なために陰性と判定されます。 米国では、セスタミビ検査の技術が低いことは標準的なことであり、大きな大学病院が小さな地域の病院より優れているわけではありません。 全ては技術次第なのです。 Dr Normanは、米国内および多くの外国からの年間約4,500件のセスタミビスキャンをレビューする機会を持っています。 Dr. Normanは、これまでに行われたあらゆる副甲状腺スキャン、あらゆる技術を目にしてきました。 私たちの優れたスキャンは、この病気への献身、膨大な量、そして優れたチームの結果なのです。
What to read next
- Back to Localizing Tests in general
- Radioguided Parathyroid Surgery (the MIRP) に関する出版物の紹介
- How ミニ副甲状腺手術について
- ミニ副甲状腺手術の紹介
- セスタミビによる低侵襲性副甲状腺手術の詳細。副甲状腺手術の最新の進歩。 外来で短時間の手術。
- 当院の患者さんになるには