Original Editors
Top Contributors – Adam Bockey, Elise Jespers, Elaine Lonnemann, Kim Jackson and Wendy Walker
Definition/Beskrivning
Spondyloarthropatier är en varierande grupp inflammatoriska ledinflammationer som har vissa genetiska predisponeringsfaktorer och kliniska drag gemensamt. Gruppen omfattar främst ankyloserande spondylit, reaktiv artrit (inklusive Reiters syndrom), psoriasisartrit, inflammatorisk tarmsjukdom-associerad spondyloartropati och odifferentierad spondyloartropati. Nivå 5
De primära patologiska platserna är de sakroiliakala lederna, de beniga insatserna av annulus fibrosis i de intervertebrala diskarna och de apofysära lederna i ryggraden.
Ankyloserande spondylit (AS), även känd som Marie- Strumpells sjukdom eller bamboo spine, är en inflammatorisk artropati i det axiella skelettet, som vanligen involverar sakroiliakalederna, apofyselederna, costovertebralederna och de intervertebrala skivornas artikulationer. AS är en kronisk progressiv inflammatorisk sjukdom som orsakar inflammation i ryggradslederna som kan leda till svår, kronisk smärta och obehag. I avancerade stadier kan inflammationen leda till nybildning av ben i ryggraden, vilket gör att ryggraden smälter samman i ett fast läge, vilket ofta skapar en framåtböjd hållning.
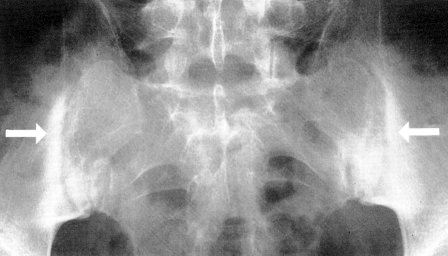
Kliniskt relevant anatomi
Kotpelaren består av 24 kotor: sju cervikala kotor, tolv bröstkotor och fem lumbala kotor. Kotorna är sammanfogade med hjälp av ligament och åtskilda av mellanliggande diskar. Skivorna består av en inre nucleus pulposus och en yttre annulus fibrosis, som består av fibrokartilage ringar.
Patienter med spondyloartropati har en hög benägenhet för inflammation på de ställen där senor, ligament och ledkapslar fäster vid benet. Dessa platser är kända som entheser. Nivå 5
Sakroiliakaleden består av en broskig del och ett fibröst (eller ligamentärt) fack med mycket starka främre och bakre sakroiliakalligament. Detta gör SIJ till en amfiartros med rörelse begränsad till lätt rotation och translation. En annan specifik egenskap hos SIJ är att två olika typer av brosk täcker de två ledytorna. Medan den sakrala brosket är rent hyalint är den iliakala sidan täckt av en blandning av hyalint och fibröst brosk. På grund av sina fibrokartilaginösa komponenter är sakroiliakaleden en så kallad artikulär enthesis.Nivå 1B
Epidemiologi /Etiologi
Ankyloserande spondylit (den vanligaste spondyloartropatin) har en prevalens på 0,1 till 0,2 procent i den allmänna amerikanska befolkningen och är relaterad till prevalensen av HLA-B27. Diagnostiska kriterier för spondyloarthropatierna har utvecklats i forskningssyfte, kriterierna används sällan eller nästan inte alls i klinisk praxis. Det finns inget laboratorietest för att diagnostisera ankyloserande spondylit men HLA-B27-genen har visat sig finnas hos cirka 90 till 95 procent av de drabbade vita patienterna i Centraleuropa och Nordamerika Nivå 5
AS är tre gånger vanligare hos män än hos kvinnor och börjar oftast i åldrarna 20-40 år. (Nivå 5) Nya studier har visat att AS kan vara lika vanligt hos kvinnor, men diagnostiseras mindre ofta på grund av ett mildare sjukdomsförlopp med färre ryggradsproblem och mer involvering av leder som knän och fotleder. Prevalensen av AS är nästan 2 miljoner människor eller 0,1-0,2 % av den allmänna befolkningen i USA. Den förekommer oftare hos kaukasier och vissa indianer än hos afroamerikaner, asiater eller andra icke-vita grupper. AS är 10 till 20 gånger vanligare hos första gradens släktingar till AS-patienter än i den allmänna befolkningen. Risken för AS hos första gradens släktingar med HLA-B27-allelen är cirka 20 %.
Karakteristik/Klinisk presentation
Det mest karakteristiska kännetecknet för spondyloarthropatier är inflammatorisk ryggsmärta. Ett annat karakteristiskt drag är enthesit, vilket innebär inflammation på de ställen där senor, ligament eller ledkapslar fäster vid benet. Nivå 5 Nivå 5
Allmänna kliniska kännetecken är inflammatorisk ryggsmärta, daktylitis och extraartikulära manifestationer som uveit och hudutslag. Nivå 5
Det kan också förekomma smärta och stelhet i skinkan eller höften i mer än tre månader hos en person, vanligen män under 40 år. Den är oftast värre på morgonen, varar mer än 1 timme och beskrivs som en matt värk som är dåligt lokaliserad, men den kan vara intermittent skarp eller ryckande. Med tiden kan smärtan bli svår och konstant och hosta, nysningar och vridande rörelser kan förvärra smärtan. Smärtan kan utstråla till låren, men går vanligtvis inte under knäet. Smärtan i skinkan är ofta ensidig, men kan alternera från sida till sida.
Paravertebral muskelspasm, värk och stelhet är vanligt förekommande, vilket gör att sacrioliakala områden och ryggmärgsprocess är mycket ömma vid palpation. En böjd hållning lindrar ryggsmärtan och den paraspinala muskelspasmen; därför är kyfos vanligt hos obehandlade patienter.
Enthesit (inflammation i senor, ligament och kapselanslutningar till ben) kan orsaka smärta eller stelhet och begränsning av rörligheten i det axiella skelettet. Daktylitis (inflammation av ett helt finger), som vanligen kallas ”korvfinger”, förekommer också vid spondyloarthropatier och tros härröra från led- och tenosynovialinflammation Nivå 5.
Då AS är en systemsjukdom kan en intermittent låggradig feber, trötthet eller viktnedgång förekomma.
I avancerade stadier kan ryggraden bli sammansvetsad och en förlust av normal lordos med åtföljande ökad kyfos i bröstkorgsryggen, smärtsamma begränsningar av cervikal ledrörelse och förlust av ryggradens flexibilitet i alla rörelseplan. En minskning av bröstväggsexkursionen på mindre än 2 cm kan vara en indikator på AS eftersom bröstväggsexkursionen är en indikator på minskad rörlighet i det axiella skelettet.
Anterior uveit är den vanligaste extraartikulära manifestationen och förekommer hos 25 till 30 procent av patienterna. Uveit är vanligtvis akut, ensidig och återkommande. Ögonsmärta, rött öga, suddig syn, fotofobi och ökad tårflöde är presenterande tecken. Hjärtmanifestationer omfattar dilatation av aorta- och mitralrot, med regurgitation och ledningsdefekter. Fibros kan utvecklas i de övre lungloberna hos patienter med långvarig sjukdom. Nivå 5
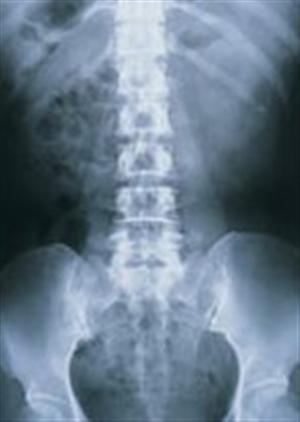
Differentialdiagnos
Mesta vanligaste differentialdiagnos
- . Reumatoid artrit
- Psoriasis
- Reiters syndrom
- Fraktur
- Osteoartrit
- Inflammatorisk tarmsjukdom : Ulcerös kolit och Crohns sjukdom
- Psoriasis spondylit
- Scheuermanns sjukdom/|Scheuermanns kyfos
- Pagets sjukdom nivå 5
Differentialdiagnostik av ankyloserande spondylit och thorakal spinalstenos
| Ankyloserande spondylit | Thorakal spinalstenos | ||
|---|---|---|---|
| Anamnes | Morgonstyvhet Påfrestande värkande smärta Manlig dominans Skarp smärta Bilateral sakroiliakal smärta kan hänvisa till baksidan av låret |
Intermittent värkande smärta Smärta kan gälla båda benen vid gång |
|
| Aktiva rörelser | Begränsad | Kan vara normalt | |
| Passiva rörelser | Begränsad | Kan vara normal | |
| Motståndskraftiga isometriska rörelser |
Normal | Normal | Normal |
| Särskilda tester | Inga | Cykel test av van Gelderen kan vara positivt Stoop test kan vara positivt |
|
| Reflexer | Normala | Kan påverkas i långvariga fall | |
| Sensoriskt underskott | Inga | Vanligtvis tillfälliga | |
| Diagnostik Bilddiagnostik | Plainfilmer är diagnostiska | Datortomografiundersökningar är diagnostiska |
I de tidiga stadierna av ankyloserande spondylit, liknar förändringarna i sakroiliakaleden dem vid reumatoid artrit, men förändringarna är nästan alltid bilaterala och symmetriska. Detta faktum gör det möjligt att skilja ankyloserande spondylit från psoriasis, Reiters syndrom och infektioner. Förändringar i sakroiliakaleden förekommer i hela leden, men finns främst på iliakalsidan.
Diagnostiska förfaranden
AS kan diagnostiseras med hjälp av de modifierade New York-kriterierna, patienten måste ha röntgenologiska bevis på sakroiliit och något av följande: (1) Begränsning av ländryggens rörelse i både sagittal- och frontalplanet, (2) begränsning av bröstutvidgningen (vanligtvis < 2,5 cm) (3) en historia av ryggsmärta innefattar debut vid <40 år, gradvis debut, morgonstyvhet, förbättring med aktivitet och varaktighet >3 månader.
Bilddiagnostiska tester
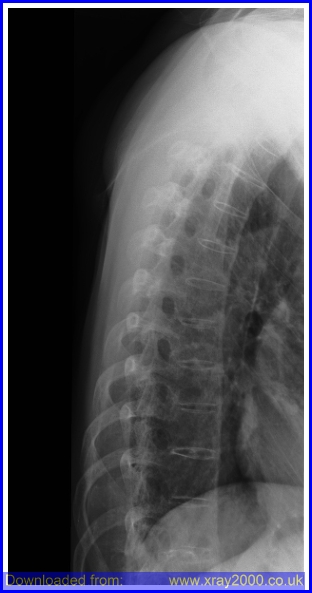
- Röntgenbilder. Radiografiska fynd av symmetrisk, bilateral sacroiliit inkluderar oskärpa av ledmarginaler, extaartikulär skleros, erosion och förträngning av ledutrymmet. Eftersom benvävnad överbryggar kotkropparna och de bakre bågarna skapar den lumbala och thorakala ryggraden en ”bamburyggsbild” på röntgenbilder.
- Datoriserad tomografi (CT). CT-undersökningar kombinerar röntgenbilder tagna från många olika vinklar till en tvärsnittsbild av inre strukturer. CT-skanningar ger mer detaljer, och mer strålningsexponering, än vanliga röntgenbilder.
- Magnetisk resonanstomografi (MRI). Intraartikulär inflammation, tidiga broskförändringar och underliggande benmärgsödem och osteit kan ses med hjälp av en MRI-teknik som kallas short tau inversion recovery (STIR). Med hjälp av radiovågor och ett starkt magnetfält är MRT-undersökningar bättre på att visualisera mjuka vävnader som brosk.
- Labbtester. Det finns inget laboratorietest för att diagnostisera ankyloserande spondylit men HLA-B27-genen har visat sig finnas hos cirka 90 till 95 procent av de drabbade vita patienterna i Centraleuropa och Nordamerika Nivå 5. Förekomsten av HLA-B27-antigenet är ett användbart komplement till diagnosen, men kan inte vara diagnostiskt ensamt.
Fyra av fem positiva svar på följande frågor kan bidra till att fastställa AS:
- Började ryggbesvären före 40 års ålder
- Började besvären långsamt
- Har besvären bestått i 3 månader
- Har morgonstyvhet varit ett problem
- Har besvären förbättrats med motion
Specificitet= 0.82, Sensitivitet = 0,23
LR för fyra av fem positiva svar = 1,3
Chronisk ländryggssmärta (LBP), det främsta symtomet på ankyloserande spondylit (AS) och odifferentierad axial spondyloartrit (SpA), föregår utvecklingen av radiografisk sakroiliit, ibland med många år. Nivå 4
Det noteras också att patienter med ankyloserande spondylit (AS) har en ökad risk för benförlust och kotfrakturer. Nivå 3B
Sammanfattningsvis omfattar de diagnostiska förfarandena för ankyloserande spondylit:
- Bildundersökningar som röntgen och datortomografi
- Närvaro avHLA B27-genen (genetisk faktor)
- Blodprover med fokus på CRP-nivåer
- BASDAI, BASMI och BASFI nivå 1B
Outcome Measures
Modified Health Assessment Questionnaire (MHAQ)
Bath Ankylosing Spondylitis Disease Activity Index (BASDAI) nivå 1B
ASQoL nivå 1B
Bedömning av varaktigheten av morgonstyvhet med hjälp av en horisontell visuell analogskala ”0-10 cm”, samt varaktigheten av morgonstelhet i minuter. Nivå 1B
Självrapporterad ledömhet: Detta utförs på ett leddiagram med lednamnen skrivna bredvid som vägledning och patienten ombeds att kryssa i den ruta som motsvarar den eller de smärtsamma lederna Nivå 1B
Självrapporterad mjukdelsömhet (enthesit): Detta utförs på en skelettmodell och patienten ombeds att markera de ställen där han känner smärta. Nivå 1B
Undersökning
Fysisk undersökning av ryggraden omfattar hals-, bröst- och ländryggsregionen.
Cervikal involvering sker ofta sent. Nackens böjning kan mätas med hjälp av avståndet mellan occiput och vägg. Patienten står med ryggen och hälarna mot väggen och avståndet mellan bakhuvudet och väggen mäts. Video occiput-to-wall test
Torakalryggen kan testas genom bröstkorgsexpansion. Den mäts vid det fjärde interkostalrummet och hos kvinnor strax under brösten. Patienten ska uppmanas att forcera en maximal inspiration och utandning och skillnaden i bröstkorgsexpansion mäts. En bröstkorgsexpansion på mindre än 5 cm är misstänkt och < 2,5 cm är onormalt och ger upphov till möjligheten av AS om det inte finns någon annan orsak till detta, t.ex. emfysem. Den normala bröstkorgskyfosen i den dorsala ryggraden är accentuerad. Costovertebral-, costotransversal- och manubriosternallederna bör palperas för att upptäcka inflammation som orsakar smärta vid palpation.
Lumbala ryggraden kan testas med Schobers test. Detta utförs genom att göra ett märke mellan de posteriora övre iliakala ryggraden vid den femte lumbala ryggmärgsprotesen. Ett andra märke placeras 10 cm ovanför det första och patienten ombeds att böja sig framåt med utsträckta knän. Avståndet mellan de två märkena ökar från 10 till minst 15 cm hos normala människor, men bara till 13 eller mindre vid AS. Nivå 5
Medicinsk behandling
Enligt Braun et al (2010, Evidensnivå 5) är de övergripande principerna för behandlingen av patienter med AS följande:
- Krav på en multidisciplinär behandling som samordnas av reumatologen.
- Det primära målet är att maximera den hälsorelaterade livskvaliteten på lång sikt. Därför är det viktigt att kontrollera symtom och inflammation, förhindra progressiv strukturell skada, bevara/normalisera funktion och socialt deltagande.
- Behandlingen bör syfta till bästa möjliga vård och kräver ett gemensamt beslut mellan patienten och reumatologen.
- En kombination av icke-farmakologiska och farmakologiska behandlingsmetoder krävs.
1. Allmän behandling
Behandlingen av patienter med AS bör individualiseras enligt:
- Sjukdomens nuvarande manifestationer (perifera, axiella, entheseala, extraartikulära symtom och tecken).
- Nivån på aktuella symtom, prognostiska indikatorer och kliniska fynd.
- Den allmänna kliniska statusen (kön, ålder, komorbiditet, psykosociala faktorer, samtidig medicinering).
2. Sjukdomsövervakning
Sjukdomsövervakningen av patienter med AS bör omfatta:
- Patientens historia (t.ex. frågeformulär)
- Laboratorietester
- Kliniska parametrar
- Bildbehandling
- Frekvensen av övervakningen bör individualiseras beroende på: symtomförlopp, behandling och svårighetsgrad
3. Icke-farmakologisk behandling
- Patientutbildning och regelbunden motion utgör hörnstenen i den icke-farmakologiska behandlingen av patienter med AS.
- Hemövningar är effektiva. Fysioterapi med övervakade övningar, land- eller vattenbaserade, individuellt eller i grupp, bör dock föredras eftersom dessa är mer effektiva än hemövningar.
- Självhjälpsgrupper och patientföreningar kan vara användbara.
4. Extraartikulära manifestationer och komorbiditeter
- Psoriasis, uveit och IBD är några av de frekvent observerade extraartikulära manifestationerna. De bör hanteras i samarbete med respektive specialister.
- Rheumatologer bör vara medvetna om den ökade risken för kardiovaskulär sjukdom och osteoporos hos patienter med AS.
5. Icke-steroida antiinflammatoriska läkemedel
- För AS-patienter med smärta och stelhet rekommenderas NSAID, inklusive Coxibs, som första linjens läkemedelsbehandling.
- För patienter med ihållande aktiv, symtomatisk sjukdom är kontinuerlig behandling med NSAID att föredra.
6. Analgetika: efter att tidigare rekommenderade behandlingar har misslyckats, är kontraindicerade och/eller tolereras dåligt.
7. Anti-TNF-behandling
- Enligt ASAS rekommendationer bör anti-TNF-behandling ges till patienter med ihållande hög sjukdomsaktivitet trots konventionella behandlingar.
- Övergången till en andra TNF-blockerare kan vara fördelaktig, särskilt hos patienter med förlust av respons.
- Ingen evidens finns för användning av andra biologiska medel än TNF-hämmare vid AS.
8. Kirurgi
- Inför patienter med refraktär smärta eller funktionsnedsättning och röntgenologiska bevis på strukturell skada, oberoende av ålder, bör total höftledsartroplastik övervägas.
- I patienter med allvarlig handikappande deformitet kan ryggradskorrigerande osteotomi övervägas.
- En ryggradskirurg bör konsulteras hos patienter med AS och en akut kotfraktur.
9. Förändringar i sjukdomsförloppet: Andra orsaker än inflammation (t.ex. ryggmärgsfraktur) bör övervägas om en betydande förändring i sjukdomsförloppet inträffar och lämplig utvärdering, inklusive bildbehandling, bör utföras.
Fysioterapeutisk behandling
Rehabiliteringen bör vara patientcentrerad. Den bör också göra det möjligt för patienten att uppnå självständighet, social integration och förbättra livskvaliteten. Syftet med sjukgymnastik och rehabilitering vid AS är att:
- Minska obehag och smärta;
- Hålla eller förbättra uthållighet och muskelstyrka;
- Hålla eller förbättra rörlighet, flexibilitet och balans;
- Hålla eller förbättra fysisk kondition och socialt deltagande;
- Förhindra avvikelser i ryggradskurvorna samt ryggrads- och leddeformiteter. Nivå 5
Ett multimodalt fysioterapiprogram med aerob-, stretch-, utbildnings- och lungträningsövningar i samband med rutinmässig medicinsk behandling har visat sig ge större förbättringar av ryggradets rörlighet, arbetsförmåga och bröstutvidgning jämfört med enbart medicinsk behandling. Det finns belägg för att aerob träning förbättrade gångsträckan och den aeroba kapaciteten hos patienter med AS. Aerob träning gav dock inga ytterligare fördelar när det gäller funktionsförmåga, rörlighet, sjukdomsaktivitet, livskvalitet och lipidnivåer jämfört med enbart stretchövningar (Jennings et al, 2015). Bevisen visade också att passiv stretching resulterade i en signifikant ökning av höftledens rörelseomfång (ROM) i alla riktningar utom flexion under sjukgymnastikkursen. Denna ökning av ROM kunde bibehållas av patienter som utförde stretchövningarna regelbundet Nivå 1B. Eftersom svårighetsgraden av AS är mycket olika mellan individer finns det inget specifikt träningsprogram som visade de största förbättringarna. Vissa studier visade att ett multimodalt träningsprogram på 50 minuter, tre gånger i veckan, visade signifikanta förbättringar efter tre månader i bröstväggsexkursion, avstånd mellan hakan och bröstet, avstånd mellan occiput och väggen och det modifierade Schober-flexionstestet.
Enligt Ozgocmen m.fl. (Nivå 5) kan dock några nyckelrekommendationer formuleras för patienter med AS:
- Fysioterapi och rehabilitering bör påbörjas så snart AS diagnostiserats.
- Fysioterapi bör planeras i enlighet med patienternas behov, förväntningar och kliniska status, samt påbörjas och övervakas på rätt sätt.
- Fysioterapi bör utföras som ett slutenvårds- eller poliklinikprogram hos alla patienter, oavsett sjukdomsstadium, och bör utföras i lydnad av allmänna regler och kontraindikationer.
- Livsamma regelbundna övningar är ankaret i behandlingen. En kombinerad regim av stationär spa-övningsterapi följt av gruppfysioterapi rekommenderas för den högsta nyttan, och gruppfysioterapi är också att föredra framför övningar i hemmet Nivå 5 Nivå 5
- Som tidigare nämnts rekommenderas de konventionella protokollen för fysioterapi som innefattar sträck-, flexibilitets- och andningsövningar samt övningar i bassäng och på land och medföljande fritidsaktiviteter.
- Fysioterapeutiska modaliteter bör användas som kompletterande terapier baserade på erfarenheter från deras användning vid andra muskuloskeletala sjukdomar Nivå 5
EXERCISE TRAINING PROGRAM
Flera rekommenderade övningar för en individ med AS (Masiero et al, 2011) Nivå 1B:
- Respirationsövningar (10min)
2 serier om 10 repetitioner vardera:
1. Utvidgning av bröstkorgen
2. Djup andning
3. Thorakal andning
4. Expiratorisk andning
5. Övningar för diafragmatisk andning och bukkontroll
6. Övningar för muskulaturen i skulderbältet ( dvs. axelhöjning i kombination med andning)
- Övningar för att mobilisera kotorna och lemmarna (15 min)
2 serier om 10 repetitioner vardera per mobilisering. Utförs liggande och/eller sittande och/eller stående och/eller på alla fyra eller gående smärtfritt. Ryggkorgsövningar kan också kombineras med andningsövningar (dvs. djup andning eller expiratorisk andning)
1. Cervikal sida: lateral flexion och rotation (höger och vänster), extension
2. Thoraco-lumbar sida: lateral flexion, extension, rotation
3. Axel och övre extremitetssidan: ab/adduktion, flexion, elevation och circumduktion
4. Coxofemorala, knä- och fotledssidan: ab/adduktion, rotation och flexion-extension
- Balansövningar och proprioceptiva övningar (10 min)
2 serier om 10 repetitioner: stående och gående
- Posturala övningar och sträckning och stärkande av ryggrads- och lemmuskulaturer (15 min)
2 repetitioner med i genomsnitt cirka 30/40 sekunder vardera för sträckning. Alla övningar kunde utföras både liggande och sittande eller på alla fyra eller i stående ställning med aktiv och passiv rörlighet, smärtfritt
1. Stretchövningar för ryggradens bakre muskelkedja (thorako-lumbar och alla erector spine group etc.) och ryggradens främre muskelkedja (övre och undre abdominella etc.)
2. Stretchövningar för den främre bältets muskelkedja (psoas, hamstring etc.)
3.) och bakre muskelkedja i bäckenbältet
3. Stretchövningar för de bakre och främre musklerna i nedre extremiteterna - Utrustningsträning (10 min)
Gång, löpband, cykling eller simning under en progressiv varaktighet på grundval av patientens funktionsförmåga (låg hastighet, utan motstånd). - Hållningsträning kan vara en mycket viktig komponent för att patienten ska kunna bibehålla en upprätt hållning också.
- Aquaterapi kan vara ett utmärkt alternativ för de flesta patienter för att ge principer för extension och rotation med låg påverkan.
- Smärtutbildning kan vara en mycket viktig fördel för patienten också (Masiero et al, 2011). Nivå 1B
Övningar som bör undvikas inkluderar övningar med hög påverkan och flexionsövningar. Överträning kan vara potentiellt skadligt och kan förvärra den inflammatoriska processen.
MANUELL TERAPI
Vissa har förespråkat effekten och användningen av mild manipulation utan tryck på ryggraden.
Åtta veckors själv- och manuell mobilisering förbättrade bröstutvidgningen, hållningen och rörligheten i ryggraden hos patienter med ankyloserande spondylit. Den fysioterapeutiska interventionen bestod inledningsvis av uppvärmning av ryggmuskulaturens mjukvävnad (med vibrationer via en vibrator) och mjuka mobilitetsövningar. Detta följdes av både aktiva vinkel- och passiva rörlighetsövningar i de fysiologiska riktningarna för lederna i ryggraden och i bröstkorgen i tre rörelseriktningar (flexion/extension, lateral flexion och rotation) och i olika utgångspositioner (liggande med ansiktet nedåt, i sidled, på rygg och i sittande ställning). Passiva rörlighetsövningar bestod av allmänna, vinkelrörelser och specifika, translatoriska rörelser. Stretchning av spända muskler gjordes med hjälp av kontraktions-avslappningsmetoden. Mjukvävnadsbehandling (manuell massage) av nacken utfördes följt av avslappningsövningar i stående ställning och vila i några minuter liggande på behandlingsbänken
Nyckelforskning
Dagfinrud, H., Hagen, K. B., & Kvien, T. K. (2008). Fysioterapeutiska interventioner vid ankyloserande spondylit. The Cochrane Library.
Chang, W. D., Tsou, Y. A., & Lee, C. L. (2016). Jämförelse mellan specifika övningar och fysioterapi för hantering av patienter med ankyloserande spondylit: en metaanalys av randomiserade kontrollerade studier. INTERNATIONAL JOURNAL OF CLINICAL AND EXPERIMENTAL MEDICINE, 9(9), 17028-17039.
Liang, H., Zhang, H., Ji, H., & Wang, C. (2015). Effekter av hemmabaserad träningsintervention på hälsorelaterad livskvalitet för patienter med ankyloserande spondylit: en metaanalys. Clinical rheumatology, 34(10), 1737-1744.
O’Dwyer, T., O’Shea, F., & Wilson, F. (2014). Motionsterapi vid spondylartrit: en systematisk översikt. Rheumatology international, 34(7), 887-902.
Martins, N. A., Furtado, G. E., Campos, M. J., Ferreira, J. P., Leitão, J. C., & Filaire, E. (2014). Motion och ankyloserande spondylit med modifierade New York-kriterier: en systematisk genomgång av kontrollerade prövningar med metaanalys. Acta Reumatológica Portuguesa, 39(4).
Nghiem, F. T., & Donohue, J. P. (2008). Rehabilitering vid ankyloserande spondylit. Current opinion in rheumatology, 20(2), 203-207.
Fernandez-de-las-Penas, C., Alonso-Blanco, C., Aguila-Maturana, A. M., Isabel-de-la-Llave-Rincon, A., Molero-Sanchez, A., & Miangolarra-Page, J. C. (2006). Motion och ankyloserande spondylit – vilka övningar är lämpliga? En kritisk granskning. Critical Reviews™ in Physical and Rehabilitation Medicine, 18(1).
Stasinopoulos, D., Papadopoulos, K., Lamnisos, D., & Stergioulas, A. (2016). LLLT för behandling av patienter med ankyloserande spondylit. Lasers in medical science, 31(3), 459-469.
Karamanlioğlu, D. Ş., Aktas, I., Ozkan, F. U., Kaysin, M., & Girgin, N. (2016). Effekten av ultraljudsbehandling applicerad med träningsterapi på patienter med ankyloserande spondylit: en dubbelblind, randomiserad, placebokontrollerad studie. Rheumatology international, 36(5), 653-661.
Jennings, F., Oliveira, H. A., de Souza, M. C., da Graça Cruz, V., & Natour, J. (2015). Effekter av aerob träning hos patienter med ankyloserande spondylit. The Journal of rheumatology, 42(12), 2347-2353.
Niedermann, K., Sidelnikov, E., Muggli, C., et al. (2013) Effekt av kardiovaskulär träning på kondition och upplevd sjukdomsaktivitet hos personer med ankyloserande spondylit. Arthritis care & research, 65(11), 1844-1852.
Resurser
Fig 1: http://www.physio-pedia.com/images/f/fe/Spondy_1.png
Tabell 1: Källa 22 (Kataria et al., 2004)
Fig 2: http://www.physio-pedia.com/images/b/b0/Spondy4.jpg
Fig 3: http://www.physio-pedia.com/images/c/c5/Spine-t_ankylosing_spondylitis.jpg
Video occiput-to-wall test: https://www.youtube.com/watch?v=rOR70O_zTdA
Clinical Bottom Line
Spondyloarthropati är en grupp av multisystemiska inflammatoriska sjukdomar som påverkar olika leder, inklusive ryggraden, perifera leder och periartikulära strukturer. De är förknippade med extraartikulära manifestationer (till exempel feber). Majoriteten är HLA B27-positiva (serologiskt test) och Rheumatoid Factor (RF) negativa.
Det finns 4 större seronegativa spondyloarthropatier:
- Ankyloserande spondylit (AS): är prototypen och drabbar fler män än kvinnor
- Reiters syndrom
- Psoriasisartrit
- Artrit till följd av inflammatorisk tarmsjukdom
Sakroiliit är en vanlig manifestation vid alla dessa sjukdomar.
Och även om en utlösande infektion och immunmekanismer tros ligga till grund för de flesta spondyloarthopatier är deras patogenes fortfarande oklar.
Fysisk undersökning av ryggraden omfattar hals-, bröst- och ländryggsregionen. Läkaren kan be patienten böja ryggen på olika sätt, kontrollera bröstomfånget och kan också söka efter smärtpunkter genom att trycka på olika delar av bäckenet. I tveksamma fall utför läkaren olika diagnostiska åtgärder, t.ex. röntgenbilder, förekomst av HLA B27, CRP-nivåer i blodprover.
Behandlingen av AS kan delas in i:
- Läkemedel
- Non steroid antiinflammatoriska läkemedel (NSAID)
- Anti – TNF terapi
Fysioterapi är det mest kända icke-kirurgiska terapeutiska sättet att behandla AS som förbättrar flexibilitet och fysisk styrka. Kirurgi rekommenderas endast för patienter med kroniska fall De flesta fall kan behandlas utan kirurgi.
- 1,0 1,1 1,1 1,2 1,3 1,4 1,5 1,6 Goodman C, Snyder T. Differential Diagnosis for Physical Therapists: Screening for Referral. Louis, MO: Saunders Elsevier: 2007. 539
- 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.06 2.07 2.08 2.08 2.09 2.10 2.11 2.11 2.12 2.12 2.13 2.14 2.15 2.15 2.16 2.17 2.17 2.18 2.19 2.20 2.21 2.21 2.22 2.23 2.24 2.25 Kataria R.K. et al., Spondyloarthropathies. Am Fam Physician, 2004, 69 (12):2853-2860 Evidensnivå 5
- 3,0 3,1 Benjamin M. och McGonagle D., The anatomical basis for disease localization in seronegative spondyloarthropathy at entheses and related sites. J. Anat. 2001. Evidensnivå 5
- 4.0 4.1 4.2 4.3 Hermann K.G.A., Bollow M., Magnetic Resonance Imaging of Sacroiliitis in Patients with Spondyloarthritis: Korrelation med anatomi och histologi. Fortschr Röntgenstr, 2014, 186:3, 230-237 Evidensnivå 1B
- 5.0 5.1 5.2 5.3 5.4 5.5 Beers MH, et. al. eds. The Merck Manual of Diagnosis and Therapy. 18th ed. Whitehouse Station, NJ: Merck Research Laboratories; 2006.
- 6,0 6,1 Sieper J., et al. Ankyloserande spondylit: en översikt. Ann Rheum Dis 2002;61, 8-18. Evidensnivå 5
- 7,0 7,1 7,2 7,3 7,4 7,5 Jarvik, J. G., & Deyo, R. A. (2002). Diagnostisk utvärdering av ländryggssmärta med tonvikt på avbildning. Annals of internal medicine, 137(7), 586-597. Evidensnivå 3B
- Beers MH, red. The Merck Manual of Diagnosis and Therapy, 18:e upplagan. Whitehouse Station, NJ: Merck and CO; 2006
- 9.0 9.1 9.2 9.3 9.4 El Miedany Y. Towards a multidimensional patient reported outcome measures assessment: Utveckling och validering av ett frågeformulär för patienter med ankyloserande spondylit/spondylartrit. Elsevier, 2010, Volume 77, Issue 6 Level of Evidence 1B
- Braun, J. von, Van Den Berg, R., Baraliakos, X., et al. 2010 update of the ASAS/EULAR recommendations for the management of ankylosing spondylitis. Annals of the rheumatic diseases, 2011, vol. 70, no 6, s. 896-904. Evidensnivå 5