Alex W. Cohen, MD, PhD; Richard Allen, MD, PhD
Revision publicerad den 18 december 2019; Original publicerat den 14 maj 2010
Huvudanmälan
Dubbel syn
Historia av nuvarande sjukdom
En 46-årig kvinnlig patient presenterade sig för okuloplastikkliniken och rapporterade om dubbelsyn och synförvrängning. Patienten märkte först binokulär horisontell diplopi två månader före besöket. Hon beskrev diplopi i primärt läge som förvärrades i höger blick och hon hade tillgripit ett ocklusivt plåster för att kontrollera sina symtom. Tre månader före det aktuella besöket noterade patienten förekomsten av ett stort blodkärl ovanför sitt högra öga. Hon rapporterade också ett svischande ljud i höger öra som hade funnits i 2-3 månader.
Pastorisk ögonhistoria
Patienten var med om en cykelolycka fyra månader tidigare under vilken hon ådrog sig en liten zygomatikomalar komplex fraktur (figur 1). Patienten besöktes på ögonkliniken tre veckor senare och noterades inte ha någon diplopi, ingen blickbegränsning och en normal ögonundersökning. Hon ombads att följa upp två månader senare.
Medicinsk historia
Depression
Medicinering
Claritin® (loratadin)
Familjehistoria
Substansmissbruk, halscancer, hjärtsjukdom
Social historia
Inte bidragande
Fysisk undersökning
- Synskärpa (utan korrigering)
- 20/20 OD
- 20/20 OS
- Extraokulär motilitet: -3 abduktionsunderskott OD och fullt OS (se figur 2)
- Pupiller: OD 6 mm mörk, 4 mm ljus; OS 6 mm mörk, 4 mm ljus; ingen relativ afferent pupillär defekt (RAPD)
- Intraokulärt tryck: 14 mmHg OD, 12 mmHg OS
- Konfronterande synfält (CVF): Full OD och OS
- Hertel: 21 mm OD, 17 mm OS, bas 95 mm
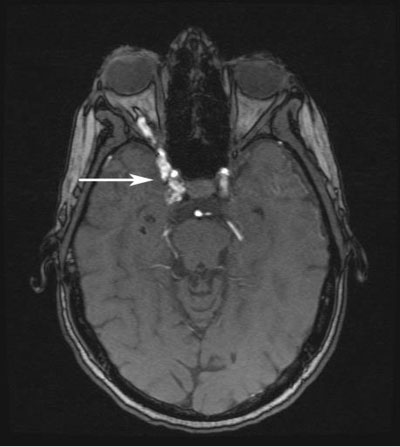
- Extern undersökning: Venösa svullnader i höger övre och nedre ögonlock; Orbital bruit finns över höger öga (se figur 3).
- Undersökning av främre segmentet: Undersökning av det främre segmentet: Konjunktival injektion OD. I övrigt normal undersökning OU
- Dilaterad funduskopisk undersökning: Normal makula, vaskulatur och periferi OU
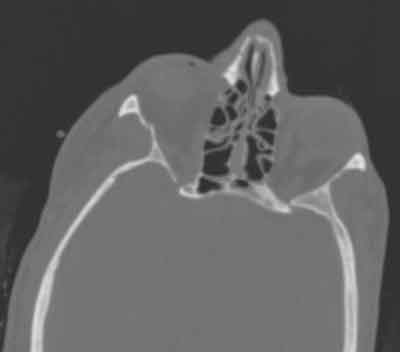
Figur 1: Datortomografi som togs vid första presentationen efter cykelskada. Notera den lilla ZMC-frakturen på höger sida (pil)
Figur 2: Motilitetsbilder två månader efter den första skadan. Notera abduktionsunderskottet i höger öga och konjunktiva kärlvidgning nasalt i höger öga
Figur 3: Yttre undersökning fyra månader efter den initiala skadan. Notera de dilaterade venerna på övre och nedre högra ögonlocket samt de svullna nasala konjunktivala kärlen.
Förlopp
En presumtiv diagnos av högersidig karotiskavernös fistel (CCF) ställdes baserat på klinisk misstanke och fynden av proptos, venös engorgement, orbital bruit och abduktionsunderskott. Patienten skickades till MRI/MRA-undersökning av hjärnan samma eftermiddag. Bilderna visade en höger CCF samt en tydligt dilaterad höger övre ögonven (figurerna 4, 5 och 6). Patienten togs sedan emot på Neurointerventional Clinic och planerades för coiling av fisteln senare samma vecka.
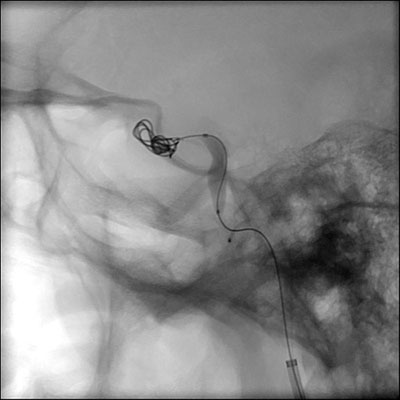
Patienten genomgick coiling av den högra inre halspulsådern (figurerna 7 och 8). Under ingreppet noterades en expansiv förbindelse med högt flöde mellan artären och sinus cavernus och kollaterala vener. Det fanns också omfattande arteriella skador på den högra cavernösa inre halspulsådern som överensstämde med dissektion. Man såg ett bra flöde genom en patenterad främre kommunicerande artär, så fisteln behandlades med offring av höger inre halspulsåder med hjälp av spoleembolisering. Lyckligtvis förblev den högra oftalmiska artären perfunderad via kollateral cirkulation. Efter ingreppet hade patienten ett ovarsamt sjukhusförlopp och hon skrevs ut hem sex dagar senare.
 |
 |
|
| Figur 4: Bild från magnetresonansangiografi (MRA) som visar en förstorad övre oftalmisk ven (pil). | Figur 5: MRA som visar en höger carotis cavernös fistel (pil) |
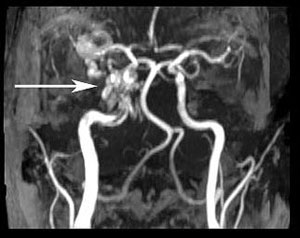
Figur 6: Tredimensionell rekonstruerad bild som visar CC-fisteln (pil)
 |
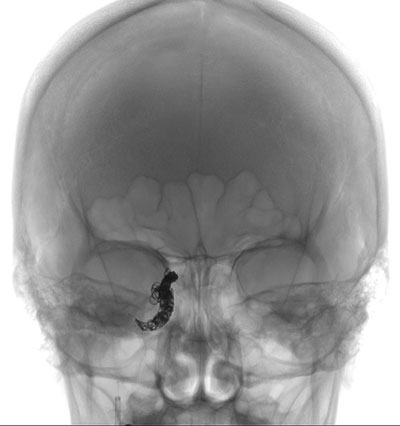 |
| Figur 7: Intraoperativ bild som visar att spolen är utplacerad i den inre halspulsådern | Figur 8: Postoperativ bild som visar att spolen är utplacerad i den inre halspulsådern |
Acute Post-traumatic Direct Carotid Cavernous Fistula
Författare: Ackute Post-traumatic Direct Carotid Cavernous Fistula
Authors: Dabin Choi, BS; Matthew Benage, MD; Bryce R. Radmall, MD; Audrey C. Ko, MD; Erin M. Shriver, MD
Publicerad den 18 december 2019
Huvudklaga
Oro för orbitalt kompartmentsyndrom efter falltrauma
Historia av nuvarande sjukdom
En 62-årig man presenterade sig på akutmottagningen med polytrauma i ansiktet sekundärt till ett fall från en 20-fots stege. Patientens subjektiva klagomål och historia kunde inte bedömas på grund av skadornas svårighetsgrad och hans sederingsstatus. Vid den första datortomografin (CT) av huvudet konstaterades att patienten hade en subarachnoidalblödning, ett höger epiduralt hematom, en basilarisk skallfraktur och flera ansiktsfrakturer. Ögonläkare konsulterades på grund av oro för bilateralt orbitalt kompartmentsyndrom och en LeFort III-fraktur som involverade de bilaterala nedre orbitala väggarna. Intraokulärt tryck (IOP) rapporterades inledningsvis av akutläkaren till 80-90 mmHg på höger öga och 60-70 mmHg på vänster öga. Bilaterala kanthotomier och kantolyser av de övre och undre laterala kantalsongerna utfördes vid sängkanten av akutläkaren före utvärdering av oftalmologin. Efter att kantalsanterna släppts förblev IOP förhöjt på 46 mmHg OD och 37 mmHg OS.
Tidigare ögonhistoria
Ingen
Tidigare sjukdomshistoria
Operation av bisköldkörteln
Mediciner
Kan inte erhållas på grund av patientens sedering och intubationsstatus
Allergier
Inga kända läkemedelsallergier
Familjehistoria / Socialhistoria
Okänd
Genomgång av system
Gick inte att få fram eftersom patienten var sederad och intuberad
OCULAR EXAMINATION
Intraokulärt tryck (IOP)
- Vid presentationen (Tonopen av akutläkare)
- OD: 85 mmHg
- OS: 65 mmHg
- Status efter bilateral kanthotomi och kantolys av de övre och undre laterala kanthalssenorna (Tonopen av ögonläkare)
- OD: 46 mmHg
- OS: 37 mmHg
Pupiller
- OD: 4 mm i mörker, 4 mm i ljus, runda, fasta
- OS: 3 mm i mörker, 3 mm i ljus, runda, fasta
Externt
Spända ögonhålor bilateralt, motstånd mot retropulsion höger > vänster, proptos OU
Slitlampsundersökning
- Lider/fransar: Övre och nedre kanthotomi/cantholys med ögonlock som lätt distraheras från globen OU
- Konjunktiva/sklera
- Signifikant kemos OU
- Spår av tortuositet i sklerala kärl OD > OS
- Cornea:
- Klar OU
- Förre kammaren:
- Djupt och tyst, välformad OU
- Iris:
- Rund, fast och mittvidgad OU
Fundusundersökning
- Disk: Tilted, peripapillary atrophy (PPA), tenuously perfused OU
- Macula: Tilted, peripapillary atrophy (PPA), tenuously perfused OU
- Macula: Normal OU
- Kärl: Framträdande spontana venösa pulsationer OU
- OD: Centrala retinala arteriepulsationer – kan ockluseras med måttligt tryck på globen
- OS: Centrala retinalartären perfunderad
Differentialdiagnos av förhöjt IOP i samband med trauma och orbitafrakturer
- Orbital kompartmentsyndrom sekundärt till orbitablödning
- Traumatiskt hyphema eller mikrohyphema
- Direkt karotiskavernös fistel
KLINISKT FÖRLÅTANDE
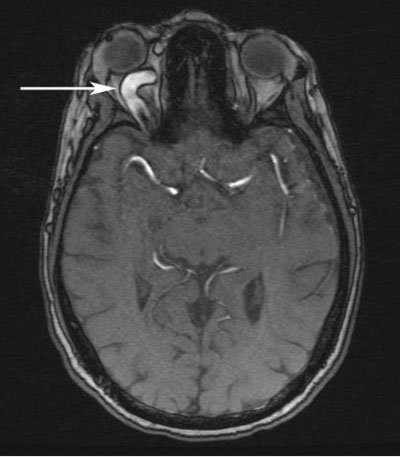
Bilaterala orbitabottenfrakturer och en LeFort III-fraktur noterades på hans första maxillofaciala datortomografi, förutom utvidgningen av den högra övre ögonvenen och hyperdensitet i den högra sinus cavernosus. Ett CT-angiogram utfördes (figur 1) som visade arterialisering av den högra kavitetssinus. En diagnos av direkt högersidig karotiskavernös fistel (CCF) ställdes på grundval av dessa fynd. Patientens proptos, ihållande höga IOP trots lateral canthotomy och cantholysis och venösa pulsationer med svag perfusion av den högra optiska skivan stämde alla överens med denna diagnos. Neurointerventionell radiologi konsulterades. Patienten genomgick en spolning och injektion av ett flytande emboliseringsmedel (Onyx®) för embolisering av den högra CCF (figur 2 och 3).
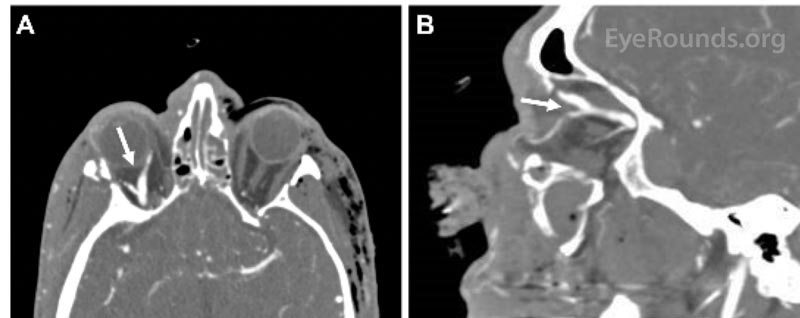
Figur 1. Datortomografisk angiografibild (CTA) i axial (A) och sagittal (B) vy som visar en dilaterad höger övre ögonven (pilar).
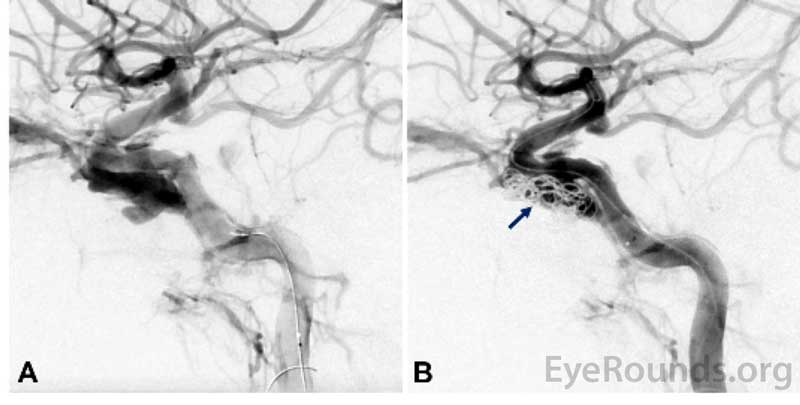
Figur 2. Intraprocedural cerebral angiografi som visar en direkt karotiskavernös fistel (CCF) före (A) och efter (B) utplacering av spolen i CCF.
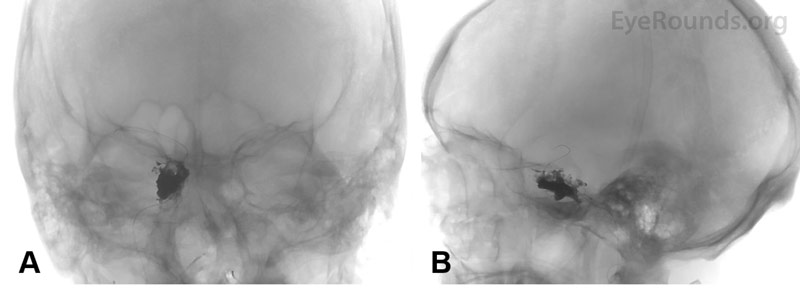
Figur 3. Koronala (A) och sagittala (B) huvudröntgenbilder efter coiling som visar att spolen och det emboliska medlet framgångsrikt placerats i den högra sinus cavernus.
Efter ingreppet förbättrades IOP till 20 mmHg OD och 10 mmHg OS. Patienten uppvisade förbättring av proptos, kemos och venösa pulsationer bilateralt. Efter att den orbitala svullnaden avtagit några dagar senare genomgick patienten en reparation av orbitabottenfrakturer med platta av de bilaterala inferiora orbitaremsorna.
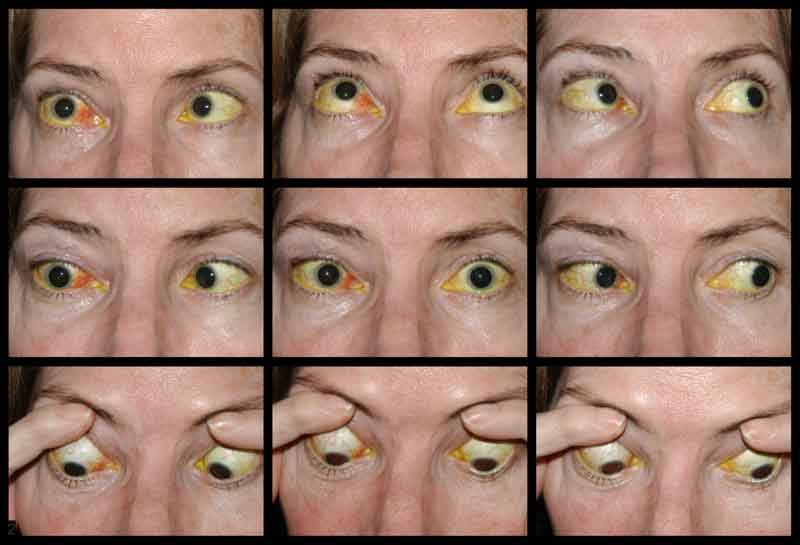
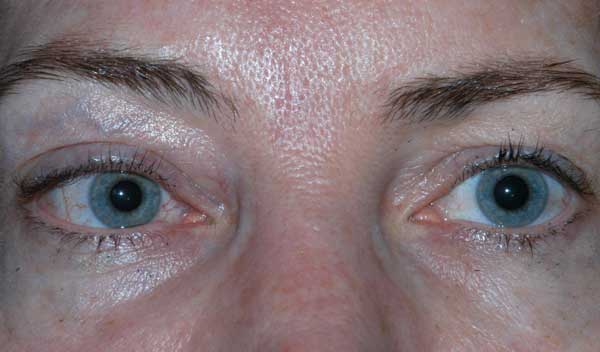
Patientens synskärpa vid första presentationen kunde inte bedömas på grund av svårighetsgraden av hans skador och sederingsstatus. Efter lindning av CCF och ansiktsfrakturreparationerna var patientens syn bar ljusuppfattning på höger öga och 20/100 excentriskt på vänster öga. Vid patientens uppföljningsbesök efter en månad var synskärpan ingen ljusperception på höger öga och 20/50 på vänster öga med pinhole. Han hade fasta pupiller bilateralt. Undersökningen bakifrån visade en blekhet i det högra synnervshuvudet. Patienten hade också partiell oftalmoplegi på höger öga och vänster kranialnerv III och IV palperade (figur 4). Han var exotropisk och hade vänster övre ögonlocksptos med dålig levatorfunktion (MRD1 = – 4 mm) (figur 5). Patienten rapporterade att han var tvungen att lyfta upp hakan och hålla vänster ögonlock öppet för att kunna se ut ur vänster öga. Ptosreparation med frontalis sling på vänster sida rekommenderades och genomgick framgångsrikt operationen. Även om han fortfarande hade kvarstående motilitetsbrister förbättrades ptosen och han skrevs ut från den okuloplastiska kliniken (figur 6).
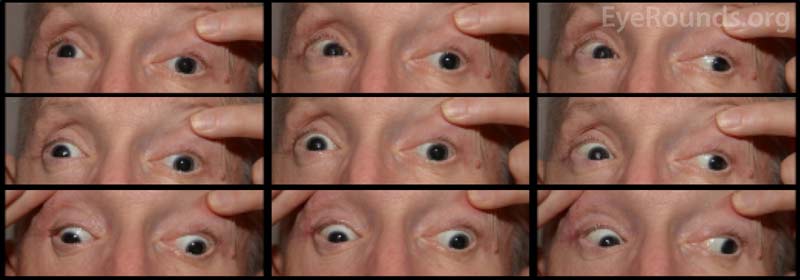
Figur 4. Externt fotografi av de nio kardinalpositionerna för blicken som visar partiell oftalmoplegi på höger öga och palpering av vänster kranialnerv III och IV.
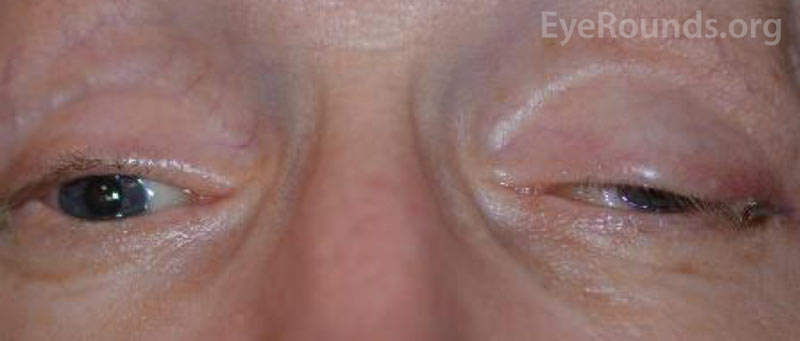
Figur 5. Externt fotografi av patienten i primär blick. Notera patientens exotropi och vänster övre ögonlocksptos.
Figur 6. Det externa fotografiet visar förbättring av ptosen i vänster övre ögonlock efter frontalis slingkirurgi. Det finns resduella persisterande motilitetsbrister i båda ögonen (vänster öga värre än höger) sekundärt till CN III palsy – med kvarvarande CN VI innervation
DIAGNOSIS
Akut traumatisk direkt karotiskavernös fistel, resulterar i multipla bilaterala kranialnervspalier och bilaterala (höger > vänster) optiska neuropatier på grund av förhöjt IOP och ischemi
DISKUSSION
Patofysiologi/Etiologi/Epidemiologi
En karotiskavernafistel (CCF) är en onormal passage mellan den venösa sinus cavernosus och den inre karotisartären. CCF:er klassificeras i två huvudtyper baserat på deras patofysiologi, direkt (typ A) och indirekt (typ B-D) , enligt figur 1.
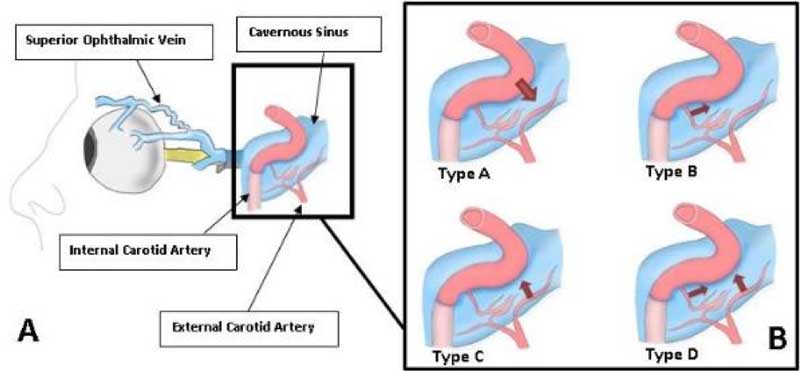
Figur 7. Typer av karotiskavernösa fistlar. (Med tillstånd av Richard A. Robbinson, läkare, Southwest Journal of Pulmonary and Critical Care.)
Direkt CCF
Typ A CCF är resultatet av en reva i den inre karotisväggen som orsakar en enda högflödesfistel som direkt förbinder den inre karotisartären och sinus cavernus.
Indirekta CCF
Indirekta CCF är fistlar med lågt flöde mellan meningeala grenar av det inre halspulsådersystemet och sinus cavernus. Indirekta CCF:er har i allmänhet milda symtom i form av dilaterade konjunktivala kärl och proptos. Sjukdomsförloppet kan vara kroniskt, vilket gör att diagnos och behandling fördröjs .
- Typ B CCF är en dural shunt mellan intrakavernösa grenar av den inre halspulsådern och sinus cavernus.
- Typ C CCF är en förbindelse mellan meningeala grenar av arteria carotis externa och sinus cavernus.
- Typ D CCF är en dural shunt mellan meningeala grenar av både arteria carotis interna och externa och sinus cavernus.
Typ A CCF är den vanligaste typen av CCF efter skalltrauma. McManus et al fann att direkta CCF av typ A förekommer hos upp till 4 % av patienterna med en basilarisk skallfraktur. En direkt CCF kan uppstå till följd av en spontan ruptur av ett aneurysm i den inre halspulsådern eller en arteriell dissektion. Vid en CCF av typ A strömmar det höga trycket i det inre carotis-systemet in i den venösa sinus cavernus och leder till oftalmisk venös hypertension och pulsationer, vilket är kännetecknande för CCF .
Förekomsten av nedsatt synskärpa eller synförlust på grund av CCF har rapporterats variera mellan 29 % och 63 % .Mekanismen för synnedsättning till följd av en CCF är relaterad till generering av oftalmisk venös hypertension, vilket leder till anoxi med stillastående flöde som orsakar ischemi i synnerven. Mekanisk kompression av synnerven orsakad av antingen förhöjt intraokulärt tryck eller en utspänd sinus cavernus kan också leda till optisk neuropati . Snabb diagnos och intervention är avgörande för alla CCF-patienter för att förhindra irreversibla skador på synen.
Signaler/symtom
Patienter med direkt CCF presenterar sig ofta akut med kliniska tecken och symtom som är allvarligare än vid indirekt CCF. De vanligaste tecknen på direkt CCF är plötsligt uppträdande av förhöjt intraokulärt tryck, överbelastning av konjunktivala vener, kemos och orbitala blåmärken. En direkt CCF-fistel med högt flöde kan också resultera i progressiv pulsatil proptos. Patienter med CCF rapporterar ofta om huvudvärk, försämrad synskärpa och diplopi. CCF kan leda till neurooftalmologiska komplikationer, inklusive oftalmoplegi och kranialnervspalier.
I en retrospektiv studie av 11 traumatiska CC-fistlar var de vanligaste kliniska tecknen proptos, dilaterade konjunktivala kärl och orbitalt brus, som alla återfanns hos 100 % av patienterna. Det näst vanligaste kliniska fyndet var konjunktival kemos, som förekom hos 10 patienter. Åtta av de 11 patienterna hade en sjätte nervförlamning, 5 hade en tredje nervförlamning och 5 hade en fjärde nervförlamning. En efferent pupillär defekt till följd av en tredje nervförlamning förekom hos 5 patienter. Mindre vanliga fynd var förhöjt intraokulärt tryck (3 patienter), synförlust (2 patienter), optikusödem (2 patienter) och dilaterade retinakärl (4 patienter) .
Bildgivning/Bearbetning/Hantering
Cerebral angiografi anses vara den gyllene standarden för att diagnostisera en CCF. Icke-invasiva avbildningsmodaliteter såsom datortomografiangiografi och magnetresonansangiografi kan bidra till att ställa en presumtiv diagnos av CCF, men bekräftar inte definitivt dess förekomst .
Konservativ behandling, såsom extern manuell kompression av den ipsilaterala cervikala halspulsådern flera gånger dagligen i 4-6 veckor, kan vara effektiv vid behandling av indirekta CCF:er med lågt flöde. Det har rapporterats att 20-60 % av patienterna med indirekta CCF har spontan upplösning av fisteln . När konservativ behandling används är det viktigt med en noggrann uppföljning med seriella syntester, mätningar av det intraokulära trycket och fundoskopiska undersökningar. Konservativ behandling är dock ofta ineffektiv vid behandling av direkt CCF med högt flöde.
Endovaskulär stängning av fisteln är det primära målet för behandling av direkt CCF. Spolning eller användning av flytande emboliska medel har varit de dominerande metoderna för att obliterera CCF . Icke-adhesiva flytande emboliska medel, t.ex. etylenvinylalkoholsampolymer (Onyx®), har visat vissa fördelar jämfört med spiraler. Ett flytande emboliseringsmedel kan injiceras långsammare och mer avsiktligt på grund av dess gradvisa polymeriseringsegenskaper, vilket minimerar behovet av upprepad administrering. Flytande emboliska medel tränger dock djupt in i kärlsystemet och kan orsaka komplikationer som t.ex. postemboliseringstrombos och svullnad, vilket kan leda till övergående ischemi av kranialnerven . Den kombinerade användningen av spiraler och flytande emboliska medel har visat sig vara ett effektivt behandlingsalternativ för CCF. I en studie visade behandling av 16 patienter med en direkt CCF med hjälp av kombinerad spolning och emboliska medel en framgångsrik ocklusion av alla CCF:er med upplösning av kliniska symtom och ingen försämring av kranialneuropatier under en uppföljningsperiod på 33 månader .
EPIDEMIOLOGI ELLER ETIOLOGI
|
SIGNALER
|
SYMPTOMER
|
BEHANDLING/MANAGEMENT
|