Původní redakce
Přispěli Adam Bockey, Elise Jespers, Elaine Lonnemann, Kim Jackson a Wendy Walker
Definice/popis
Spondyloartropatie jsou rozmanitou skupinou zánětlivých artritid, které mají společné určité genetické predispoziční faktory a klinické rysy. Do této skupiny patří především ankylozující spondylitida, reaktivní artritida (včetně Reiterova syndromu), psoriatická artritida, spondyloartropatie spojená se zánětlivým střevním onemocněním a nediferencovaná spondyloartropatie. Úroveň 5
Primárními patologickými místy jsou sakroiliakální klouby, kostní vložky anulu fibrózy meziobratlových plotének a apofyzární klouby páteře.
Ankylozující spondylitida (AS), známá také jako nemoc Marie- Strumpellové nebo bambusová páteř, je zánětlivá artropatie axiálního skeletu, která obvykle postihuje sakroiliakální klouby, apofyzární klouby, kostovertebrální klouby a skloubení meziobratlových plotének. AS je chronické progredující zánětlivé onemocnění, které způsobuje zánět páteřních kloubů, který může vést k silné, chronické bolesti a nepohodlí. V pokročilých stadiích může zánět vést k novotvorbě kostí páteře, což způsobuje, že se páteř srazí do pevné polohy, která často vytváří předkloněné držení těla.
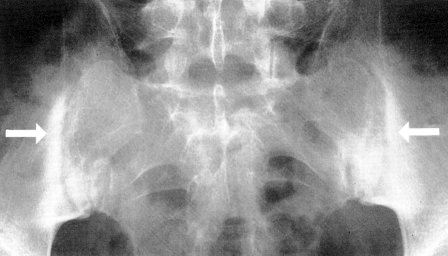
Klinicky významná anatomie
Páteř existuje z 24 obratlů: sedmi krčních obratlů, dvanácti hrudních obratlů a pěti bederních obratlů. Obratle jsou spojeny vazy a odděleny meziobratlovými ploténkami. Disky existují z vnitřního nucleus pulposus a vnějšího anulus fibrosis, který se skládá z prstenců fibrochrupavky.
Pacienti se spondyloartropatií mají vysoký sklon k zánětům v místech, kde se šlachy, vazy a kloubní pouzdra připojují ke kosti. Tato místa se označují jako enteze. Úroveň 5
Sakroiliakální kloub se skládá z chrupavčité části a vláknitého (neboli vazivového) oddílu s velmi silnými předními a zadními sakroiliakálními vazy. To činí z křížového kloubu amfiartrózu s pohybem omezeným na mírnou rotaci a translaci. Dalším specifickým rysem SIJ je, že oba kloubní povrchy pokrývají dva různé typy chrupavek. Zatímco sakrální chrupavka je čistě hyalinní, kyčelní strana je pokryta směsí hyalinní a fibrózní chrupavky. Vzhledem ke svým fibrokartilaginózním složkám je sakroiliakální kloub tzv. kloubní entezí. úroveň 1B
Epidemiologie /Etiologie
Ankylozující spondylitida (nejčastější spondyloartropatie) má v celkové americké populaci prevalenci 0,1 až 0,2 % a souvisí s prevalencí HLA-B27. Diagnostická kritéria pro spondyloartropatie byla vypracována pro výzkumné účely, v klinické praxi se tato kritéria téměř nepoužívají. Neexistuje žádný laboratorní test k diagnostice ankylozující spondylitidy, ale bylo zjištěno, že gen HLA-B27 je přítomen asi u 90 až 95 % postižených bělochů ve střední Evropě a Severní Americe Úroveň 5
AS je 3krát častější u mužů než u žen a nejčastěji začíná mezi 20. a 40. rokem života. (Úroveň 5) Nedávné studie ukázaly, že AS se může stejně často vyskytovat i u žen, ale je diagnostikována méně často kvůli mírnějšímu průběhu onemocnění s menším počtem problémů s páteří a větším postižením kloubů, jako jsou kolena a kotníky. Prevalence AS je ve Spojených státech téměř 2 miliony lidí, což představuje 0,1 % až 0,2 % celkové populace. Častěji se vyskytuje u bělochů a některých indiánů než u Afroameričanů, Asiatů nebo jiných nebílých skupin. AS se vyskytuje 10 až 20krát častěji u příbuzných prvního stupně pacientů s AS než v běžné populaci. Riziko AS u příbuzných prvního stupně s alelou HLA-B27 je přibližně 20 %.
Charakteristika/klinický obraz
Nejcharakterističtějším znakem spondyloartropatií jsou zánětlivé bolesti zad. Dalším charakteristickým rysem je entezitida, která zahrnuje zánět v místech, kde se šlachy, vazy nebo kloubní pouzdra připojují ke kosti. Úroveň 5 Úroveň 5
Další klinické rysy zahrnují zánětlivou bolest zad, daktylitidu a mimokloubní projevy, jako je uveitida a kožní vyrážka. Úroveň 5
U osoby, obvykle muže mladšího 40 let, se může rovněž vyskytnout bolest a ztuhlost hýždí nebo kyčlí po dobu delší než 3 měsíce. Většinou je horší ráno, trvá déle než 1 hodinu a je popisována jako tupá bolest, která je špatně lokalizovaná, ale může být přerušovaně ostrá nebo nárazová. Přes čas se bolest může stát silnou a trvalou a kašel, kýchání a kroucení mohou bolest zhoršit. Bolest může vyzařovat do stehen, ale obvykle nezasahuje pod koleno. Bolest hýždí je často jednostranná, ale může se střídat ze strany na stranu.
Časté jsou křeče, bolesti a ztuhlost paravertebrálních svalů, takže sakriolické oblasti a spinózní výběžek jsou při palpaci velmi citlivé. Flekční držení těla zmírňuje bolesti zad a spasmus paraspinálních svalů, proto je u neléčených pacientů častá kyfóza.
Entezitida (zánět šlach, vazů a kapsulárních úponů ke kosti) může způsobovat bolest nebo ztuhlost a omezení pohyblivosti v axiálním skeletu. U spondyloartropatií se vyskytuje také daktylitida (zánět celého článku prstu), běžně označovaná jako „klobásová číslice“, o níž se předpokládá, že vzniká ze zánětu kloubů a tenosynoviální úrovně 5.
Protože AS je systémové onemocnění, může se objevit občasná nízká horečka, únava nebo úbytek hmotnosti.
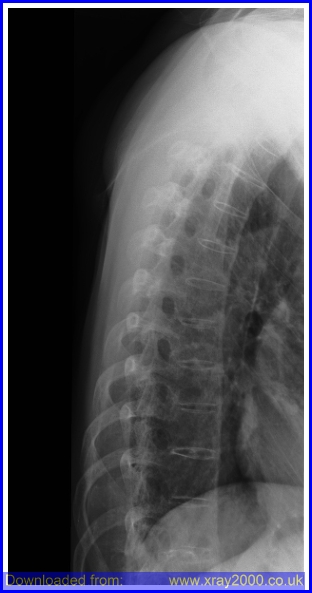
V pokročilých stadiích může dojít ke srostení páteře a ztrátě normální lordózy s doprovodnou zvýšenou kyfózou hrudní páteře, bolestivým omezením pohyblivosti krčních kloubů a ztrátou ohebnosti páteře ve všech rovinách pohybu. Snížení exkurze hrudní stěny o méně než 2 cm může být indikátorem AS, protože exkurze hrudní stěny je ukazatelem snížené pohyblivosti axiálního skeletu.
Přední uveitida je nejčastějším mimokloubním projevem, vyskytuje se u 25 až 30 % pacientů. Uveitida je obvykle akutní, jednostranná a recidivující. Bolest oka, zarudlé oko, rozmazané vidění, světloplachost a zvýšené slzení jsou průvodními znaky. Kardiální projevy zahrnují dilataci aortálního a mitrálního kořene s regurgitací a poruchami vedení. U pacientů s dlouhotrvajícím onemocněním se může vyvinout fibróza v horních plicních lalocích. Úroveň 5
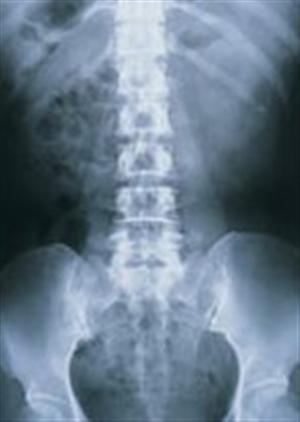
Diferenciální diagnóza
Nejčastější diferenciální diagnóza
- . Revmatoidní artritida
- Poriáza
- Reiterův syndrom
- Zlomenina
- Osteoartritida
- Zánětlivé onemocnění střev : Ulcerózní kolitida a Crohnova choroba
- Poriatická spondylitida
- Scheuermannova choroba/|Scheuermannova kyfóza
- Pagetova choroba Level 5
Diferenciální diagnostika ankylozující spondylitidy a hrudní spinální stenózy
| ankylozující spondylitida | hrudní spinální stenóza | |
|---|---|---|
| Anamnéza | Ranní ztuhlost Intermitentní bolestivost Převaha mužů Ostré bolesti Bilaterální sakroiliakální bolest se může týkat zadní části stehna |
Přerušovaná bolest Bolest se může týkat obou nohou při chůzi |
| Aktivní pohyby | Omezené | Může být normální |
| Pasivní pohyby | Omezené | Mohou být normální |
| Odporové izometrické pohyby |
Normální | Normální |
| Speciální testy | Žádné | Cyklistický test van Gelderen může být pozitivní Stoop test může být pozitivní |
| Reflexy | Normální | Mohou být postiženy u dlouhodobých případů |
| Senzorický deficit | Žádný | Obvykle dočasný |
| Diagnostický zobrazovací metody | Diagnostické jsou prosté snímky | Diagnostické jsou snímky počítačovou tomografií |
V časných stadiích ankylozující spondylitidy, jsou změny v sakroiliakálním kloubu podobné jako u revmatoidní artritidy, změny jsou však téměř vždy oboustranné a symetrické. Tato skutečnost umožňuje odlišit ankylozující spondylitidu od psoriázy, Reiterova syndromu a infekce. Změny na sakroiliakálním kloubu se vyskytují v celém kloubu, ale převážně se nacházejí na straně kyčelního kloubu.
Diagnostické postupy
AS lze diagnostikovat podle modifikovaných newyorských kritérií, pacient musí mít radiografický průkaz sakroiliitidy a jeden z následujících údajů: (1) omezení pohybu bederní páteře v sagitální i frontální rovině, (2) omezení expanze hrudníku (obvykle < 2,5 cm) (3) anamnéza bolesti zad zahrnuje začátek ve věku <40 let, postupný nástup, ranní ztuhlost, zlepšení při aktivitě a trvání >3 měsíce.
Zobrazovací vyšetření
- Rtg snímky. Mezi rentgenologické nálezy symetrické, oboustranné sakroiliitidy patří rozmazání kloubních okrajů, extaartikulární skleróza, eroze a zúžení kloubního prostoru. Protože kostní tkáň přemosťuje obratlová těla a zadní oblouky, vytváří bederní a hrudní páteř na rentgenových snímcích obraz „bambusové páteře“.
- Počítačová tomografie (CT). CT kombinuje rentgenové snímky pořízené z mnoha různých úhlů do průřezového obrazu vnitřních struktur. CT snímky poskytují více detailů a zároveň větší radiační zátěž než běžné rentgenové snímky.
- Magnetická rezonance (MRI). Intraartikulární zánět, časné změny chrupavky a základní edém kostní dřeně a osteitidu lze zobrazit pomocí techniky MRI zvané krátká tau inverzní recovery (STIR). Pomocí rádiových vln a silného magnetického pole lze při vyšetření MRI lépe zobrazit měkké tkáně, například chrupavku.
- Laboratorní vyšetření. Neexistuje žádný laboratorní test k diagnostice ankylozující spondylitidy, ale bylo zjištěno, že gen HLA-B27 je přítomen přibližně u 90 až 95 % postižených bělochů ve střední Evropě a Severní Americe. 5. úroveň. Přítomnost antigenu HLA-B27 je užitečným doplňkem diagnózy, ale sama o sobě nemůže být diagnostická.
Čtyři z pěti pozitivních odpovědí na následující otázky mohou pomoci při stanovení AS:
- Začaly potíže se zády před 40. rokem věku
- Začaly potíže pomalu
- Přetrvávaly potíže po dobu 3 měsíců
- Byla problémem ranní ztuhlost
- Zlepšily se potíže při cvičení
Specifičnost= 0.82, citlivost =0,23
LR pro čtyři z pěti pozitivních odpovědí = 1,3
Chronická bolest dolní části zad (LBP), hlavní příznak ankylozující spondylitidy (AS) a nediferencované axiální spondyloartritidy (SpA), předchází rozvoji radiografické sakroiliitidy, někdy o mnoho let. Úroveň 4
Také se uvádí, že pacienti s ankylozující spondylitidou (AS) mají zvýšené riziko úbytku kostní hmoty a zlomenin obratlů. Úroveň 3B
Mezi souhrnné diagnostické postupy u ankylozující spondylitidy patří:
- Zobrazovací vyšetření, jako je rentgen a CT
- Přítomnost genu HLA B27 (genetický faktor)
- Odběry krve se zaměřením na hladinu CRP
- BASDAI, BASMI a BASFI úroveň 1B
Měření výsledků
Modifikovaný dotazník hodnocení zdraví (MHAQ)
Index aktivity onemocnění ankylozující spondylitidou (BASDAI) úroveň 1B
ASQoL úroveň 1B
Hodnocení trvání ranní ztuhlosti pomocí horizontální vizuální analogové stupnice „0-10 cm“, jakož i trvání ranní ztuhlosti v minutách. Úroveň 1B
Samostatné hodnocení citlivosti kloubů: provádí se na kloubním schématu, vedle kterého jsou napsány názvy kloubů jako vodítko, a pacient je požádán, aby zaškrtl políčko odpovídající bolestivému kloubu (kloubům) Úroveň 1B
Samostatné hodnocení citlivosti měkkých tkání (entezitida): provádí se na modelu kostry a pacient je požádán, aby označil místa, která pociťuje jako bolest. Úroveň 1B
Vyšetření
Fyzikální vyšetření páteře zahrnuje krční, hrudní a bederní oblast.
Postižení krční páteře se často objevuje pozdě. Sklon krku lze měřit pomocí vzdálenosti týla od stěny. Pacient se postaví zády a patami ke stěně a změří se vzdálenost mezi zátylkem a stěnou. Video test occiput-to-wall
Hrudní páteř lze testovat pomocí expanze hrudníku. Měří se ve čtvrtém mezižeberním prostoru a u žen těsně pod prsy. Pacient by měl být požádán, aby si vynutil maximální nádech a výdech, a změří se rozdíl v rozpínání hrudníku. Rozšíření hrudníku menší než 5 cm je podezřelé a < 2,5 cm je abnormální a zvyšuje možnost AS, pokud k tomu není jiný důvod, například emfyzém. Normální hrudní kyfóza hřbetní páteře je zvýrazněna. Kostovertebrální, kostotransverzální a manubriosternální klouby by měly být palpovány, aby se odhalil zánět, který způsobuje bolest při palpaci.
Bederní páteř lze vyšetřit Schoberovým testem. Ten se provádí provedením značky mezi zadními horními kyčelními trny u 5. bederního trnového výběžku. Druhá značka se umístí 10 cm nad první a pacient je požádán, aby se předklonil s nataženými koleny. Vzdálenost mezi oběma značkami se u normálních lidí zvětšuje z 10 na nejméně 15 cm, ale v případě AS pouze na 13 nebo méně. Úroveň důkazů 5
Medicínský management
Podle Brauna et al (2010, úroveň důkazů 5) jsou zastřešujícími zásadami managementu pacientů s AS následující:
- Vyžadování multidisciplinární léčby koordinované revmatologem.
- Primárním cílem je maximalizovat dlouhodobou kvalitu života související se zdravím. Proto je důležitá kontrola symptomů a zánětu, prevence progresivního strukturálního poškození, zachování/normalizace funkce a sociální participace.
- Léčba by měla směřovat k co nejlepší péči a vyžaduje společné rozhodnutí pacienta a revmatologa.
- Je nutná kombinace nefarmakologických a farmakologických způsobů léčby.
1. Obecná léčba
Léčba pacientů s AS by měla být individualizována podle:
- Přítomné projevy onemocnění (periferní, axiální, entezální, mimokloubní příznaky a projevy).
- Úroveň současných příznaků, prognostické ukazatele a klinické nálezy.
- Celkový klinický stav (pohlaví, věk, komorbidity, psychosociální faktory, souběžná medikace).
2. Sledování onemocnění
Sledování onemocnění u pacientů s AS by mělo zahrnovat:
- Anamnézu pacienta (např. dotazníky)
- Laboratorní testy
- Klinické parametry
- Zobrazení
- Frekvence sledování by měla být individuální v závislosti na: průběhu příznaků, léčbě a závažnosti
3. Nefarmakologická léčba
- Pacientova edukace a pravidelné cvičení tvoří základ nefarmakologické léčby pacientů s AS.
- Účinná jsou domácí cvičení. Fyzikální terapie s cvičením pod dohledem, na souši nebo ve vodě, individuálně nebo ve skupině, by však měla být upřednostňována, protože je účinnější než domácí cvičení.
- Užitečné mohou být svépomocné skupiny a sdružení pacientů.
4. Mimokloubní projevy a komorbidity
- Poriáza, uveitida a IBD patří mezi často pozorované mimokloubní projevy. Měly by být řešeny ve spolupráci s příslušnými specialisty.
- Rheumatologové by si měli být vědomi zvýšeného rizika kardiovaskulárních onemocnění a osteoporózy u pacientů s AS.
5. Nesteroidní protizánětlivé léky
- U pacientů s AS s bolestí a ztuhlostí se jako léky první volby doporučují NSAID, včetně koxibů.
- U pacientů s přetrvávajícím aktivním, symptomatickým onemocněním se upřednostňuje kontinuální léčba NSAID.
6. Analgetika: poté, co dříve doporučená léčba selhala, je kontraindikována a/nebo špatně tolerována.
7. Anti-TNF terapie
- Podle doporučení ASAS by anti-TNF terapie měla být podávána pacientům s přetrvávající vysokou aktivitou onemocnění navzdory konvenční léčbě.
- Přechod na druhý blokátor TNF může být přínosný, zejména u pacientů se ztrátou odpovědi.
- Neexistují žádné důkazy podporující použití jiných biologických látek než inhibitorů TNF u AS.
8. Operace
- U pacientů s refrakterní bolestí nebo postižením a radiografickými důkazy strukturálního poškození, nezávisle na věku, by měla být zvážena totální endoprotéza kyčelního kloubu.
- U pacientů s těžkou invalidizující deformitou lze zvážit korekční osteotomii páteře.
- U pacientů s AS a akutní zlomeninou obratle je třeba konzultovat spinálního chirurga.
9. V případě, že se u pacienta vyskytne zlomenina obratle, je třeba provést korekci páteře. Změny v průběhu onemocnění: Pokud dojde k významné změně v průběhu onemocnění, měly by být zváženy i jiné příčiny než zánět (např. zlomenina páteře) a mělo by být provedeno příslušné vyšetření včetně zobrazovacích metod.
Fyzikálně-terapeutický management
Rehabilitace by měla být zaměřena na pacienta. Měla by také umožnit pacientovi dosáhnout nezávislosti, sociální integrace a zlepšit kvalitu života. Cílem fyzikální terapie a rehabilitace u AS je:
- Snížit nepohodlí a bolest;
- Udržet nebo zlepšit vytrvalost a svalovou sílu;
- Udržet nebo zlepšit pohyblivost, flexibilitu a rovnováhu;
- Udržet nebo zlepšit fyzickou zdatnost a sociální zapojení;
- Předcházet abnormalitám křivek páteře i deformitám páteře a kloubů. Úroveň 5
Multimodální fyzioterapeutický program zahrnující aerobní, protahovací, edukační a plicní cvičení ve spojení s běžnou lékařskou péčí prokazatelně přináší větší zlepšení pohyblivosti páteře, pracovní kapacity a rozšíření hrudníku ve srovnání se samotnou lékařskou péčí. Důkazy ukázaly, že aerobní trénink zlepšil vzdálenost chůze a aerobní kapacitu u pacientů s AS. Aerobní trénink však nepřinesl další výhody v oblasti funkční kapacity, mobility, aktivity onemocnění, kvality života a hladiny lipidů ve srovnání se samotnými protahovacími cvičeními (Jennings et al, 2015). Důkazy také ukázaly, že pasivní strečink vedl během fyzioterapeutického kurzu k významnému zvýšení rozsahu pohybu (ROM) kyčelních kloubů ve všech směrech kromě flexe. Toto zvýšení ROM si mohli pacienti, kteří pravidelně prováděli protahovací cvičení, udržet na úrovni 1B. Vzhledem k tomu, že závažnost AS se u jednotlivých osob velmi liší, neexistuje žádný konkrétní cvičební program, který by vykazoval největší zlepšení. Některé studie ukázaly, že 50minutový multimodální cvičební program třikrát týdně vykázal po 3 měsících významné zlepšení exkurze hrudní stěny, vzdálenosti brady od hrudníku, vzdálenosti týla od stěny a modifikovaného Schoberova testu flexe.
Podle Ozgocmena et al. (úroveň 5) lze však pro pacienty s AS formulovat některá klíčová doporučení:
- Fyzioterapie a rehabilitace by měla být zahájena ihned po diagnostikování AS.
- Fyzioterapie by měla být plánována podle potřeb, očekávání a klinického stavu pacientů, stejně jako by měla být řádně zahájena a monitorována.
- Fyzioterapie by měla být prováděna jako hospitalizační nebo ambulantní program u všech pacientů bez ohledu na stadium onemocnění a měla by být prováděna při dodržení obecných pravidel a kontraindikací.
- Celoživotní pravidelné cvičení je kotvou léčby. Pro dosažení nejvyššího přínosu se doporučuje kombinovaný režim lázeňsko-léčebné terapie s následnou skupinovou fyzioterapií, přičemž skupinová fyzioterapie je upřednostňována i před domácím cvičením 5. úroveň 5. úroveň
- Jak již bylo zmíněno, doporučují se konvenční protokoly fyzioterapie zahrnující protahovací, flexibilní a dechová cvičení, stejně jako cvičení v bazénu a na souši a doprovodné rekreační aktivity.
- Fyzioterapeutické metody by měly být používány jako doplňková terapie na základě zkušeností získaných při jejich používání u jiných muskuloskeletálních onemocnění Úroveň 5
Cvičební program
Několik doporučených cvičení pro jedince s AS (Masiero et al, 2011) Úroveň 1B:
- Dýchací cvičení (10min)
2 série po 10 opakováních:
1. Roztažení hrudníku
2. Hluboké dýchání
3. Hrudní zádrž dechu
4. Výdechová zádrž dechu
5. Brániční dechová cvičení a kontrola břicha
6. Cvičení svalů lopatkového pletence ( tj. elevace ramen v kombinaci s dechovým bezdechem)
- Cvičení na mobilizaci obratlů a končetin (15 min)
2 série po 10 opakováních na mobilizaci. Provádí se vleže a/nebo vsedě a/nebo ve stoje a/nebo na všech čtyřech nebo při bezbolestné chůzi. Cvičení na páteř lze také kombinovat s dechovými cvičeními (tj. hluboké dýchání nebo výdechové dýchání)
1. Krční strana: boční flexe a rotace (vpravo a vlevo), extenze
2. Hrudní a bederní strana: boční flexe, extenze, rotace
3. Ramena a horní končetiny: ab/addukce, flexe, elevace a cirkumdukce
4. Bederní strana: ab/addukce, flexe, elevace a cirkumdukce. Coxofemorální, kolenní a kotníková strana: ab/addukce, rotace a flexe-extenze
- Balanční a proprioceptivní cvičení (10 min)
2 série po 10 opakováních: stoj a chůze
- Posturální cvičení a protahování a posilování svalů páteře a končetin (15 min)
2 opakování v průměru po cca 30/40 sekundách pro protahování. Všechna cvičení bylo možné provádět vleže i vsedě nebo na všech čtyřech či ve stoje s aktivní i pasivní pohyblivostí, bez bolesti
1. Protahovací cviky pro zadní svalový řetězec páteře (hrudní a bederní a všechny skupiny vzpřimovačů páteře atd.) a přední svalový řetězec páteře (horní a dolní břišní atd.)
2. Protahovací cviky pro přední svalový řetězec bederního pásu (psoas, hamstringy atd.).) a zadního svalového řetězce pánevního pletence
3. Protahovací cvičení zadních a předních svalů dolních končetin - Vytrvalostní trénink (10 min)
Chůze, běhání, jízda na kole nebo plavání v progresivní délce na základě funkčních schopností pacienta (nízká rychlost, bez odporu). - Výuka držení těla může být pro pacienta velmi důležitou součástí i pro udržení vzpřímeného držení těla.
- Aquatoterapie může být pro většinu pacientů vynikající možností, jak zajistit principy extenze a rotace s malým dopadem.
- Velmi důležitým přínosem pro pacienta může být také edukace bolesti (Masiero et al, 2011). Úroveň 1B
Mezi cviky, kterým je třeba se vyhnout, patří cviky s velkým dopadem a cviky na flexi. Nadměrné cvičení může být potenciálně škodlivé a mohlo by zhoršit zánětlivý proces.
MANUÁLNÍ TERAPIE
Někteří obhajují účinnost a použití jemné netlakové manipulace v oblasti páteře.
Osm týdnů samostatné a manuální mobilizace zlepšilo expanzi hrudníku, držení těla a pohyblivost páteře u pacientů s ankylozující spondylitidou. Fyzioterapeutická intervence spočívala zpočátku v zahřívání měkkých tkání zádových svalů (vibracemi prostřednictvím vibrátoru) a v jemných pohybových cvičeních. Následovala aktivní úhlová i pasivní pohybová cvičení ve fyziologických směrech kloubů páteře a hrudní stěny ve třech směrech pohybu (flexe/extenze, laterální flexe a rotace) a v různých výchozích polohách (vleže tváří dolů, na boku, na zádech a vsedě). Cvičení pasivní pohyblivosti se skládala z obecných, úhlových pohybů a specifických, translačních pohybů. Protahování zatuhlých svalů se provádělo metodou kontrakce-relaxace. Po ošetření měkkých tkání (manuální masáži) krku následovala relaxační cvičení ve stoje a několikaminutový odpočinek vleže na terapeutické lavici
Klíčový výzkum
Dagfinrud, H., Hagen, K. B., & Kvien, T. K. (2008). Fyzioterapeutické intervence u ankylozující spondylitidy. The Cochrane Library.
Chang, W. D., Tsou, Y. A., & Lee, C. L. (2016). Porovnání specifických cvičení a fyzikální terapie při léčbě pacientů s ankylozující spondylitidou: metaanalýza randomizovaných kontrolovaných studií. INTERNATIONAL JOURNAL OF CLINICAL AND EXPERIMENTAL MEDICINE, 9(9), 17028-17039.
Liang, H., Zhang, H., Ji, H., & Wang, C. (2015). Effects of home-based exercise intervention on health-related quality of life for patients with ankylosing spondylitis: a meta-analysis. Clinical rheumatology, 34(10), 1737-1744.
O’Dwyer, T., O’Shea, F., & Wilson, F. (2014). Exercise therapy for spondyloarthritis: a systematic review. Rheumatology international, 34(7), 887-902.
Martins, N. A., Furtado, G. E., Campos, M. J., Ferreira, J. P., Leitão, J. C., & Filaire, E. (2014). Cvičení a ankylozující spondylitida podle newyorských modifikovaných kritérií: systematický přehled kontrolovaných studií s metaanalýzou. Acta Reumatológica Portuguesa, 39(4).
Nghiem, F. T., & Donohue, J. P. (2008). Rehabilitace u ankylozující spondylitidy. Current opinion in rheumatology (Současné názory v revmatologii), 20(2), 203-207.
Fernandez-de-las-Penas, C., Alonso-Blanco, C., Aguila-Maturana, A. M., Isabel-de-la-Llave-Rincon, A., Molero-Sanchez, A., & Miangolarra-Page, J. C. (2006). Cvičení a ankylozující spondylitida – která cvičení jsou vhodná? Kritický přehled. Critical Reviews™ in Physical and Rehabilitation Medicine, 18(1).
Stasinopoulos, D., Papadopoulos, K., Lamnisos, D., & Stergioulas, A. (2016). LLLT pro léčbu pacientů s ankylozující spondylitidou. Lasery v lékařských vědách, 31(3), 459-469.
Karamanlioğlu, D. Ş., Aktas, I., Ozkan, F. U., Kaysin, M., & Girgin, N. (2016). Effectiveness of ultrasound treatment applied with exercise therapy on patients with ankylosing spondylitis: a double-blind, randomized, placebo-controlled trial. Rheumatology international, 36(5), 653-661.
Jennings, F., Oliveira, H. A., de Souza, M. C., da Graça Cruz, V., & Natour, J. (2015). Účinky aerobního tréninku u pacientů s ankylozující spondylitidou. The Journal of rheumatology, 42(12), 2347-2353.
Niedermann, K., Sidelnikov, E., Muggli, C., et al. (2013) Effect of cardiovascular training on fitness and perceived disease activity in people with ankylosing spondylitis [Vliv kardiovaskulárního tréninku na kondici a vnímanou aktivitu onemocnění u osob s ankylozující spondylitidou]. Arthritis care & research, 65(11), 1844-1852.
Zdroje
Obrázek 1: http://www.physio-pedia.com/images/f/fe/Spondy_1.png
Tabulka 1: Zdroj 22 (Kataria et al., 2004)
Obrázek 2: http://www.physio-pedia.com/images/b/b0/Spondy4.jpg
Obrázek 3: http://www.physio-pedia.com/images/b/b0/Spondy4.jpg
: http://www.physio-pedia.com/images/c/c5/Spine-t_ankylosing_spondylitis.jpg
Videookciput-to-wall test: https://www.youtube.com/watch?v=rOR70O_zTdA
Klinické shrnutí
Spondyloartropatie je skupina multisystémových zánětlivých onemocnění postihujících různé klouby včetně páteře, periferních kloubů a periartikulárních struktur. Jsou spojeny s mimokloubními projevy (například horečkou). Většina z nich je HLA B27 pozitivní (sérologické vyšetření) a revmatoidní faktor (RF) negativní.
Existují 4 hlavní séronegativní spondyloartropatie:
- Ankylozující spondylitida (AS): je prototypem a postihuje více muže než ženy
- Reiterův syndrom
- Poriatická artritida
- Arthritis of Inflammatory Bowel Disease
Sakroiliitida je společným projevem všech těchto onemocnění.
Ačkoli se předpokládá, že za většinou spondyloartopatií stojí vyvolávající infekce a imunitní mechanismy, jejich patogeneze zůstává nejasná.
Fyzikální vyšetření páteře zahrnuje krční, hrudní a bederní oblast. Lékař může pacienta požádat, aby různým způsobem ohnul záda, zkontrolovat obvod hrudníku a také může vyhledat bolestivé body tlakem na různé části pánve. V případě pochybností lékař ovlivňuje různé diagnostické postupy, jako je rentgenové zobrazení, přítomnost HLA B27, hladiny CRP v krevních vzorcích.
Léčbu AS lze rozdělit na:
- Medikace
- Nesteroidní protizánětlivé léky (NSAID)
- Anti – TNF terapie
Fyzioterapie je nejznámější nechirurgický terapeutický způsob léčby AS zlepšující flexibilitu a fyzickou sílu. Operace se doporučuje pouze u pacientů s chronickými případy Většinu případů lze léčit bez operace.
- 1,0 1,1 1,2 1,3 1,4 1,5 1,6 Goodman C, Snyder T. Differential Diagnosis for Physical Therapists: Screening for Referral. St. Louis, MO: Saunders Elsevier: 2007. 539
- 2.00 2.01 2.02 2.03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,25 Kataria R.K. et al., Spondyloarthropathies. Am Fam Physician, 2004, 69 (12):2853-2860 Úroveň důkazu 5
- 3,0 3,1 Benjamin M. a McGonagle D., The anatomical basis for disease localization in seronegative spondyloarthropathy at entheses and related sites. J. Anat., 2001. Úroveň důkazu 5
- 4,0 4,1 4,2 4,3 Hermann K.G.A., Bollow M., Magnetic Resonance Imaging of Sacroiliitis in Patients with Spondyloarthritis (Zobrazení sakroiliitidy pomocí magnetické rezonance u pacientů se spondyloartritidou): Korelace s anatomií a histologií. Fortschr Röntgenstr, 2014, 186:3, 230-237. Úroveň důkazu 1B
- 5,0 5,1 5,2 5,3 5,4 5,5 Beers MH, et. al. eds. The Merck Manual of Diagnosis and Therapy. Osmnácté vydání. Whitehouse Station, NJ: Merck Research Laboratories; 2006.
- 6.0 6.1 Sieper J., et al. Ankylozující spondylitida: přehled. Ann Rheum Dis 2002;61, 8-18. Úroveň důkazů 5
- 7,0 7,1 7,2 7,3 7,4 7,5 Jarvik, J. G., & Deyo, R. A. (2002). Diagnostické hodnocení bolesti dolní části zad s důrazem na zobrazovací metody. Annals of internal medicine, 137(7), 586-597. Úroveň důkazů 3B
- Beers MH, ed. The Merck Manual of Diagnosis and Therapy, 18. vydání. Whitehouse Station, NJ: Merck and CO; 2006
- 9,0 9,1 9,2 9,3 9,4 El Miedany Y. Towards a multidimensional patient reported outcome measures assessment: Vývoj a validace dotazníku pro pacienty s ankylozující spondylitidou/spondyloartritidou. Elsevier, 2010, Volume 77, Issue 6 Level of Evidence 1B
- Braun, J. von, Van Den Berg, R., Baraliakos, X., et al. 2010 update of the ASAS/EULAR recommendations for the management of ankylosing spondylitis. Annals of the rheumatic diseases, 2011, vol. 70, no 6, p. 896-904. Úroveň důkazů 5
.