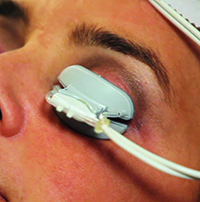
LipiFlow combineert warmte van onder het ooglid met mechanische knijpbewegingen.
Sommige oogartspraktijken benaderen droge ogen die verband houden met dysfunctie van de meibomianeklier volgens het oude adagium: “Als je iets goed wilt doen, doe het dan zelf.” Zij kiezen ervoor om deze patiënten in hun praktijk te behandelen in plaats van ze naar huis te sturen met een kuur van remedies die de patiënten misschien niet zullen volhouden. Maar nu deze nieuwe niet-invasieve, uitwendige behandelingsapparaten in de praktijk verschijnen, vragen sommige artsen zich af hoe goed ze werken. In dit artikel wordt een blik geworpen op studies waarin deze behandelingen worden gebruikt en wordt gesproken met artsen die ermee hebben gewerkt om u een idee te geven van de resultaten die u kunt verwachten als u ervoor kiest om ze in uw praktijk aan te bieden.
LipiFlow
TearScience’s LipiFlow, ook bekend als thermische pulsatie, was het eerste apparaat dat specifiek gericht was op MGD-gerelateerde verdampende droge ogen. Het combineert warmte met fysieke massage om de meibomian klierinhoud vloeibaar te maken en tot expressie te brengen in een poging om de lipidelaag van het oogoppervlak weer normaal te krijgen.
Het apparaatje bestaat uit een klein stukje dat eruitziet als een sclerale contactlens die onder de oogleden en over de oogbol wordt geschoven. Sommige artsen dienen een of twee druppels topische verdoving toe alvorens het apparaatje onder het ooglid te plaatsen, dit voor het comfort van de patiënt. Dit lensachtige onderdeel straalt warmte uit naar buiten, naar de oogleden, en beschermt tegelijkertijd het oog zelf tegen de warmte. Het tweede deel van het apparaat, dat verbonden is met het schild, zit buiten het oog op de oogleden en zorgt voor een pulserend knijpen van de oogleden om te proberen de klieropeningen te openen en de olie, die wordt verwarmd en vloeibaar gemaakt door de warmte, naar buiten te brengen. De behandeling duurt 12 minuten.
Jack Greiner, DO, PhD, van het Schepens Eye Research Institute, heeft een langetermijnstudie van LipiFlow uitgevoerd, waarbij hij patiënten tot drie jaar lang heeft gevolgd. In het onderzoek ondergingen 40 ogen van 20 patiënten met MGD en droge-ogensymptomen een LipiFlow-behandeling in de praktijk van Dr. Greiner. De resultaten werden gemeten in termen van meibomian gland secretion score (bepaald door drie sets van vijf klieren op het onderste ooglid te beoordelen op het vermogen van elke klier om gezonde, heldere olie af te scheiden tot niets) en tear-film breakup time. De patiënten beoordeelden ook hun symptomen op de Ocular Surface Disease Index en de Standard Patient Evaluation of Eye Dryness vragenlijsten.
In de studie stegen de MGS-scores van 4,5 op de basislijn tot 12 na één maand (p≤0,001). Deze verbetering zette zich voort na drie jaar (score: 18,4). TFBUT op baseline was 4,1 seconden, en verbeterde tot 7,9 seconden na één maand (p≤0,05). Het verschil in TFBUT op drie jaar was echter niet statistisch significant (score: 4,5 seconden). De gemiddelde OSDI score verbeterde significant van een 26 op baseline tot 14,7 op één maand (p≤0,001), maar keerde terug naar baseline niveaus op drie jaar (22,5; p>0,05). De SPEED-scores bleven echter verbeterd, zowel na één maand als na drie jaar: De gemiddelde SPEED score verbeterde van 13,4 bij de uitgangswaarde tot 6,5 na een maand (p≤0,001), en de verbetering zette zich voort na drie jaar (9,5; p≤0,001).1
“Op het 12-maanden tijdstip, viel de tijd voor het opbreken van de traan weg als statistisch significant,” zegt Dr. Greiner. “Op het tijdstip van twee jaar was de OSDI-score niet meer significant beter dan de uitgangswaarde. Wat de bijwerkingen betreft, na de behandeling is er wat lichte irritatie die meestal binnen een uur verdwenen is. Soms zijn de bloedvaatjes op de ooglidrand, die zeer klein zijn, kwetsbaarder bij mensen met verschillende huidtexturen en zie je wat onderhuidse bloedingen langs de ooglidrand. Maar als je na een dag of twee naar die patiënt kijkt, zijn de tekenen van bloeding verdwenen.”
LipiFlow is echter niet voor elke patiënt geschikt, en in één studie meldde ongeveer 20 procent van de proefpersonen geen algehele verbetering van de symptomen.2 Daarom zeggen artsen dat patiënten aan een bepaald profiel moeten voldoen om succes met de procedure te verzekeren. “Je kunt niet zomaar iedereen een LipiFlow-behandeling geven,” zegt Dr. Greiner. “De patiënt kan een ernstige hoeveelheid droge ogen hebben, maar je hebt een aantal klieren nodig die in staat zijn om geopend te worden. Waar we meestal naar op zoek zijn is iemand met ten minste zes klieren in zijn onderste ooglid die tot op zekere hoogte open zijn voordat we LipiFlow gaan doen. Als het er niet zoveel zijn, kunnen we een paar weken of maanden voor de LipiFlow-behandeling aan ooglidexpressie doen, en hem thuis warme kompressen en ooglidtherapie laten doen.” Een andere factor die volgens sommige chirurgen van belang kan zijn, is het optreden van onvolledig knipperen. Als een patiënt aanhoudend onvolledig knippert, zeggen chirurgen, is dat een probleem dat er altijd zal zijn en LipiFlow zou niet succesvol kunnen zijn bij zo’n patiënt.
Bij de juiste patiënt is Dr. Greiner tevreden met de resultaten. “Kijkend naar deze technologie, voor mij was het volkomen onverwacht dat het zo lang zou duren,” zegt hij. “Toen we een oogdruppel konden krijgen die zes of acht uur meeging, waren we enthousiast, maar we hadden nooit verwacht dat iets negen maanden of een jaar zou meegaan.”
ThermoFlo
ThermoFlo is een andere behandeling die in de praktijk wordt uitgevoerd door de arts of een medewerker en die gericht is op MGD-gerelateerde droge ogen. Net als LipiFlow wordt hierbij druk en warmte gecombineerd, maar op een manier die enigszins verschilt van de aanpak van LipiFlow.
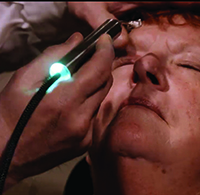
Het ThermoFlo-apparaat verwarmt de olieklieren van buiten het ooglid. De behandelaar die het apparaat vasthoudt, oefent periodieke druk uit om de olie van de klieren uit te drukken. (Afbeelding met dank aan James Lewis, MD.)
De ThermoFlo is in wezen een elektrisch handstuk met twee kleine kussentjes aan het uiteinde. De gebruiker smeert wat ultrasone gel op de kussentjes en brengt ze vervolgens aan op de gesloten oogleden van de patiënt. De kussentjes verwarmen tot 108 graden F om het materiaal in de meibomianeklieren los te maken en de druk die nodig is om de inhoud uit te drukken wordt handmatig door de gebruiker uitgeoefend. De behandeling duurt 12 minuten en vereist geen verdoving.
ThermoFlo is niet zo formeel onderzocht als LipiFlow, maar anekdotische rapporten lijken aan te tonen dat het minstens zo goed is als warme kompressen, zonder de noodzaak voor de patiënt om zich te houden aan het kompressregime. “Bij vrijwel elke patiënt duurt de behandeling een week”, zegt oogarts James Lewis uit Elkins Park, Pa. “Twee weken na de eerste behandeling vindt ongeveer de helft van de patiënten dat er nog een behandeling nodig is. Drie of vier ThermoFlo-behandelingen, met een tussenpoos van twee weken, zijn meestal voldoende om de resterende gezonde klieren te evacueren, en de patiënten lijken het dan aanzienlijk beter te doen. Een vijfde of zesde behandeling is meestal niet nodig.”
In zijn praktijk bestudeerde dr. Lewis 45 patiënten die naar hem waren doorverwezen voor een droge-ogenbehandeling. Allen gebruikten momenteel behandelingen zoals warme kompressen, ooglidhygiëne, Restasis, niet-geconserveerde kunsttranen, tijdelijke of permanente punctale occlusie en/of laaggedoseerde oculaire steroïden, maar hadden daar geen bevredigende verlichting van gekregen. Twee weken na de ThermoFlo behandeling vulden de patiënten een vragenlijst in, en 89 procent meldde enige verbetering in hun symptomen. “In mijn praktijk hebben we na ThermoFlo verbeterde Schirmer-testresultaten gezien, verbeterde osmolariteit en verbeterde TFBUT zoals gemeten door de Oculus Keratograaf,” zegt Dr. Lewis. “We zien TFBUT zelfs vijf seconden langer worden na een ThermoFlo-behandeling.”
In de dagelijkse praktijk gebruikt dr. Lewis ThermoFlo niet alleen, maar maakt het in plaats daarvan deel uit van het droge-ogen-regime van patiënten. “In de klinische praktijk doen we zelden een behandeling zonder andere therapieën, en zullen we het vergezeld laten gaan van topische steroïden, het gebruik van punctale occlusie en soms de toevoeging van Restasis,” legt hij uit.
Intens gepulseerd licht
De behandeling die bekend staat als intens gepulseerd licht is eigenlijk een herbestemming van een apparaat dat in de dermatologie wordt gebruikt voor huidbehandelingen.
IPL voor de behandeling van droge ogen werd geïnitieerd door de chirurg Rolando Toyos uit Memphis. Dr. Toyos ontving een onderzoeksbeurs van de American Society of Cataract and Refractive Surgery om IPL te bestuderen voor verdampingsdroge ogen, en ontwikkelde uiteindelijk een laser voor de behandeling met het apparaatbedrijf Dermamed. Zijn aanpak met behulp van dit apparaat voor oculaire indicaties wordt nu onderwezen aan verschillende oogheelkundige klinieken en praktijken via lezingen en trainingen.
In juli 2015 was Duke Eye Center-chirurg Gargi Vora co-auteur van een retrospectieve studie van IPL om een gevoel te krijgen van de werkzaamheid ervan. “Voor een oculaire IPL-behandeling brengen we eerst echogelei aan op het gebied onder het onderste ooglid/laterale canthal en de bovenste wang,” zegt ze. “IPL wordt alleen gebruikt om het gebied onder het ooglid/laterale canthal te behandelen, niet het bovenooglid, omdat licht dat op het bovenooglid is gericht, dit zou kunnen binnendringen en het oog zelf zou kunnen beschadigen. We plaatsen ook speciale oogkapjes op het oogoppervlak zelf en laten de patiënt zijn oog daarover sluiten, om ervoor te zorgen dat er geen lichtenergie in het oog terechtkomt. Sommige behandelaars plaatsen ook afschermingen over de oogleden. Voor de behandeling krijgt de patiënt 10 tot 15 behandelingsplaatsen op de bovenwang en het laterale cantale gebied, en de arts maakt twee passes. Voor de patiënt is het vergelijkbaar met gezichtshuidbehandelingen, met kleine zaps op de huid. Patiënten kunnen wat warmte voelen tijdens de procedure en de pulsjes kunnen een beetje oncomfortabel zijn, dus we gebruiken de gelei om de huid te helpen kalmeren. Na de tweede passage worden het schild en de gelei verwijderd en krijgt de patiënt warme kompressen over zijn ooglid om het te kalmeren en de oliën in de klieren een beetje te helpen smelten.
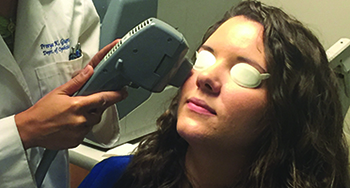
Intense Pulsed Light slaagt erin een effect te krijgen in de meibomian klieren van het onderste ooglid, en soms het bovenste ooglid, door de bloedvaten in het gebied van het onderste ooglid/laterale canthal te behandelen. (Afbeelding met dank aan Gargi Vora, MD.)
“We brengen de patiënt vervolgens naar de spleetlamp en decomprimeren de meibomian klieren en schrapen de olie uit de rand van het ooglid met een wattenstaafje,” vervolgt Dr. Vora. “Patiënten krijgen vervolgens een mild steroïde voorgeschreven, zoals een druppel fluorometholon of loteprednol b.i.d. gedurende twee tot drie dagen.”
In de Duke-studie hebben Dr. Vora en haar collega Priya Gupta, MD, ten minste drie IPL-behandelingen toegediend aan patiënten met verdampingsdroge ogen. Drs. Vora en Gupta rapporteerden een significante afname van het niveau van ooglidrandoedeem, gezichtstelangiëctasie en ooglidrandvasculariteit, evenals een verbetering van de meibumkwaliteitsscore (p<0,001 voor alle metingen). Er was ook een significante toename van de oil flow score en TFBUT (p<0,001). De subjectieve symptomen verbeterden, met een statistisch significante afname in OSDI-score (p<0,001). De patiënten hadden verlichting gedurende enkele maanden, en onderhoudsbehandelingen waren elke zes tot 12 maanden nodig.3
Dr. Vora zegt dat de verbeteringen in de loop van de tijd toenamen. “In onze studie was er een bereik van drie tot zes behandelingen per patiënt, met een gemiddelde van vier,” legt ze uit. “Elke behandeling werd gescheiden door drie tot zes weken, waarvan de planning niet echt op symptomen was gebaseerd, maar meer over wanneer de patiënt kon komen. We merkten dat patiënten verbetering zagen bij de tweede behandeling, wat ook de datum was van de tweede follow-up – na het bezoek op de dag van de procedure – die ongeveer drie weken na de eerste IPL-behandeling was.”
Oftalmologen zijn nog steeds nieuwsgierig naar het exacte werkingsmechanisme van IPL. “In de dermatologie wordt IPL gebruikt voor couperose en om telangiectasie te verminderen,” zegt Dr. Vora. “In 2002 ontdekte Dr. Toyos dat dermatologiepatiënten ook verbetering vertoonden bij dysfunctie van de meibomianeklier en droge ogen. We zijn er niet 100 procent zeker van hoe IPL werkt bij droge ogen. De manier waarop het bij couperose werkt, althans volgens dermatologen, is dat oxyhemoglobine in de bloedvaten de lichtenergie absorbeert en vervolgens omzet in warmte, wat een coagulatie of afsluiting van de bloedvaten veroorzaakt. Patiënten met meibomian gland dysfunction hebben vaak abnormale bloedvaten aan de ooglidrand of oculaire rosacea, dus we gaan ervan uit dat de oxyhemoglobine de energie van de IPL absorbeert en de bloedvaten afsluit, waardoor ontstekingsmediatoren de meibomian klieren niet kunnen bereiken en ze ontstoken kunnen raken.
“Een andere theorie over hoe het werkt is dat het, door een soort lokaal verwarmingseffect, vergelijkbaar is met LipiFlow in die zin dat het een smelten van de oliën in de klieren veroorzaakt, zodat ze soepeler worden uitgescheiden,” vervolgt Dr. Vora. “We denken dat het verhittingseffect ook de bacteriën in de rand van het ooglid vermindert, waardoor de ontstekingsbelasting van de meibomianeklieren afneemt. De Demodex parasiet op de ooglidrand wordt ook gedeeltelijk behandeld. Uiteindelijk weten we niet precies wat IPL doet, maar ik stel me voor dat het een mix van deze drie dingen is die resulteert in verbetering.”
Blephex
Blephex (RySurg; Palm Beach, Fla.) is een nieuw hulpmiddel voor gebruik in de praktijk bij patiënten met blepharitis, en als zodanig lijkt het ook de tekenen en symptomen te verlichten van droge ogen door verdamping die gepaard gaan met blepharitis.
De Blephex is een draagbaar hulpmiddel dat eruitziet als een elektrische schroevendraaier. De arts of technicus bevestigt een klein wegwerpsponsje aan het roterende uiteinde van de Blephex, en doet een kleine hoeveelheid oogreinigingszeep op het sponsje. Terwijl het reinigingsdoekje op hoge snelheid ronddraait, wordt het gebruikt om onder plaatselijke verdoving vuil van de ooglidranden weg te schrobben. Vanuit het oogpunt van droge ogen kan het schoonmaken van de ooglidranden de openingen in de meibomian klieren openen, waardoor de olie kan terugkeren naar het oogoppervlak.

Blephex verwijdert schilfers en afval van de ooglidrand met behulp van een roterende kop, waardoor de openingen van de meibomian klieren worden geopend. (Afbeelding met dank aan Charles Connor, OD, PhD.)
Charles Connor, OD, PhD, professor aan de Rosenberg School of Optometry van de University of the Incarnate Word in San Antonio, was co-auteur van een prospectieve studie van Blephex bij 20 patiënten met een disfunctie van de meibomianeklieren. (Connor C, et al. IOVS 2015;56:ARVO E-Abstract 4440) Op baseline en vier weken na de behandeling gebruikten de onderzoekers de Efron-schaal voor het graderen van het niveau van MGD, en de patiënten ondergingen ook een TFBUT-meting en beantwoordden de OSDI-vragenlijst. Na vier weken was MGD op de schaal van Efron verbeterd van 1,65 tot 0,76 (p=0,01), en de TFBUT verbeterde van 3,31 tot 5,47 seconden (p=0,05). Symptoomscores op de OSDI verbeterden van gemiddeld 43,74 tot 20,33 (p=0,01).
Dr. Connor en zijn collega’s zeggen dat Blephex een alternatief lijkt te zijn voor patiënten die zich thuis niet houden aan het scrubben van het deksel en warme kompressen. “Als de meibomianeklier nog steeds levensvatbaar is wanneer je het verdikte weefsel bovenop de klier verwijdert, zal het afscheiden en zal de patiënt een positieve reactie hebben,” zegt Dr. Connor. “Het reinigingsmiddel dat op het Blephex-pad wordt gebruikt, is in feite het type reinigingsmiddel dat we al jaren gebruiken om oogleden schoon te maken; het is een zeep die ontworpen is om niet veel irritatie in het oog op te wekken. De zeep verwijdert niet alleen het verdikte weefsel aan de randen van het ooglid, maar doodt ook daar de bacteriën. Blephex gaat ongeveer drie tot zes maanden mee voordat een herhalingsbehandeling nodig is.
“De Blephex-behandeling is geen onaangename ervaring voor de patiënt, mits je een iets sterkere verdoving gebruikt,” vervolgt Dr. Connor. “Als je proparacaïne gebruikt, is dat een beetje te zwak en voelen patiënten de trilling meer. Maar met tetracaïne hebben patiënten minder gevoel, dus als je de Blephex over de ooglidranden laat lopen, krijgt de patiënt minder irritatie. We hebben nog geen enkele patiënt gehad die zei dat de behandeling pijnlijk was, de ergste klacht was dat het licht oncomfortabel was of dat het kietelde. Mijn gevoel zegt dat de oude traditionele behandelingen ook werken, maar dat de patiënten ze niet echt willen doen omdat het weer iets is wat ze aan hun dagelijkse routine moeten toevoegen. Of ze vergeten het, of ze doen het niet graag. Ik weet niet of Blephex beter werkt dan de therapieën die we tot nu toe gebruikten, maar het mooie is dat ik weet dat het al eerder is gedaan. Ik of mijn personeel kunnen het doen, een resultaat krijgen, en zich geen zorgen hoeven te maken dat de patiënt naar huis gaat en iets gaat doen.” REVIEW
Dr. Greiner heeft studies uitgevoerd die zijn gefinancierd door TearScience. Dr. Lewis is een aandeelhouder in Mibo. Drs. Vora en Connor hebben geen financieel belang bij enig in het artikel genoemd product.
1. Greiner JV. Long-term (3 jaar) effects of a single thermal pulsation system treatment on meibomian gland function and dry-eye symptoms. Eye Contact Lens 2015 Jul 28.
2. Lane S, DuBiner H, Epstein R, et al. Een nieuw systeem, de lipiflow, voor de behandeling van meibomian gland dysfunction. Cornea 2012;31:4:396-404.
3. Vora GK, Gupta PK. Intense pulsed light therapy for the treatment of evaporative dry-eye disease. Curr Opin Ophthalmol 2015;26:4:314-8.