Karcinom in situ u pacienta s erytroleukoplakií: výzvy v diagnostice a ve volbě terapie
Krátký název: Karcinom in situ u pacienta s erytroleukoplakií: výzvy v diagnostice a ve volbě terapie: Karcinom in situ u pacienta s erytroleukoplakií
Willian Pecin JacomacciI; Liogi Iwaki FilhoII; Lilian Cristina Vessoni IwakiII; Mariliani Chicarelli da SilvaII; Neli PielarisiII; Vanessa Cristina VeltriniII; Rafael de Oliveira LazarinIII; Elen de Souza TolentinoIV
I Studentka bakalářského studia na Maringá State University, Maringá-PR, Brazílie.
II DDS, MA, PhD, docent, katedra stomatologie, Maringá State University, Maringá-PR, Brazílie.
III DDS, MA uchazeč o studium stomatologie na Státní univerzitě v Maringá, Maringá-PR, Brazílie.
IV DDS, MA, PhD, odborný asistent, katedra stomatologie, Maringá State University, Maringá-PR, Brazílie.
Endereço para correspondência
ABSTRACT
U 41letého muže bělocha, kuřáka, se objevil červený a bílý povlak na levé jugální sliznici svědčící o orální erytroleukoplakii (OEL). Biopsie s následným mikroskopickým vyšetřením odhalila karcinom in situ. Vzhledem k tomu, že OEL je považována za prekancerózu s vysokým potenciálem maligní transformace, tento případ si kladl za cíl diskutovat o problémech při diagnostice tohoto onemocnění a výběru nejvhodnější léčby. Diskuse se zabývá otázkami, zda existuje hranice pro volbu buď radikálního, nebo konzervativnějšího přístupu k léčbě, a významem použití postupu, který umožňuje mikroskopické vyšetření celé léze. Karcinom in situ spojený s OEL učinil plánování léčby v tomto případě ještě složitějším. Aby se zabránilo mutilujícímu přístupu, byly provedeny vícenásobné excize s bezpečnostními okraji a pacient byl poučen, že nesmí kouřit. Přísné 12měsíční sledování neprokázalo žádné známky recidivy OEL.
Deskriptory: Erytroplazie; leukoplakie; primární léčba.
ÚVOD
Orální erytroleukoplakie (OEL), někdy přirovnávaná ke skvrnité nebo nodulární leukoplakii, je červenobílý plak s relativně vysokým rizikem maligní transformace.1 Tabák a alkohol jsou hlavními rizikovými faktory spojenými s jejím maligním potenciálem.2,3
OEL vykazuje vyšší potenciál maligní transformace než homogenní leukoplakie,2-4 což lze částečně prokázat histologickými a imunohistochemickými vyšetřeními a kohortovými studiemi. Míra maligní transformace OEL se pohybuje od 18 % do 47 %, zatímco u homogenní hrubé orální leukoplakie (OL) se pohybuje kolem 1-7 % a u granulární nebo verukózní OL kolem 4-15 %.5 Histologicky jsou léze OEL charakterizovány epiteliálními změnami hyperkeratózy, hyperplazie, atrofie, určitého stupně epiteliální dysplazie, karcinomu in situ nebo povrchově invazivního karcinomu. Kromě toho mají léze OEL vyšší mitotické a apoptotické indexy než homogenní a nodulární léze OL6.
Léčba potenciálně maligních onemocnění může být náročná. Klinická léčba spočívá v eliminaci rizikových faktorů,7 sledování,8 užívání retinoidů,9 vitaminů A, C, E, ketorolaku, celekoxibu, zeleného čaje, fenretinidu, lykopenu10 a fotodynamické terapie.5,11-14 Chirurgická léčba spočívá v odstranění léze, kryochirurgii a laserové ablaci.15
Cílem této studie bylo (1) podat zprávu o klinických a histologických podrobnostech OEL na jugální sliznici a (2) provést přehled literatury týkající se demografických, klinických a histologických charakteristik OEL, jakož i její prognózy a léčby.
POPIS PŘÍPADU
41letý kavkazský kuřák navštívil Kliniku ústní medicíny Státní univerzity v brazilském městě Maringá a hlásil asymptomatickou lézi na levé straně jugální sliznice neznámé doby vzniku. Intraorální vyšetření ukázalo červený povlak v blízkosti premoláru a bílý nodulární povlak v okolí moláru (obr. 1).
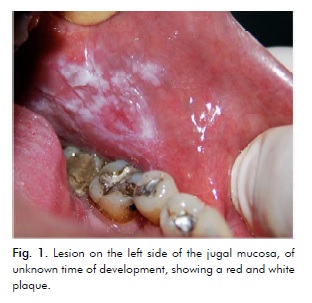
Předpokládaná diagnóza byla buď OEL, nebo spinocelulární karcinom. Bioptické vzorky byly odebrány ze zadnější bílé nodulární oblasti a z přednější červené oblasti.
Histopatologické vyšetření pomocí barvení hematoxylinem a eozinem odhalilo hyperkeratózu a atrofii s fokálním karcinomem in situ v přednější červené oblasti, což je kompatibilní s karcinomem in situ u OEL. Vyšetření rovněž odhalilo hyperkeratózu s mírnou dysplazií v zadnější bílé oblasti, což je slučitelné s diagnózou OL. Stratifikovaný dlaždicový epitel pokrývající sliznici vykazoval různý stupeň ortoandparakeratózy, přičemž buňky rombického hřebene vykazovaly hyperchromatismus a pleomorfismus přibližně v polovině tloušťky epitelu. Menší oblast však vykazovala zřetelnější dysplastické rysy v celém epitelu, avšak bez známek infiltrativního vzoru (obr. 2A). Znaky se skládaly z dezorganizovaného a změněného rozvrstvení, kapkovitých výběžků střídajících se s atrofií (obr. 2A a 2B), neobvyklého poměru nukleocytoplazmy, hyperchromatismu, pleomorfismu, ztráty mezibuněčné adheze s řídkými mitotickými figurami (obr. 2C) a dyskeratotických ložisek (obr. 2D). Pojivová tkáň pod těmito oblastmi vykazovala intenzivnější zánětlivé změny.
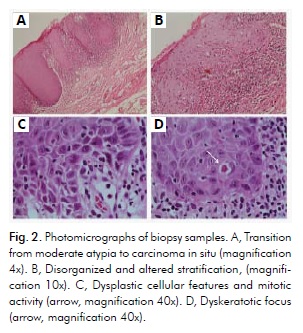
Klinické a mikroskopické rysy odpovídaly diagnóze OEL spojené s fokálním karcinomem in situ. V této fázi byl pacientovi podán důkladný výklad o možnostech jeho léčby: (1) mohl by být odeslán ke krčnímu a hlavovému chirurgovi, který by pravděpodobně použil invazivní přístup, ať už spojený s radioterapií, nebo ne; (2) mohl by podstoupit ambulantní léčbu na Klinice ústní medicíny s konzervativnějším přístupem, který by zachoval estetické i funkční aspekty. Pacient si vybral druhou možnost a podepsal příslušný formulář informovaného souhlasu (příloha A).
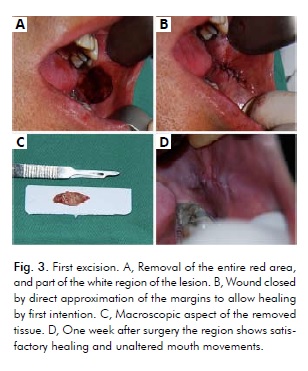
Vzhledem k rozsáhlé velikosti léze a skutečnosti, že jediná rozsáhlá excize by mohla omezit pohyby v ústech, se chirurgický zákrok skládal ze tří vícenásobných excizí pomocí skalpelu, které byly provedeny během 2 měsíců s 30denním odstupem mezi jednotlivými zákroky. Vzhledem k přítomnosti karcinomu in situ v červené oblasti sestával první zákrok z jeho úplné excize, stejně jako z části bílé oblasti léze, s použitím 5mm bezpečnostního okraje (obr. 4). Kromě toho byla pacientka poučena, aby přestala kouřit.
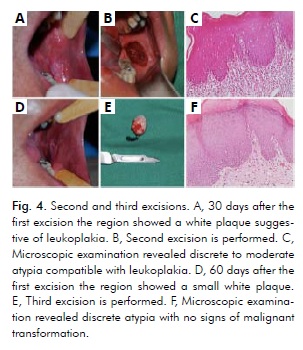
Klinické vyšetření měsíc po první excizi ukázalo bílý povlak svědčící pro leukoplakii (obr. 4A). Poté byla provedena druhá excize (obr. 4B) a mikroskopické vyšetření odhalilo diskrétní až středně závažné atypie (obr. 4C). Intraorální vyšetření dva měsíce po první excizi ukázalo malý bílý plak umístěný ještě více vzadu než předtím (obr. 4D). Následně byla provedena třetí excize (obr. 4E), která odhalila diskrétní atypie (obr. 4F). Druhá i třetí excize byly provedeny v posteriornější oblasti moláru s použitím stejného 5mm bezpečnostního okraje. Tkáně těchto dvou excizí odpovídaly leukoplakii bez známek maligní transformace (obr. 4C, obr. 4F).
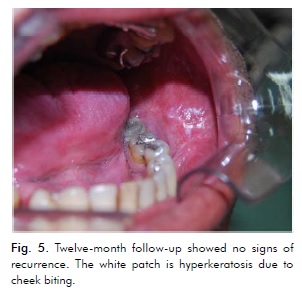
Pacient přestal kouřit a je přísně sledován, během prvních tří měsíců byl kontrolován každý týden, do jednoho roku každý měsíc a poté každé tři měsíce. Patnáct dní po třetí a poslední excizi nebyly pozorovány žádné známky recidivy, což bylo potvrzeno při 12měsíční kontrole (obr. 5).
DISKUSE
OEL je považován za nehomogenní leukoplakii se smíšenými bílými a červenými plaky a má vysoké riziko maligní transformace.2-4 Zdá se, že červené nebo erytroplakie podléhají s větší pravděpodobností dysplastickým změnám než bílé hyperkeratotické oblasti,7 jak bylo zjištěno v tomto případě, přičemž nejvíce atypických buněk bylo pozorováno v červené oblasti. Yen et al. (2008)16 zjistili, že užívání betel quidu a cigaret má za následek 42,2% riziko vzniku leukoplakie a 95,0% riziko vzniku OEL po 20 letech sledování. Pacient v tomto případě kouřil přibližně deset cigaret denně po dobu 20 let a počáteční biopsie odhalila karcinom in situ spojený s OEL.
Protože způsoby léčby OEL jsou variabilní, může být výběr vhodné terapie náročný. S ohledem na stadium jeho vývoje a vysoký maligní potenciál lze uvažovat o tom, zda by léčba měla být konzervativní, nebo invazivní. Abychom ověřili nejpoužívanější modality léčby, provedli jsme přehled literatury týkající se této problematiky. Zdrojem byly databáze Medline a Lilacs, texty musely být napsány v angličtině a vyhledávanými termíny byly orální AND nehomogenní OR žádná homogenní AND leukoplakie OR erythroleukoplakie. Byla použita nehomogenní leukoplakie, protože mnoho autorů ji považuje za synonymum pro erytroleukoplakii. Bylo nalezeno osm studií o léčbě OEL,5,7,14,16-19 publikovaných v letech 1987-2010. Z celkového počtu 226 případů bylo 211 léčeno pomocí klinického přístupu (fotodynamická terapie a klinické sledování) a 15 bylo léčeno chirurgickou excizí (tabulka 1).
Co se týče klinického přístupu, fotodynamická terapie (PDT) se používá při léčbě potenciálně maligních onemocnění, protože je neinvazivní, pacienti ji dobře snášejí, lze ji používat opakovaně bez kumulativních vedlejších účinků a vede k malé tvorbě jizev. 5,11,13,14 Tato technika však vykazuje různou úspěšnost, nekonzistentní výsledky sledování a recidivy.17 Recidiva onemocnění při použití PDT se totiž může pohybovat mezi 21 %5 a 29 %14.
Dvojitě zaslepená placebem kontrolovaná studie17 zjistila, že vitamin A a beta-karoten, oba použité samostatně, vykazují lepší výsledky u homogenních leukoplakií a menších lézí. Použití vitaminu A nebo betakarotenu bylo tedy v tomto případě vzhledem k velikosti léze a souvisejícímu karcinomu in situ sporné.
Tradiční léčba OEL spočívá v její kompletní excizi,15,21,22 zejména u lézí s těžkou dysplazií.21,22 Kompletní excize umožňuje histologickou analýzu celé léze, která může odhalit změny nediagnostikované v předoperační biopsii.8 Navíc, pokud je nám známo, dlouhodobé studie dosud neprokázaly, zda po nechirurgické léčbě dochází k recidivě.20,23 Dvě z osmi zkoumaných studií použily k léčbě OEL chirurgickou excizi,8,19 přičemž míra recidivy se pohybovala od 10,1 %19 do 20 %8.
V této studii byl zvolen chirurgický přístup, protože biopsie odhalila počáteční maligní transformaci. Kromě toho byly zvoleny vícečetné excize spojené s bezpečnostními okraji kvůli velké velikosti léze, neboť velká rána by mohla omezovat pohyby v ústech a komplikovat pooperační rekonvalescenci. Tato možnost také umožnila doplňující mikroskopické vyšetření, které odhalilo různé stupně atypií, podle nichž se řídila léčba. Při chirurgickém zákroku byla věnována zvláštní pozornost tomu, aby nedošlo k zakrytí ústí příušního kanálku, aby se zabránilo atrofii žlázy a předešlo se dalším komplikacím, jako je mukóza nebo snížení průtoku slin. Rána byla uzavřena přímou aproximací okrajů, což umožnilo hojení první intencí a nedošlo k výraznému zmenšení ústního otvoru.
Vedtofte et al (1987)8 uvádějí, že slizniční defekt způsobený excizí lze opravit druhou intencí nebo uzavřít pomocí jiných technik, jako je přímá aproximace okrajů rány, transpozice lokálním slizničním lalokem, volný slizniční štěp a volná dělená transplantace kůže. Pokud je nám známo, neexistuje žádná studie využívající aloplastické štěpy u potenciálně maligních lézí, jejichž léčba může způsobit rozsáhlé defekty. Ačkoli transplantáty mohou být použity k obnově rozsáhlých chirurgických míst, jak obhajují někteří autoři8,24 , mohou být infikovány Candida sp, podléhat pooperační kontrakci, deformacím a maskovat časné známky recidivy8.
Laser a kryoterapii lze k léčbě OEL použít samostatně nebo ve spojení s tradičními chirurgickými metodami. Cantarelli Morosolli et al. (2006)7 uvádějí úspěšný případ onemocnění léčeného excizí a ozářením laserem na bázi oxidu uhličitého. Kohortové studie zjistily, že laserová chirurgie hraje důležitou roli v diagnostice a léčbě potenciálně maligních lézí.10,18,25,26 Použití kryochirurgie, ačkoli je v literatuře uváděno,9 má s laserovou ablací společnou hlavní nevýhodu v tom, že neposkytuje celou lézi k histologickému vyšetření.27,28 Kryoterapie navíc způsobuje značnou pooperační bolest a otok a potenciálně maligní léze jsou zřídkakdy zcela zničeny.10
Vedtofte et al. (1987)8 zjistili, že premaligní léze léčené chirurgickou excizí vykazují obecně 20% míru recidivy, často diagnostikované během prvního pooperačního roku. Většina recidiv OEL byla nalezena v oblastech sousedících s dříve léčenou lézí. Recidiva erytroplakie byla 40 % a verukózní leukoplakie 55,6 %. Leukoplakie nevykazovala žádnou recidivu. Dva případy OEL se transformovaly do karcinomu, stejně jako jeden případ verukózní leukoplakie. Recidivy potenciálně maligních lézí často sousedily s excidovanou lézí, pravděpodobně proto, že bezpečnostní okraj 3-5 mm neodstranil celou patologicky změněnou tkáň. Autoři považují chirurgickou excizi za uspokojivou léčbu potenciálně maligních lézí a zdůrazňují význam použití techniky, která umožňuje histologické vyšetření celé léze.
Problémy s určením přesného okraje léze jsou zvláště časté u erytroplakie nebo OEL,8 což může být příčinou vysoké míry recidivy těchto lézí. Aby se zabránilo ponechání patologických tkání v místě operace a minimalizovalo se riziko recidivy, zvolila tato studie vícečetné excize. Pohyby v ústech jsou normální a nejsou žádné známky recidivy. Riziko recidivy a maligní transformace se navíc snižuje při eliminaci rizikových faktorů, jako je zanechání tabáku a alkoholu. Pacient byl poučen, aby přestal kouřit, a skutečně přestal kouřit, přičemž je v současné době přísně sledován.
V této kazuistice byla navržena konzervativní modalita chirurgické léčby OEL. Ačkoli se stále jedná o chirurgický zákrok, je ve srovnání s tradičními přístupy používanými chirurgy hlavy a krku i onkology minimálně invazivní. Jejich typický přístup spočívá v radikálnějších a rozsáhlejších exciziích, které obvykle vedou k mutilaci a zhoršení estetického vzhledu i funkce. Rozhodnutí, zda zvolit radikální nebo konzervativnější přístup, je obtížné, protože dosavadní výzkum nestanovil jednotný protokol pro řešení těchto případů. Volba léčby v případech, jako je tento, vyžaduje pečlivé posouzení individuálních okolností s přihlédnutím ke stupni buněčných atypií, umístění léze a přístupu k ní, jakož i k její velikosti. Domníváme se, že v zásadě by tyto léze neměly být léčeny jako malignity, což nám umožní vyhnout se rutinnímu protokolu rozsáhlých resekcí a adjuvantní léčby, jako je radioterapie. Kromě toho se domníváme, že je třeba mít na paměti, že karcinom in situ není invazivní. Jeho chirurgické odstranění spolu s ukončením užívání rizikových faktorů, jako je tabák, a neustálým sledováním se může promítnout do úspěšné léčby. Několikanásobná operace navíc umožnila vícenásobné mikroskopické vyšetření, které pacientovi poskytlo uklidňující vyhlídky a jistotu, že se v oblasti nenacházejí žádné maligní buňky.
REFERÊNCIAS
1. Küffer R, Lombardi T. Premaligní léze ústní sliznice. Diskuse o místě orální intraepiteliální neoplazie (OIN). Oral Oncol. 2002;38:125-30.
2. Van der Waal I. Potenciálně maligní onemocnění ústní a orofaryngeální sliznice; terminologie, klasifikace a současné koncepce léčby. Oral Oncol. 2009;45:317-23.
3. Van der Waal I. Potenciálně maligní onemocnění ústní a orofaryngeální sliznice; současné koncepce léčby. Oral Oncol. 2010;46423-5.
4. Warnakulasuriya S, Johnson NW, van der Waal I. Nomenklatura a klasifikace potenciálně maligních onemocnění ústní sliznice. J Oral Pathol Med. 2007;36:575-80.
5. Yu CH, Lin HP, Chen HM, Yang H, Wang YP, Chiang CP. Srovnání klinických výsledků orální erytroplakie léčené fotodynamickou terapií pomocí světelné diody nebo laserového světla. Lasers Surg Med. 2009;41:628- 33.
6. Kövesi G, Szende B. Změny apoptózy a mitotického indexu, exprese p53 a Ki67 u různých typů ústní leukoplakie. Onkologie. 2003;65:331-6.
7. Cantarelli Morosolli AR, Schubert MM, Niccoli- Filho W. Chirurgická léčba erytroleukoplakie v dolním rtu pomocí laserového záření oxidu uhličitého. Lasers Med Sci. 2006;21:181-4.
8. Vedtofte P, Holmstrup P, Hjørting-Hansen E, Pindborg JJ. Chirurgická léčba premaligních lézí ústní sliznice. Int J Oral Maxillofac Surg. 1987;16:656-64.
10. Thomson P. Oral Precancer – Diagnosis and Management of Potentially Malignant Disorders [Prekanceróza dutiny ústní – diagnostika a léčba potenciálně maligních onemocnění]. Hoboken: Wiley-Blackwell: 2012; s. 107-136.
11. Dolmans DE, Fukumura D, Jain RK. Photodynamic therapy for cancer (Fotodynamická terapie nádorových onemocnění). Nat Rev Cancer. 2003;3:380-7.
12. Lee MR, Ryman W. Erythroplasia of Queyrat léčená lokální fotodynamickou terapií methyl aminolevulinátem. Australas J Dermatol. 2005;46:196-8.
13. Chen HM, Yu CH, Tsai T, Hsu YH, Kuo RC, Chiang CP. Lokální fotodynamická terapie zprostředkovaná kyselinou 5-aminolevulinovou u orální verukózní hyperplazie, orální leukoplakie a orální erytroleukoplakie. Photodiagn Photodyn Ther. 2007;4:44-52.
14. Lin HP, Chen HM, Yu CH, Yang H, Wang YP, Chiang CP. Lokální fotodynamická terapie je velmi účinná u orální verukózní hyperplazie a orální erytroleukoplakie. J Oral Pathol Med. 2010;39:624-30.
15. Reichart PA, Philipsen P. Oral erythroplakia: a review. Oral Oncol. 2005; 41:551-61.
16. Yen AM, Chen SC, Chang SH, Chen TH. The effect of betel quid and cigarette on multistate progression of oral pre-malignancy [Vliv betel quidu a cigarety na mnohočetnou progresi ústní prekancerózy]. J Oral Pathol Med. 2008;37: 417-22.
17. Sankaranarayanan R, Mathew B, Varghese C, Sudhakaran PR, Menon V, Jayadeep A, Nair MK, Mathews C, Mahalingam TR, Balaram P, Nair PP. Chemoprevence leukoplakie dutiny ústní pomocí vitaminu A a beta-karotenu: hodnocení. Oral Oncol 1997; 33: 231-6.
18. Schoelch ML, Sekandari N, Regezi JA, Silverman S Jr. Laserová léčba leukoplakií dutiny ústní: studie sledování 70 pacientů. Laryngoscope 1999; 109: 949-53.
19. Pandey M, Thomas G, Somanathan T, Sankaranarayanan R, Abraham EK, Jacob BJ, Mathew B. Evaluation of surgical excision of nonhomogeneous oral leukoplakia in a screening intervention trial, Kerala, India. Oral Oncol. 2001;37:103-9.
20. Spinola Ribeiro A, Ribeiro Salles P, da Silva TA, Alves Mesquita R. A Review of the nonsurgical treatment of oral leukoplakia. Int J Dent 2010; Article ID 186018, 10 stran, 2010. doi:10.1155/2010/186018.
21. Marley JJ, Cowan CG, Lamey PJ, Linden GJ, Johnson NW, Warnakulasuriya KA. Management potenciálně maligních lézí ústní sliznice u konzultantů ústní a čelistní chirurgie ve Velké Británii. Br J Oral Maxillofac Surg. 1996;34:28-36.
22. Marley JJ, Linden GJ, Cowan CG, Lamey PJ, Johnson NW, Warnakulasuriya KAAS, Scully C. A comparison of the management of potentially malignant oral mucosa lesions by oral medicine practitioners and oral and maxillofacial surgeons in the UK. J Oral Pathol Med. 1998;27: 489-95.
23. Lodi G, Sardella A, Bez C, Demarosi F, Carrasi A. Intervence při léčbě ústní leukoplakie. Cochrane Database Syst Ver. 2006;4:CD001929.
24. Frame JW, Das Gupta AR, Dalton GA, Evans EH. Použití laseru s oxidem uhličitým při léčbě premaligních lézí ústní sliznice. J Laryngol Otol. 1984;98:1251-60.
25. Stocker J, Thomson PJ, Hamadah O. Laserová chirurgie v orální onkologii – zkušenosti z Newcastlu. The Surgeon 2005; Suppl 3: S32-33.
26. Hamadah O, Thomson PJ. Faktory ovlivňující léčbu prekanceróz dutiny ústní laserem na bázi oxidu uhličitého: kohortová studie pacientů. Lasers Surg Med 2009; 41: 17-25.
28. Sako K, Marchetta FC, Hayes RL Kryoterapie intraorální leukoplakie. Am. J. Surg. 1972:124:482-4.