Urgent message: Snahy o to, aby byla bolest prohlášena za „pátý životně důležitý“ znak, začaly téměř před 25 lety. Od té doby se několik národních akreditačních a vládních agentur zasadilo o to, aby byla bolest považována za samostatný problém, který je třeba jako takový řešit. Existuje však jen málo údajů relevantních pro prezentace na pohotovosti a urgentním příjmu.
Mark Pruitt, DO, Ya Wen, DO, Michael Pallaci, DO, a Godwin Dogbey, PhD

ÚVOD
Tradičně existují čtyři vitální znaky: teplota, srdeční frekvence, dechová frekvence a krevní tlak.1 Pokusy o zařazení bolesti jako pátého vitálního znaku poprvé podnikl prezident Americké společnosti pro bolest Dr. James Campbell v roce 1996. Prohlásil: „Životní známky jsou brány vážně. Kdyby se bolest hodnotila se stejnou horlivostí jako ostatní životní funkce, měla by mnohem větší šanci na správnou léčbu. Musíme vyškolit lékaře a zdravotní sestry, aby s bolestí zacházeli jako s životně důležitou známkou. Kvalitní péče znamená, že se bolest měří a léčí. „2 V roce 1999 zavedlo ministerstvo pro záležitosti veteránů nástroj Bolest jako 5. životní příznak,3 který doporučoval agresivní screening bolesti a její léčbu a vnímal bolest jako životní příznak.
V roce 2000 začala Společná komise pro akreditaci zdravotnických organizací (JCAHO) vyžadovat hodnocení a léčbu bolesti jako podmínku akreditace.4,5 Studie o léčbě bolesti publikovaná v roce 2007 v časopise Annals of Emergency Medicine doporučila posoudit bolest pomocí počátečních životních funkcí a zavést okamžitou léčbu, včetně použití opiátů, na základě vykázaného skóre bolesti.6 Četné články, normy a studie dospěly k závěru, že je osvědčeným postupem posoudit a zvládnout bolest; chybí však důkazy, které by naznačovaly implikaci fyziologického procesu jako u ostatních tradičních životních funkcí.2-6
Tradiční životní funkce (teplota, srdeční frekvence, dechová frekvence a krevní tlak) jsou měřením základních tělesných funkcí.1 V mnoha studiích bylo prokázáno, že odchylky od normálního rozmezí těchto ukazatelů mají přímou souvislost s počtem hospitalizací, hospitalizací na jednotkách intenzivní péče a úmrtností.7-10 U pacientů s dokumentovanými abnormálními tradičními životními funkcemi na pohotovosti je čtyřikrát vyšší pravděpodobnost, že budou přijati, než u pacientů s normálními životními funkcemi.7 Bylo prokázáno, že dechová frekvence je prediktorem kardiopulmonální zástavy u přijatých pacientů.8 V jedné studii tachypnoe s dechovou frekvencí 25-29 dechů za minutu korelovala s 21% úmrtností, přičemž úmrtnost se zvyšovala se zvyšující se dechovou frekvencí.9 Nejsilnějším prediktorem pro přijetí na JIP a nemocniční úmrtnost z třídění na ED nejsou přítomné stížnosti, ale abnormální životní funkce.10
Zvýšený důraz na rozpoznání a léčbu bolesti vedl některé k doporučení přidat číselné hodnocení bolesti poskytnuté pacientem jako pátý životní znak. Zatímco žádoucí rozpoznání a zmírnění bolesti je intuitivní a zřejmé, je méně jasné, zda přítomnost nebo intenzita bolesti koreluje s výsledky nebo umístěním pacienta, jak bylo prokázáno u abnormálních tradičních životních funkcí.
Naše literární rešerše neodhalila žádné publikace vztahující se k přítomnosti nebo intenzitě bolesti k přijetí do nemocnice, propuštění nebo přeložení. Taková korelace by byla pádným argumentem pro to, že význam měření bolesti je rovnocenný s měřením teploty, srdeční frekvence, dechové frekvence a krevního tlaku.
Cílem této studie je zjistit, zda hlášené skóre bolesti v době třídění na ED předpovídá přijetí do nemocnice nebo převoz.7-10
MATERIÁLY A METODY
Výjimku schválila Institutional Review Board (IRB) Adena Health System, schválení #16-02-001.
2.1 Studijní populace
Populace zahrnovala pacienty, kteří se dostavili na ED našeho venkovského regionálního zdravotnického centra od 1. srpna 2015 do 31. května 2016. Kritériem pro zařazení byl věk ≥ 18 let a zdokumentované skóre bolesti při třídění. Vylučovacími kritérii byly věk <18 let, změněný duševní stav (AMS) dokumentovaný Glasgow Coma Score (GCS) nebo zhoršená kognice, neschopnost používat číselnou stupnici bolesti a dokumentované omezení odpovídat na triážní otázky. Záznamy bez zdokumentovaného skóre bolesti nebo dispozice byly vyloučeny. V tomto časovém období přišlo na naši jednotku intenzivní péče 26 665 pacientů, kteří byli starší 18 let. Z nich 15 706 splnilo kritéria pro zařazení a bylo zahrnuto do analýzy dat.
2.2 Design studie
Tato studie byla retrospektivním přehledem karet. Data byla extrahována z elektronické zdravotnické dokumentace (EMR) pracovníkem oddělení informačních technologií (IT) a importována do tabulkového procesoru Microsoft Excel bez identifikátorů pacienta. Zaměstnanec IT byl ohledně záměru studie zaslepen. Údaje importované do tabulky pro každého pacienta zahrnovaly jeho věk, pohlaví, konečnou dispozici (propuštění/přijetí/přeložení), číselné skóre bolesti (konvenční škála 0-10), GCS a to, zda byly sestrou zdokumentovány překážky v komunikaci. Data analyzoval třetí autor.
Naším počátečním cílem byla velikost vzorku alespoň 160 pacientů, abychom dosáhli požadované statistické síly 0,8 pro detekci mírných rozdílů ve skóre bolesti mezi skupinami se statistickou významností p<0,05. Na základě těchto údajů jsme zjistili, že se v jednotlivých skupinách vyskytovaly rozdíly ve skóre bolesti. Konečný počet zkoumaných pacientů byl 15 706.
2.3 Analýza dat
Pro zkoumání otázky statistického rozdílu v dispozicích s průměrnými škálami bolesti byla použita jednocestná ANOVA. K dalšímu určení, které dvojice dispozic se lišily se statistickou významností, sloužil Games-Howellův post hoc test. Tyto statistické testy byly použity také pro analýzu věkových skupin ke zjištění statistické významnosti průměrných škál bolesti u různých věkových skupin. Leveneův test ukázal, že pro analýzu věkových skupin byl splněn předpoklad homogenity rozptylu (p<0,05).
VÝSLEDKY
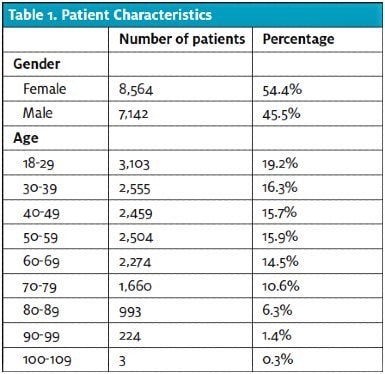
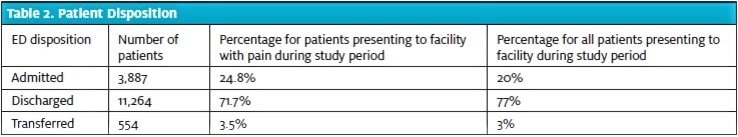
Do této studie bylo zahrnuto celkem 15 706 pacientů. Jejich věk a pohlaví se podobají celostátní populaci pacientů ED podle průzkumu National Hospital Ambulatory Medical Care Survey 2015 provedeného Centrem pro kontrolu a prevenci nemocí11 , přičemž v této studii byla populace o něco starší (tabulka 1). Míra dispozice v této populaci pacientů byla podobná jako v jiných ED v USA11 a v celkové populaci v tomto zařízení (tabulka 2).
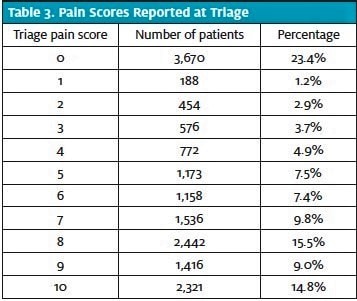
Velká část pacientů (76,6 %) uvedla určitou míru bolesti, přičemž většina z nich (64,0 % všech pacientů; 83,6 % pacientů s bolestí) uvedla skóre bolesti 5 nebo více (tabulka 3). Pro každé ze tří konečných rozhodnutí o dispozici bylo vypočteno průměrné skóre bolesti s příslušnou směrodatnou odchylkou a 95% intervalem spolehlivosti pomocí jednocestné analýzy ANOVA (obrázek 1). Jeden pacient nebyl do výpočtů zahrnut z důvodu neúplných údajů (nebyl schopen určit konečnou dispozici ED).
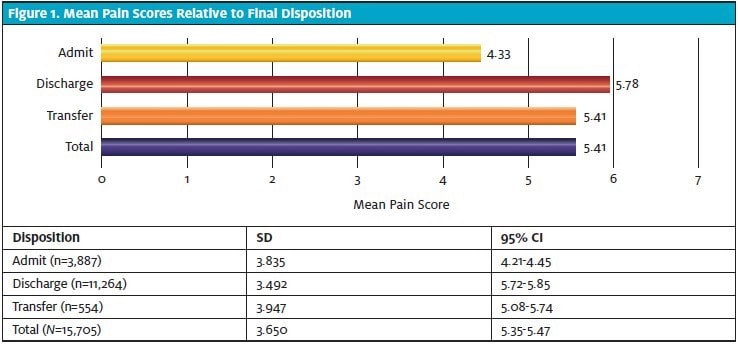
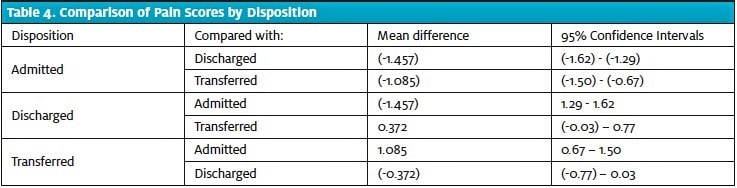
Zjistilo se, že průměrné skóre bolesti bylo nejnižší ve skupině přijatých (4,33; 95% CI 4,21-4,45) a nejvyšší ve skupině propuštěných (5,78; 95% CI 5,72-5,85). U pacientů, kteří byli přijati, bylo zjištěno statisticky významně nižší triážní skóre bolesti ve srovnání s pacienty, kteří byli propuštěni, a pacienty, kteří byli přeloženi (tabulka 4). Skóre bolesti bylo rovněž nižší u pacientů přeložených než u pacientů propuštěných, i když tento rozdíl nedosáhl statistické významnosti.
DISKUZE
Hodnocení bolesti je založeno na stupnici NRS (Numeric Rating Scale), která kvantifikuje úroveň bolesti každého pacienta na škále 0-10. Skóre bolesti u přeložených pacientů bylo nižší než u pacientů propuštěných.3 Cílem této studie bylo zjistit, zda vyšší hodnocení na stupnici bolesti předpovídá konečnou dispozici přijetí nebo přeložení, což svědčí o vyšší akutnosti.
Kyvadlo se v posledních několika desetiletích v souvislosti s přístupem k léčbě bolesti na ED divoce vychýlilo. Oligoanalgezie na ED byla poprvé naznačena jako rozšířený problém v 80. letech 20. století12 a hojně se o ní hovořilo a psalo v průběhu 90. let, v roce 2000 a na počátku roku 2010. Přibližně v té době se začala prevalence oligoanalgezie zpochybňovat.16 A s příchodem epidemie opioidů v USA v posledních 5-10 letech se důraz konverzace přesunul z nedostatečné léčby bolesti na ED na nadměrnou léčbu opioidy.17-19
Zatímco někteří ji přijali s nadšením, jiní se s důrazem na dopad předepisování analgetik na ED setkali skepticky. V roce 2018 Axeen a jeho kolegové zaznamenali 471% nárůst množství předepsaných opioidů od roku 1996 do roku 2012. Předpisy na ED však představovaly pouze 4,4 % předepsaných opioidů, což je méně než 7,4 % v roce 1996,20 což naznačuje mírný dopad předepisování na ED na epidemii.
Bolest je jedním z nejčastějších důvodů, proč se pacienti dostaví k ošetření na ED.22 Přemýšliví lékaři mohou dojít k velmi rozdílným závěrům, jak nejlépe zastavit příliv opioidové epidemie, přičemž se shodnou na tom, že poskytování analgezie, ať už pomocí opioidové, neopioidové nebo nefarmakologické terapie, je důležitým aspektem poskytování kvalitní a soucitné pohotovostní péče. Důkazy naznačují, že poskytovatelé ED stále chybují v předepisování analgetik svým pacientům trpícím bolestí; Singer et al. v roce 2008 uvedli, že mezi pacienty, kteří hlásili bolest na ED (76,6 % v naší studii), si pouze 51 % přálo analgetika. Z těch, kteří si je přáli, je dostalo 81 %, navíc 34 % pacientů si je nepřálo.14
Záměrem přidání bolesti jako pátého vitálního znaku je zdůraznit důležitost jejího rozpoznání a léčby. Existuje však také možnost nezamýšlených negativních důsledků. Zařazení ukazatele, který prokazatelně neodráží závažnost onemocnění, mezi skupinu ukazatelů, které závažnost onemocnění odrážely, by mohlo vést k přílišnému zdůrazňování naléhavosti řešení bolesti oproti řešení kritického a naléhavého ukazatele, jako je hypotenze. Naopak by to mohlo vést k negativnímu vlivu na vnímání naléhavosti jiných abnormalit životních funkcí, pokud by byly házeny do jednoho pytle s hodnocením bolesti.
Příkladů tohoto jevu v medicíně je mnoho, od definování sepse na základě nespecifických kritérií syndromu systémové zánětlivé odpovědi (SIRS)21 , která vedla některé lékaře ke snížení důležitosti „sepse“ kvůli množství pacientů, kteří nejsou nemocní, zachycených příliš širokou sítí kritérií SIRS, až po složené koncové body ve studiích, které zahrnují výsledky od úmrtí až po bezvýznamné. Tradiční poučka „vitální známky jsou životně důležité“ se může ukázat jako nespolehlivá, pokud některá z vitálních známek nekoreluje se závažností onemocnění nebo s výsledky pacienta. Kromě toho odkazování na bolest jako na vitální příznak naznačuje potřebu rychlého zásahu, což by mohlo být vnímáno jako potřeba opioidních analgetik. Vzhledem k výše uvedeným Singerovým údajům, probíhající opioidové krizi a profilu vedlejších účinků opioidů je pravděpodobné, že přílišná agresivita založená na zdůrazňování bolesti jako vitálního znaku způsobí přinejmenším určitou míru škody, možná větší než zamýšlený přínos.
Normalita vitálních znaků (teplota, srdeční frekvence, dechová frekvence a krevní tlak) koreluje se čtyřnásobným zvýšením pravděpodobnosti přijetí.7 Výsledky této studie nepřinesly stejné výsledky pro skóre bolesti a naše rešerše literatury nenalezla žádné důkazy, které by naznačovaly korelaci se závažností onemocnění nebo výsledky. V této studii měli pacienti, kteří byli propuštěni, nejvyšší průměrné skóre bolesti, zatímco pacienti, kteří byli přijati, měli skóre nejnižší. Vyšší skóre bolesti tedy neznamenalo vyšší pravděpodobnost přijetí nebo převozu. Naopak, vyšší skóre bolesti bylo spojeno s vyšší pravděpodobností propuštění a, což je kontraintuitivní, s nižší závažností onemocnění.
4.1 Omezení
Tato studie má několik omezení. Přestože je kladen důraz na pokusy o objektivní měření bolesti, je dobře známo, že bolest je subjektivní prožitek a dva pacienti s identickým onemocněním budou pravděpodobně hodnotit svou bolest odlišně. V našem retrospektivním sběru dat jsme nekvantifikovali/zohledňovali osoby s více návštěvami nebo s psychiatrickými obtížemi. Rovněž jsme nezohledňovali ty, kteří se před příjezdem léčili sami nebo dostávali analgetika per EMS, nebo ty, kteří byli na chronické analgetické terapii doma. Kromě toho byla data analyzována pomocí jednocestné ANOVA, která je nejspolehlivější, pokud data odpovídají standardnímu normálnímu rozdělení; data o bolesti se však blížila, ale nebyla dokonale normálně rozdělena.
Přestože se naše studie zaměřila při hodnocení závažnosti onemocnění na míru přijetí, existuje více dalších výsledků, které by mohly být použity jako markery závažnosti onemocnění.
Nevzali jsme také v úvahu rozdíly ve skóre bolesti mezi pacienty s podobnými prezentacemi. Například pacienti se zlomeninami mohou hodnotit svou bolest lépe než pacienti s bolestí na hrudi, což by u nich nutně neznamenalo vyšší pravděpodobnost přijetí nebo špatného výsledku. Je však možné, že intenzita bolesti u pacientů, kteří mají konkrétně bolest na hrudi nebo konkrétně zlomeniny, může odrážet závažnost onemocnění. Kromě toho by pacienti s určitými vysoce rizikovými obtížemi, jako je změněný duševní stav, byli s větší pravděpodobností přijati nebo přeloženi a také by byli s větší pravděpodobností vyloučeni než propuštění pacienti z důvodu nemožnosti zaznamenat jejich skóre bolesti.
Tato studie byla navíc provedena v jediném zařízení ve venkovské komunitě s jednou z nejvyšších měr zneužívání opioidů v USA, kam dochází omezený počet pacientů s úrazem a neúměrně velký počet pacientů, kteří nejsou pojištěni. Je také možné, že starší lidé, kteří se v naší populaci vyskytovali v o něco vyšším počtu, než je celostátní průměr, mohou mít vyšší frekvenci přijetí kvůli více komorbiditám, ale mohou uvádět nižší míru bolesti kvůli kulturním a generačním normám. Stejně tak komunita, ve které byla studie provedena, je disproporčně bělošská. Tyto faktory mohou omezovat vnější platnost našich zjištění. Nemohli jsme zohlednit variabilitu léčby mezi poskytovateli a možný následný vliv na dispozice. Také jsme nezohlednili pacienty, kteří se mohli „odrazit“ při této návštěvě nebo později s vyšší ostrostí.
ZÁVĚR
V této studii se nezdá, že by bolest udávaná samotnými pacienty, na rozdíl od tradičních životních funkcí, předpovídala závažnější onemocnění nebo že by předpovídala dispozice na pohotovosti.
- Životní funkce, antropometrické údaje a bolest. In: Bolestivost a bolestivost: LeBlond RF, Brown DD, Suneja M, Szot JF, eds. DeGowin’s Diagnostic Examination. 10. New York, NY: McGraw-Hill; 2014.
- Campbell J. APS 1995 Presidential Address. Fórum o bolesti. 1996;5:85-88.
- Pain: The Fifth Vital Sign. Ministerstvo pro záležitosti veteránů. Říjen 2000. Dostupné na: http://www.va.gov/PAINMANAGEMENT/docs/Pain_As_the_5th_Vital_Sign_Toolkit.pdf. Dostupné 7. března 2020.
- The Joint Commission. Objasnění standardu pro léčbu bolesti. perspektivy společné komise. 2014;34:11.
- The American Pain Society 2006. Pain: Current Understanding of Assessment, Management, and Treatments [Bolest: současné chápání hodnocení, léčby a managementu]. Dostupné na: http://americanpainsociety.org/uploads/education/npc.pdf.
- Decosterd I, Hugli O, Tamches E, et al. Oligoanalgesia in the emergency department: short-term beneficial effects of an educational program on acute pain. Ann Emerg Med. 2007;50:462-471.
- Mehmood A, He S, Zafar W, et al. How vital are the vital signs? Multicentrická observační studie z pohotovostních oddělení Pákistánu. BMC Emerg Med. 2015;15(Suppl2):S10.
- Fieselmann J, Hendryx M, Helms C, et al. Respiratory rate predicts cardiopulmonary arrest for internal medicine inpatients. J Gen Intern Med. 1993;8:354-360.
- Goldhill D, McNarry A, Mandersloot G, et al. A physiologically-based early warning score for ward patients: the association between score and outcome. Anaesthesia. 2005;60:547-553.
- Barfod C, Lauritzen M, Danker J, et al. Abnormal vital signs are strong predictors for intensive care unit admission and in-hospital mortality in adults triaged in the emergency department – a prospective cohort study. Scand J Trauma Resusc Emerg Med. 2012;20:28.
- Rui P, Kang K. National Hospital Ambulatory Medical Care Survey (Národní průzkum ambulantní lékařské péče v nemocnicích): 2015 Emergency Department Summary Tables. Dostupné na: https://www.cdc.gov/nchs/data/nhamcs/web_tables/2015_ed_web_tables.pdf. Přístup 7. března 2020.
- Wilson JE, Pendleton JM. Oligoanalgezie na oddělení urgentního příjmu. Am J Emerg Med. 1989;7:620-623.
- Knox HT. Jsou pacienti na oddělení urgentního příjmu adekvátně léčeni pro bolest? Medscape. January 23, 2009. Dostupné na internetu: https://www.medscape.com/viewarticle/586872. Přístup 7. března 2020.
- Singer AJ, Garra G, Choban JK, et al. Triage pain scores and the desire for and use of analgesics. Ann Emerg Med. 2008;52:689-695.
- Albrecht E, Taffe P, Yersin B, et al. Undertreatment of acute pain (oligoanalgesia) and medical practice variation in prehospital analgesia of adult trauma patients: a 10 yr retrospective study. Br J Anaesth. 2013;110:96-106.
- Green SM. there is oligo-evidence for oligoanalgesia. Ann Emerg Med. 2012;60:212-214.
- Bukata R. Opiate misuse vs. oligoanalgesia. Médium. Dostupné na: https://medium.com/@emabstracts/opiate-misuse-vs-oligoanalgesia-30ed47936ba2. Přístup 7. března 2020.
- Baruch J, Springs S. Opioids and pain in the emergency department: a narrative crisis. Medl Humanit. 2018;44:213-216.
- Perrone J, Nelson LS, Yealy DM. Moudrá volba analgetik: co víme (a ještě musíme vědět) o dlouhodobých důsledcích užívání opioidů. Ann Emerg Med. 2015;65:500-502.
- Axeen S, Seabury SA, Menchine M. Emergency department contribution to the prescription opioid epidemic. Ann Emerg Med. 2018;71:659-667.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016;315:801-810.
- Centrum pro kontrolu a prevenci nemocí. National Hospital Ambulatory Medical Care Survey: 2017 Emergency Department Summary Tables. Dostupné na: https://www.cdc.gov/nchs/data/nhamcs/web_tables/2017_ed_web_tables-508.pdf. Přístup 7. března 2020.
Mark Pruitt, DO a Ya Wen, DO jsou absolventy rezidenčního programu Adena Health System. Michael Pallaci, DO, je ředitelem programu a kmenovým členem rezidenčního oddělení urgentní medicíny, ARMC, v Adena Health System. Godwin Dogbey, PhD, je biostatistik CORE, CORE Research Office, Ohio University Heritage College of Osteopathic Medicine. Autoři nemají žádné relevantní finanční vztahy s jakýmikoli komerčními zájmy.
(Vyšší skóre bolesti uváděné pacientem při třídění nepředpovídá vyšší míru přijetí nebo přeložení)