La chirurgia per rimuovere il tessuto cicatriziale e rilasciare le contratture può ridurre il dolore e migliorare la funzione per le spalle rigide che non hanno risposto alla riabilitazione o alla terapia fisica
Ultimo aggiornamento: Wednesday, January 26, 2005
Introduzione
Questa è l’informazione che potrebbe essere condivisa con i pazienti che considerano un rilascio chirurgico per la rigidità della spalla. Prima che possano essere applicate ad una specifica situazione clinica, tuttavia, devono essere adattate al paziente, al problema e al chirurgo.
Programma di esercizi a casa
La maggior parte dei pazienti con spalle rigide possono migliorare il loro comfort e la loro funzione con un programma di esercizi a casa. Il vostro medico può considerare un rilascio chirurgico aperto per le poche spalle rigide che non migliorano con uno sforzo persistente negli esercizi.
Scopo
Lo scopo del rilascio chirurgico è di tagliare le aderenze, il tessuto cicatriziale e altre strutture che possono interferire con il movimento della vostra spalla.
Alternative alla chirurgia
Questa procedura è puramente elettiva. Le alternative sono continuare con gli esercizi o accettare l’attuale gamma di movimento.
Rischi
Il rilascio aperto è un’operazione chirurgica; come tale comporta alcuni rischi. Questi includono il rischio di anestesia, infezione, lesione dei nervi, lesione dei vasi sanguigni, eccessiva lassità e instabilità della spalla, rigidità persistente o aumentata della spalla, frattura, aumento del dolore, o la necessità di ripetere l’intervento.
Dopo l’intervento
Dopo l’intervento, è essenziale che lei riprenda gli esercizi per la spalla rigida in modo che le aderenze non abbiano l’opportunità di riformarsi.
Mentre un chirurgo esperto può sciogliere la spalla durante l’intervento, lei è l’unica persona che può mantenere il movimento durante il periodo di guarigione. Questi esercizi dovranno essere continuati fino a un anno dopo l’intervento. Se ha dei dubbi sulla sua capacità di svolgere questo importante aspetto del suo trattamento, ne discuta con il suo medico prima di intraprendere l’intervento chirurgico.
È probabile che lei rimanga in ospedale fino a quando il suo programma di esercizi sarà ben avviato. Al momento della dimissione il suo medico la incoraggerà ad essere fisicamente attivo e ad evitare i narcotici e i farmaci per dormire. Lei non sarà in grado di guidare per almeno due settimane dopo questa procedura, quindi dovrebbe prendere disposizioni appropriate per spostarsi durante questo periodo.
Chi dovrebbe considerare la chirurgia
Il rilascio chirurgico aperto è considerato per pazienti informati e consenzienti se la manipolazione non è indicata o ha successo nel ristabilire il movimento in una spalla rigida. Il ruolo del paziente nel processo di recupero è enfatizzato.
Approcci chirurgici
Il tipo di rigidità detta l’approccio chirurgico alla spalla rigida refrattaria.
Approccio normale
Di solito ci avviciniamo a una spalla rigida post-chirurgica attraverso un’incisione che fornisce accesso al sito chirurgico precedente. Questo perché le aderenze più dense e la cicatrice sono di solito situate sotto l’incisione chirurgica. La spalla congelata idiopatica viene raggiunta attraverso un approccio deltopettorale, che permette l’accesso all’intervallo dei rotatori, all’interfaccia di movimento, al sottoscapolare e alla capsula articolare gleno-omerale. Il rilascio chirurgico è analogo in molti modi al rilascio della sottoscapolare e della capsula eseguito durante un’artroplastica gleno-omerale.
Procediamo in modo sequenziale attraverso una serie di fasi distinte di rilascio della spalla, rivalutando il range di movimento dopo ogni fase. Continuiamo attraverso queste fasi fino ad ottenere il movimento desiderato.
Fase uno
Ristabilire l’interfaccia di movimento omeroscapolare: I nostri studi di risonanza magnetica in vivo hanno dimostrato che normalmente c’è una sostanziale escursione nell’interfaccia di movimento omeroscapolare. Nelle spalle rigide post-chirurgiche e post-traumatiche, le aderenze o “saldature a punti” sono comuni tra il deltoide, l’acromion, il legamento coracoacromiale, il coracoide e i muscoli coracoidei da un lato e la cuffia dei rotatori e l’omero dall’altro. Queste saldature a punti possono virtualmente eliminare il movimento all’interfaccia. Quindi, ogni area dell’interfaccia deve essere liscia e priva di aderenze perché la spalla raggiunga il suo range normale. A volte l’interfaccia di movimento può essere oscurata e difficile da identificare.
Nella “spalla totalmente bloccata” iniziamo sotto l’acromion, sapendo che è parte dell’aspetto esterno dell’interfaccia di movimento. Sezionando sotto l’acromion e il legamento coracoacromiale con un coltello, possiamo liberare il tessuto della cuffia subjacente. Ruotando l’omero internamente ed esternamente durante questa fase della dissezione, continuiamo la dissezione sotto l’arco coracoacromiale fino al coracoide. Poi la dissezione netta procede sotto i muscoli coracoidei e coracoidei, liberando il muscolo subscapolare adiacente.
Le aderenze tra i muscoli coracoidei e il subscapolare causano una grande limitazione della rotazione esterna a causa dell’ampiezza del movimento interfacciale qui. Bisogna ricordare che il plesso brachiale, specialmente i nervi muscolocutanei e ascellari, sono vicini e vulnerabili. Così rimaniamo lateralmente ai muscoli coracoidei (il “lato sicuro”) sezionando sulla superficie della sottoscapolare mentre è ruotata esternamente, piuttosto che tuffarsi medialmente ai muscoli coracoidei (il “suicidio”).
In modo simile, la dissezione netta continua lateralmente dall’acromion per ristabilire l’interfaccia di movimento tra il deltoide e la cuffia dei rotatori. Di nuovo, il rifornimento nervoso, in questo caso i rami del nervo ascellare, si trovano nell’interfaccia di movimento. Li evitiamo mantenendo la nostra dissezione netta sull’aspetto superficiale della cuffia dei rotatori e dell’omero prossimale. Se la dissezione entra nel muscolo deltoide, il suo apporto nervoso, il nervo ascellare, è a rischio.
Fase due
Apertura dell’intervallo dei rotatori: Come la nostra ricerca sui cadaveri ha dimostrato, la tenuta dell’intervallo dei rotatori può limitare sostanzialmente la gamma di movimento gleno-omerale. Rilasciamo l’intervallo dei rotatori sezionando bruscamente i tendini del sottoscapolare e del sopraspinato liberi dai loro ormeggi alla base del coracoide. Verifichiamo la completezza di questo rilascio facendo passare un elevatore smussato tra i tendini su entrambi i lati del processo coracoideo.
Terza fase
Ristabilire la lunghezza e l’escursione del sottoscapolare: La sottoscapolare e la capsula anteriore possono essere contratte e sfregiate, in particolare dopo precedenti lesioni o interventi chirurgici alla spalla anteriore. Eseguiamo un allungamento a “Z” sul piano coronale del tendine sottoscapolare e della capsula utilizzando un taglio a gradino. Tagliamo l’aspetto superficiale laterale del tendine alla tuberosità inferiore vicino al capo lungo del bicipite. Poi dividiamo il tendine medialmente nel piano coronale. Infine, completiamo l’aspetto mediale del taglio, sezionando il tendine rimanente e la capsula adiacente al labbro glenoideo. Alla conclusione della procedura suturiamo l’estremità laterale del lembo superficiale all’estremità mediale del lembo profondo.
Ogni centimetro di allungamento del sottoscapolare ottenuto con il taglio a gradino aumenta la rotazione esterna di circa 20 gradi. Prima della chiusura, eseguiamo un rilascio a “360 gradi” del tendine sottoscapolare dai muscoli coracoidei anteriormente, il nervo ascellare sotto, la capsula e il collo scapolare posteriormente e il coracoide sopra. Questo rilascio dovrebbe ristabilire il normale “rimbalzo” e l’escursione della sottoscapolare.
Fase quattro
Rilascio della capsula: La tensione capsulare è la componente principale di una spalla congelata idiopatica, ma può anche essere una componente importante delle spalle rigide post-traumatiche e post-chirurgiche. Nel rilascio chirurgico, sezioniamo il tessuto capsulare teso appena laterale al labbro glenoideo. La capsula può essere rilasciata selettivamente o circonferenzialmente a seconda del modello di rigidità. Un rilascio capsulare circonferenziale può essere iniziato anterosuperiore, poi portato lungo la glenoide anteriore. Rilasciamo bruscamente la capsula inferiore mentre un dito protegge il nervo ascellare. Con questo rilascio esponiamo l’origine del tricipite dal tubercolo infraglenoideo. Inseriamo un divaricatore della testa omerale nell’articolazione e lo torciamo leggermente per mettere in tensione la capsula inferiore posteriore in modo da poterla sezionare in sicurezza. Ruotando il divaricatore un po’ di più con ogni pezzo di rilascio capsulare posteriore, possiamo rilasciare in modo sicuro la capsula posteriore fino all’origine del tendine del bicipite al tubercolo sopraglenoideo. Il tendine subscapolare allungato viene poi suturato alla capsula attaccata alla tuberosità inferiore.
Figura 1 –
Nevo ascellare
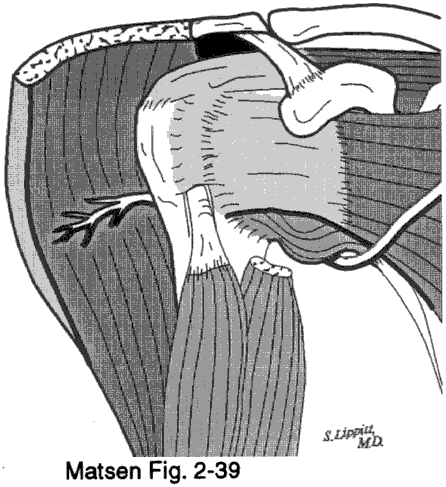
Figura 2 –
Allungamento del sottoscapolare
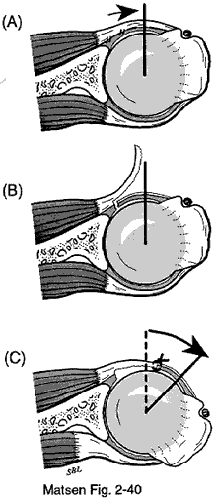
Figura 3 –
Rilascio “360 gradi”
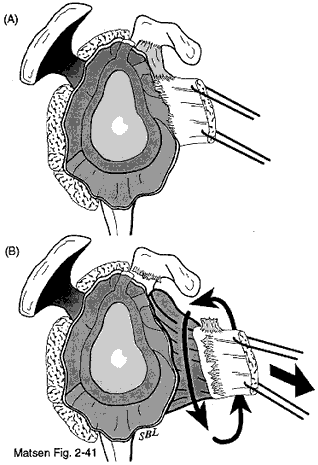
Figura 4 –
Rilascio della capsula inferiore
rapidamente mentre un dito
protegge il nervo ascellare
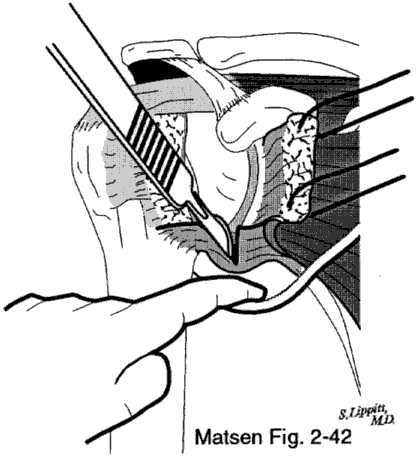
Figura 5 –
Rilascio della capsula posteriore
fino all’origine del tendine del bicipite
al tubercolo sopraglenoideo

Rilascio adeguato
Le caratteristiche di un rilascio adeguato sono:
- traslazione della testa omerale al test del cassetto posteriore di almeno 1.5 centimetri,
- un test dello “spaventapasseri” che dimostra quasi 90 gradi di rotazione interna del braccio elevato di 90 gradi nel piano toracico a zero gradi,
- almeno 45 gradi di rotazione esterna con il braccio di lato, e
- l’elevazione totale del braccio ad almeno 140 gradi.
Dopo l’intervento
Movimento passivo continuo ed esercizio
Appena la procedura è completata, mettiamo il braccio in movimento passivo continuo. Il movimento precoce raggiunge diversi obiettivi. Previene la formazione di aderenze o cicatrici durante il periodo critico di guarigione iniziale. Dimostra inoltre al paziente che la spalla può e deve essere mossa immediatamente. Infine, il movimento precoce sembra aumentare il comfort, la velocità e la completezza del recupero del movimento. L’uso del movimento passivo continuo dopo l’intervento è notevolmente facilitato da un blocco del plesso brachiale per la procedura chirurgica. Questo tipo di anestesia può dare da 12 a 18 ore di anestesia post-operatoria, permettendo al paziente sveglio l’opportunità di osservare l’aumento del movimento ottenuto dalla procedura senza sperimentare i primi dolori post-operatori.
Il primo giorno dopo l’intervento, il paziente riprende gli esercizi della spalla rigida. Ogni giorno che il paziente è in ospedale, tracciamo la gamma di elevazione (estensione della testa) e rotazione su grafici affissi nella stanza d’ospedale del paziente. Queste tabelle (vedi figure) forniscono un rinforzo positivo per i progressi del paziente.
In teoria, prima della dimissione il paziente può dimostrare un movimento assistito confortevole a 140 gradi di elevazione, 40 gradi di rotazione esterna, rotazione interna fino a raggiungere T12 con il pollice, e adduzione trasversale del corpo paragonabile al lato normale. Le tabelle a muro riflettono questi obiettivi di dimissione. Con questo programma, il paziente diventa il centro del team di trattamento ed è motivato a continuare gli esercizi dopo la dimissione.
I dati di follow-up a due anni per dodici pazienti che hanno subito un rilascio chirurgico aperto per spalle congelate refrattarie sono incoraggianti (vedi figura).
Figura 6 –
Macchina a movimento passivo continuo

Figura 7 –
Cartella di avanzamento del campione vuoto

Figura 8 –
Cartella di avanzamento del campione
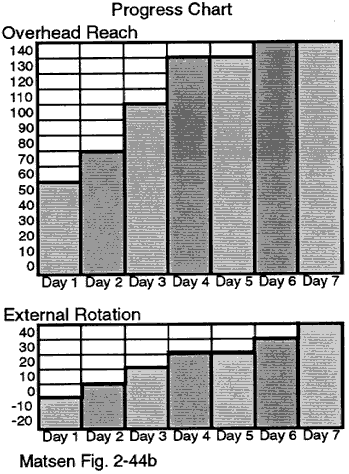
Figura 9 –
Dati di controllo a due anni
