


![]()
Egy kis fontos háttér
A nő petefészek tartalékára a petesejtek mennyisége és minősége egyaránt vonatkozik, és a csökkent petefészek tartalék azt jelenti, hogy valamelyik vagy mindkét tényező csökken.
Meglepő módon a nőknek akkor van a legtöbb petesejtjük (oocitájuk), amikor a legkevésbé tudják használni őket, a 20 hetes magzatként való megszületés előtt. A születés után ez a petesejtkészlet egyre csökken, míg a menopauza idejére már csak nagyon kevés marad. A rendelkezésre álló petesejtek mennyiségére vonatkozó petefészek tartalék vizsgálat biokémiai és ultrahangvizsgálatokból áll, amelyek pillanatfelvételt adnak arról, hogy egy nő hol helyezkedik el ezen a kontinuumon. A reproduktív potenciál pontos felmérése kritikus fontosságú a terhesség tervezésekor, akár fejlett reprodukciós technológiákat (ART) alkalmazunk, akár nem. Ha ART-vel folytatjuk, a petefészek tartalék vizsgálat diktálja a stimulációs protokollokat, hogy elkerüljük a nem kívánt kimeneteleket, mint például a ciklus elmaradását vagy a petefészek túlstimulációt. Ebben a cikkben megvizsgáljuk a rendelkezésre álló teszteket, azok alkalmazhatóságát és buktatóit, valamint azt, hogyan lehet a legjobban megbeszélni az eredményt a páciensekkel.
A petesejtek minőségét illetően, a nő petesejtkészletét jelentő petesejtek milliói évekig szunnyadnak, megállva a meiózisban (a nemi sejtek sejtosztódása). A következő alkalom, amikor ezek a petesejtek újra aktiválódnak és a meiózis újraindul, a domináns tüszőn belüli szelekció után, az ovuláció idején a luteinizáló hormon (LH) hullámával történik. Tehát, amikor a petesejtek várhatóan újraindítják a sejtosztódást, a sejtosztódás közepén 13 évtől akár több mint 40 évig is szünetelhetett. A sejtosztódás olyan folyamat, amely jelentős mennyiségű energiát igényel. Ahogy a petesejtek öregednek, úgy öregszik a hatékony sejtosztódáshoz nélkülözhetetlen sejtgépezet is. Ennek megfelelően az öregedő petesejtek nem reagálnak olyan jól, mint a fiatalabb petesejtek, miután az eredeti készletből toborozták őket. Ezek az idősebb petesejtek kevésbé hatékonyan tudják helyesen befejezni a meiotikus sejtosztódást, és így fokozottan ki vannak téve az aneuploidia (az embrióban lévő kromoszómák rendellenes száma, ami gyakran halálos kimenetelű) kockázatának. Gyakran ez az oka a termékenység exponenciális csökkenésének és a vetélések arányának növekedésének azoknál a nőknél, akik későbbi reproduktív éveikben próbálnak teherbe esni. A petesejt azon képességének csökkenése, hogy hibátlanul fejezze be a meiózist, a petesejt “minőségét” tükrözi, és a nők életkorán kívül nincs mód a petesejt meiotikus hiba esélyének értékelésére.
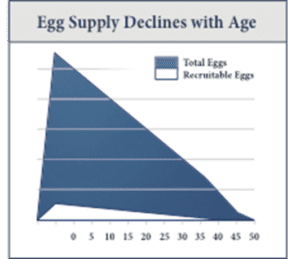
A mennyiséget illetően a tüszőürítés mértéke jelentősen változik a nők között. A kronológiai életkor fontos tényező a meddőségi betegek tanácsadásakor, de fontos megjegyezni, hogy két azonos korú nőnek nagyon eltérő lehet a petefészek tartalék szintje. Bár egyes életmódbeli döntések, mint például a dohányzás, a műtéti trauma vagy a sugárkezelés/kémoterápia károsíthatja a petesejteket, a testmozgás és az egészséges táplálkozás fontos, de nem feltétlenül védő hatású. Az a tény, hogy egy fitt, aktív nőnek a 40-es éveiben még mindig csökkent petefészek tartalékkal rendelkezhet, a petefészek öregedésének elkerülhetetlen valóságát mutatja.
A csökkent petefészek tartalék (DOR) kifejezés azt jelzi, hogy a petesejtkészlet csökkenése elérte azt a szintet, amely a termékenységet károsítja. A DOR még a rendszeres menstruációs ciklusú nőknél is előfordul. Azoknak, akiknél DOR-t diagnosztizálnak, azt lehet tanácsolni, hogy alacsonyabb lesz a válaszuk a stimuláló gyógyszerekre, magasabb a lemondási arányuk, és kisebb az esélyük a terhességre egy IVF-ciklust követően, mint egy korban megegyező nőnek, akinek a petefészek tartalék vizsgálata normális.
Noha hasznos lenne, ha a petefészek tartalék vizsgálata a megmaradt (és az adott beteg számára elérhető) petesejtek minőségét és mennyiségét is tükrözné, a vizsgálatok eredménye és a rendelkezésre álló petesejtek mennyisége között erősebb összefüggés van, nem pedig azok minősége vagy kompetenciája között. A meglévő tesztek prediktív értékével kapcsolatos kutatásokat többnyire magas kockázatú populációban végezték, azaz a meddőségi központokba jelentkezők körében, és óvatosan kell eljárni, amikor ezeket az eredményeket egy alacsony kockázatú csoportra, például olyan nőkre extrapolálják, akiknél nem diagnosztizálták a szubtermékenységet. Az eredmények alkalmazhatósága tehát leginkább az ART-ciklusok során várható kimeneteleket, például a stimuláló gyógyszerekre adott választ, a ciklus esetleges törlését és a kezelési ciklus utáni terhesség esélyét illetően kell, hogy iránymutatást adjon a klinikusoknak. Kevésbé megbízhatóak, ha a természetes terhesség valószínűségének vagy a menopauza bekövetkezésének előrejelzésére használják őket. Emellett egyetlen teszt sem jósolja meg a reprodukciós potenciált, és az eredmények értelmezésekor mindig figyelembe kell venni a páciens kórtörténetét és klinikai képét.
Petefészek tartalék vizsgálat
A petefészek tartalék vizsgálatának “arany standardjaként” történelmileg a tüszőstimuláló hormon (FSH) szintjét használták a ciklus 2-4. napján. Az FSH-t az agyalapi mirigy termeli, és fontos hormon, amely a tüszőnövekedéshez szükséges, különösen a kis tüszők esetében. Ahogy a tüsző növekszik, ösztradiolt (E2) és inhibin B-t termel, és ezeknek a hormonoknak a növekedése csökkenti az FSH felszabadulását az agyalapi mirigyből. Így az E2 és az inhibin B megfelelő korai tüszőszintje normális szinten tartja az FSH-t. Az E2 és az FSH szintje fordítottan arányos, így az alacsonyabb E2-szint azt jelezné az agyalapi mirigynek, hogy növelje az FSH termelését. Ennek eredményeképpen fontos, hogy az FSH meghatározásakor E2-szintet is vegyünk, hogy megbizonyosodjunk arról, hogy az E2 nem emelkedett (>60-80 pg/ml), ami tévesen csökkentené az FSH szintjét. Ahogy a nők öregszenek, az általuk termelt tüszők mennyisége és minősége csökken. A rossz minőségű tüsző (vagy a tüszők számának csökkenése) azt eredményezi, hogy az E2/inhibin B szintje nem elég magas ahhoz, hogy negatív visszajelzést adjon az agyalapi mirigynek az FSH termelésének csökkentésére, így az túlszekretálódik. Következésképpen az emelkedett FSH-szint a 2-4. napon a csökkent petefészek tartalékot jelezheti. Az Egészségügyi Világszervezet (WHO) 2. nemzetközi szabványa szerint a >10 mIU/ml FSH-szintet a csökkent petefészek tartalék jelének tekintik. Az FSH önmagában azonban úgy tűnik, hogy a petefészek válasz korlátozott mérőszáma. Speticitása és érzékenysége változó az irodalomban, és rossz előrejelzője a terhességnek és az élve születésnek, különösen fiatal (<35 y/o) betegek esetében. Ennek eredményeképpen a legtöbb klinikus nem támaszkodik kizárólag erre a szintre a páciensek tanácsadásakor.
A petefészek tartalék dinamikus mérőeszköze, amelyet a múltban használtak, de ma már nem széles körben alkalmazzák, a klomifen-citrát kihívás teszt (CCCT). Az e vizsgálatnak alávetett nőknél a menstruációs ciklusuk 2-4. napján E2- és FSH-szintet vesznek. Ezután az 5-9. napon 100 mg klomifen-citrátot vesznek be szájon át, és a 10. napon FSH-szintet mérnek. Ezt a petefészkek “stressztesztjének” nevezik, mivel megmutatja, hogyan reagálnak a petefészkek a stimulációra, és feltárja a finomabb DOR-t, amelyet egy statikus teszt/egyetlen szint alkalmazása elrejthet. Ez a teszt tulajdonképpen a tüsző inhibin B válaszának biotesztje. A klomifen-citrát blokkolja az ösztrogén negatív visszacsatolását az agyalapi mirigy és a hipotalamusz felé, azonban a tüszők által termelt inhibin B-t a klomifen-citrát nem blokkolja, és azt az agy továbbra is felismeri. Normális CCCT-vizsgálat esetén, elegendő inhibin B-válasz mellett az FSH-nak a 10. napi vérvizsgálattal még mindig a 3. napon elvárt normális szintre kell szupprimálódnia. Az utóbbi időben azonban egyre inkább más módszereket alkalmaznak ezzel a vizsgálattal szemben, mivel egyesek úgy érzik, hogy csak minimális vagy mérsékelt előnye van a csak FSH-szintek vizsgálatával szemben (ha van egyáltalán), és nem feltétlenül költséghatékony. Ennek eredményeképpen egyes központok úgy döntenek, hogy ezt a tesztet olyan betegeknél alkalmazzák, akiknél gyanítják, hogy gyenge a válasz a stimulációra (pl. 35 éves kor felett), míg mások egyáltalán nem alkalmazzák ezt a tesztet.
Az antimüller-hormon (AMH) kezd a petefészek tartalék mennyiségi komponensének preferált mérőeszközévé válni. Az AMH egy olyan hormon, amelyet a petefészekben a korai, kis (legfeljebb 4 mm-es) tüszőket körülvevő granulosa sejtek választanak ki. A normális szintek labor-specifikusak, de sokan >1,0 ng/ml-t használnak határértékként. Az AMH expressziója nem gonadotrop függő, így a menstruációs ciklus során bármikor le lehet venni. A szintek 25 éves korban tetőzik, és az életkor előrehaladtával csökkennek (az FSH ellenkezője), a <1,0 mg/ml szint csökkent petefészek tartalékot jelez, és nagyon alacsony szintek a menopauza előtt kb. 5 évvel láthatók. Az emelkedett AMH-szintnek klinikai haszna is van, mivel robusztus petefészek-válaszra utal, és kimutatták, hogy korrelál az ovárium túlstimulációs szindróma (OHSS) fokozott kockázatával. Az AMH hasznos lehet a gonadotropin-stimulációra adott válasz és esetleg a terhességi arány előrejelzésében. Az adatok vegyesek az AMH-szintek és az élveszületés előrejelző értékét illetően, bár van némi bizonyíték arra, hogy e tekintetben jobb lehet, mint az FSH-szintek. Egy prospektív, randomizált vizsgálatban a meddőségi előzményekkel nem rendelkező nők esetében is azt találták, hogy az alacsony AMH-szintek nem jelzik előre a termékenység csökkenését a normális szintekkel rendelkezőkhöz képest. Az AMH hasznos lehet a termékenységmegőrzési stratégiák szükségességének felmérésében is. Az AMH-ra mint a természetes termékenység megbízható előrejelzőjére vonatkozó adatok azonban vegyesek, ennek tisztázásához nagyobb vizsgálatokra van szükség.
Amint fentebb említettük, a dominánssá váló és ovuláló tüszők csak a “jéghegy csúcsát” jelentik, és a normális emberi öregedés során megfigyelhető hatalmas lemorzsolódási arányt mutatják. A születéskor jelenlévő petesejteknek mindössze 0,1%-a jut el az ovulációig. Minden hónapban a tüszők egy kis részét (amelyek petesejteket tartalmaznak) kivonják a nő petesejtkészletéből, abban a reményben, hogy kiválasztják őket, hogy domináns tüszővé váljanak. A 28 napos ciklus 5-7. napja körül az a tüsző válik dominánssá, amelyik a legtöbb FSH-receptorral rendelkezik, a többi tüszőt pedig a szervezet visszaszívja. Az antrális tüszők számának ultrahangos mérése a 2-4. napon, majd a domináns tüsző kialakulása előtt, az úgynevezett antrális tüszőszám (AFC) a petefészek tartalékának hasznos mérőszáma, mivel felismerhető, hogy minél kisebb a teljes petesejtkínálat, annál kevesebb a beszervezhető tüszők száma. Ezek azok a tüszők, amelyek hozzájárulnak az AMH-szinthez, így nem meglepő, hogy az AFC magasan korrelál az AMH-szinttel. Ezt a szakirodalom is alátámasztja, mivel az alacsonyabb AFC-vel rendelkező nőknél nagyobb a valószínűsége annak, hogy az IVF-ciklusokban a gyenge válasz miatt törlésre kerül sor. A szakirodalom vegyes az AFC alsó határértékeit illetően, abban azonban egyetértés van, hogy a <3-6-os BAFC-nél alacsonyabb érték aggasztó.
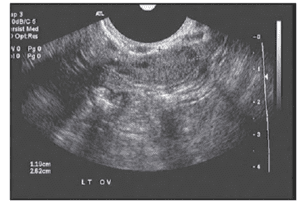
Szegény AFC
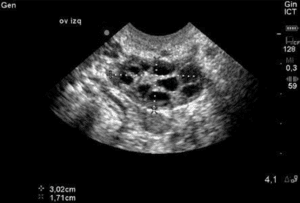
Normális/jó AFC
Az AMH és az AFC, bár az elmúlt évtizedig nem volt jól megalapozott, úgy tűnik, hogy a legjobb megközelítésként tűnik fel a nemzőképesség vizsgálatában, mivel ezek a legpontosabbak az IVF-re adott rossz válasz előrejelzésében (jobban, mint az FSH). A túlreagálás előrejelzésében is jobbak, és bármelyik emelkedett szintjének figyelmeztetnie kell a klinikust az OHSS lehetőségére. Bár az AMH az élveszületés előrejelzésében jobbnak tűnik az FSH-nál, az adatok ellentmondásosak a vetélési arány előrejelzésére való képességét illetően.
A DOR kezelése
Nagyon kevés kezelési lehetőség áll rendelkezésre, ha egy nőnél csökkent petefészek tartalékot diagnosztizáltak. Az egyik ésszerű és megfizethető stratégia az, ha azt tanácsoljuk a páciensnek, hogy kezdjen el olyan táplálékkiegészítőket szedni, mint a DHEA (dehidroepiandroszteron) és a Q10 koenzim. A DHEA az androgéneknek nevezett szteroid hormonok egy csoportjába tartozik, amelyek az emberekben a 20-as éveik közepén érik el a csúcsszintet. A koenzim Q10 (CoQ10) egy antioxidáns, amelyet a szervezet természetes módon termel, hogy felhasználja a növekedéshez és karbantartáshoz, és kulcsszerepet játszik a mitokondriumok működésében. Újabb adatok szerint a DHEA javítja a petefészek működését, növeli a terhesség esélyét, és az aneuploidia csökkentésével csökkenti a vetélések arányát. Hasonlóképpen vannak olyan adatok is, amelyek szerint a Q10 koenzim nemcsak a petefészek tüszőállományának megőrzésében segíthet, hanem elősegíti a normális fejlődést támogatni képes ivarsejtek ovulációját is. További javaslatok közé tartozik az egészséges életmód fenntartása és a termékenységet rontó tényezők, például a magas BMI és a dohányzás elkerülése.
Történelmileg úgy gondolták, hogy a csökkent petefészek tartalékkal rendelkező pácienseknél a szuperovuláció adta a legjobb esélyt a terhességre egy kezelési ciklus során, de egyre több kutatás utal arra, hogy a “mini” vagy “enyhe IVF” a hagyományos IVF-ciklusokhoz hasonló eredményeket hozhat. A hagyományos IVF nagy dózisú külső hormonális injekciók beadásából áll azzal a céllal, hogy nagy mennyiségű petesejt fejlődjön ki. Ezeket a petesejteket egy műtéti eljárás során nyerik ki, majd később spermiummal megtermékenyítik őket ellenőrzött laboratóriumi körülmények között. Az enyhe petefészek-stimuláció vagy mini IVF során kezdetben egy orális ovulációindukáló szert, például klomifen-citrátot vagy letrozolt alkalmaznak, majd ezt követően kis dózisú injekciókat adnak a tüszőnövekedés serkentésére. Mivel ez a megközelítés kevesebb petesejt kinyerésével jár, az általános érzéstelenítés helyett helyi érzéstelenítéssel is elvégezhető. A költségek is alacsonyabbak, mivel kevesebb injekciót használnak. A hagyományos IVF és a mini IVF összehasonlításakor egy tanulmány megállapította, hogy megfelelő vagy jó bizonyíték van arra, hogy a klinikai terhességi arányok nem különböznek lényegesen a kétféle stimuláció között azoknál a nőknél, akikről előre jelezték, hogy rosszul reagálnak.
Tanácsadás a páciensnek
Amikor a párok megkezdik termékenységi útjukat, választ keresnek arra, hogy miért nem tudnak teherbe esni, vagy miért tapasztalnak visszatérő terhességi veszteségeket. Az átfogó diagnosztikai vizsgálat az első lépés a kezelés felé, és sok nő esetében kiderül, hogy csökkent petefészek tartalékkal rendelkezik. Ennek az üzenetnek és következményeinek a befogadása és elfogadása hihetetlenül nehéz a betegek számára. Bár a 35 év feletti nőknél gyakrabban tapasztalható a petefészek tartalék csökkenése, ez sajnos minden reproduktív korú nőt érinthet. Ha egy nő petefészek-tartalékvizsgálata (hormonszintek, tüszőszám) a normális tartományba esik, első vonalbeli kezelésként egy kevésbé invazív lehetőség, például az IUI (méhen belüli megtermékenyítés) ajánlható. Ha azonban egy nőnél a csökkent petefészek tartalék jelei mutatkoznak (alacsony AMH, magas FSH, alacsony AFC), akkor tanácsot kell adni neki az olyan agresszív termékenységi kezelés fontosságáról, mint az IVF, hogy optimalizálja a jelenlegi és potenciális jövőbeli terhesség sikerének esélyét, a ciklus megszakításának nagyobb esélyét és a terhesség alacsonyabb esélyét a normális petefészek tartalékkal rendelkező korabeli nőkhöz képest. Fontos megosztani a pácienssel, hogy az életkor előrehaladtával a tartalék és a petesejtek minősége/mennyisége tovább fog csökkenni. Ez különösen fontos azon nők esetében, akik több gyermeket szeretnének, ezért a petefészek-tartalékvizsgálat eredményeit a pár családtervezési céljaival összefüggésben kell vizsgálni, például azzal, hogy hány gyermeket szeretnének ideális esetben.
Az egyik legnehezebb és érzelmileg legterheltebb kezelési lehetőség, amelyet a pácienssel meg kell beszélni, az OD vagy ED (petesejt- vagy embrióadományozás) lehetséges szükségessége, mivel ez megköveteli, hogy a nő elfogadja, hogy nem tudja használni a saját petesejtjeit, és beleegyezik, hogy valaki másét használja, ami hatalmas változást jelent a családalapítási perspektívájában, és egy életre szóló álom elvesztését jelenti. Amikor ezt az érzékeny hírt közöljük a pácienssel vagy a párral, fontos, hogy őszinte, de ugyanakkor empatikus és érzékeny is legyünk (tekintse át a Hogyan közöljük a rossz híreket). Ismerje fel, hogy a páciensnek alapvetően meg kell gyászolnia a termékenységének elvesztését. Amikor közli ezt az információt, gondoskodjon arról, hogy elegendő idő álljon rendelkezésre az eredmények megbeszélésére és a nő (vagy partnere) esetlegesen felmerülő további kérdéseinek megválaszolására, és biztosítson elegendő időt. Rendkívül fontos, hogy reális elvárásokat fogalmazzon meg a páciens számára a kezelésre vonatkozó ajánlások és a siker lehetőségei tekintetében. Tartsa szem előtt, hogy a páciens nem biztos, hogy könnyen elfogadja a híreket, és érthető módon védekező vagy agresszív reakciót mutathat. Ha emlékezteti a beteget, hogy Ön egyfajta támogatásként rendelkezésre áll, lehetővé teszi számára, hogy kifejezze érzéseit és aggodalmait, amint készen áll rá. További támogató források felajánlása a páciens számára, mint például egy szociális munkással való beszélgetés, vagy egy nyomonkövetési időpont egyeztetése szintén felajánlható.
A petefészek tartalékvizsgálat fontos információt nyújt a meddőségi populációk valószínű reprodukciós kimenetelével kapcsolatban. Az AMH és az AFC egyre szélesebb körben használt tesztekké válnak a fennmaradó petesejtek mennyiségének értékelésére. A megmaradt petesejtkészlet minőségének értékelése továbbra is nehézkes, bár gyakran korrelál az életkorral. Jelenleg nincs valódi kezelés a DOR-ban szenvedő nők számára, de a kiegészítők és a személyre szabott stimulációs protokollok lehetőséget jelentenek. Amikor a petefészek-tartalékvizsgálat eredményei kórosak, mindannyiunknak tisztában kell lennünk azzal, hogy ez a hír lesújtó lehet a beteg számára. Ennek következtében időt és gondosságot kell fordítani az ilyen eredmények közlésére irányuló telefonhívásra, figyelembe véve a páciens klinikai helyzetét és családalapítási vágyát.
A szerzők
Dayna Browning, BSN, Jennifer Dwyer, BSN és Monica Moore, MSN, RNC
Szerkesztette: Paul Bergh, MD
A Fertility Nurse Newsletter weboldalát itt
Szüksége van az értesítésre a Fertility Newsletter következő bejegyzéseiről itt a The ObG Projectnél?
Kérje az ObG hírlevelét”



![]()
A bejegyzés minden tartalmát a fent megnevezett szerző(k) készítették, akik a tartalomért a teljes felelősséget fenntartják. A cikkben kifejtett vélemény a szerzők sajátja, nem pedig a The ObG Projecté. A harmadik fél webhelyeire mutató linkek csak kényelmi céllal szerepelnek. Az ObG Project nem vizsgálja, ellenőrzi vagy vizsgálja azokat. Ezért a The ObG Project nem vállal felelősséget a hivatkozott oldalakon található információkért, hirdetésekért, termékekért, erőforrásokért vagy egyéb anyagokért, illetve a hivatkozott oldalakon található linkekért. A link feltüntetése nem jelenti a szolgáltató jóváhagyását. Ezen túlmenően, kérjük, vegye figyelembe, hogy bármely hivatkozott oldal használata az adott oldalra vonatkozó feltételek és kikötések hatálya alá tartozik. Kérjük, hogy a linkelt oldalakkal kapcsolatos kérdéseit az adott oldal webmesteréhez intézze.