Peste 200.000 de persoane au fost supuse înlocuirii transcateterice a valvei aortice (TAVR), iar în fiecare an aproximativ 140.000 de pacienți primesc o valvă bioprotetică chirurgicală.1,2 În ciuda acestui volum în creștere, strategia optimă de anticoagulare postoperatorie este adesea neclară. În mod specific, două întrebări subliniază dificultatea în luarea deciziilor pentru aceste scenarii clinice comune:
- În lunile inițiale după înlocuirea valvei bioprotetice, ce complicații încercăm să reducem cu anticoagularea?
- Ar trebui ca anticoagularea să fie oferită tuturor pacienților pentru a reduce aceste complicații? Sau ar trebui să avem o abordare mai selectivă pe baza factorilor de risc?
Riscuri trombotice după înlocuirea valvei bioprotetice
În mod tradițional, rațiunea anticoagulării în primele câteva luni după înlocuirea valvei chirurgicale a fost aceea de a atenua complicațiile trombotice, probabil legate de materialul de sutură și de un inel de cusut care nu este încă acoperit de biofilm și endotelializat.3,4 Posibilele complicații trombotice ulterioare sunt de trei feluri: evenimente tromboembolice, tromboza manifestă a valvei și tromboza organizată subclinică, care poate afecta funcția valvulară pe termen lung. În ciuda frecvenței înlocuirii valvei bioprotetice, datele legate de aceste complicații sunt limitate, în parte pentru că aceste evenimente sunt aparent puțin frecvente.
O meta-analiză recentă a evidențiat rata scăzută a evenimentelor după înlocuirea valvei bioprotetice. În această analiză a 31.740 de pacienți, predominant cu înlocuire chirurgicală a valvei aortice, evenimentele tromboembolice timpurii au apărut la 145 de pacienți (1%) care luau antagoniști ai vitaminei K și la 262 de pacienți (1,5%) care nu luau antagoniști ai vitaminei K (odds ratio 0,96; interval de încredere de 95%, 0,60-1,52).5 Dacă emitem ipoteza că există de fapt o creștere de 0,5% a complicațiilor tromboembolice în primele luni după înlocuirea chirurgicală a valvei aortice la pacienții care nu iau antagoniști ai vitaminei K, atunci un studiu controlat randomizat cu putere adecvată ar necesita aproximativ 15.500 de pacienți.6 Până în prezent, au fost efectuate 2 studii randomizate, totalizând 268 de pacienți.7,8 Având în vedere numărul mic de pacienți, lipsa unei diferențe detectabile statistic în cele 2 grupuri nu este surprinzătoare.
În absența unor studii controlate randomizate de mari dimensiuni, medicii trebuie să apeleze la studii observaționale pentru a obține informații, cum ar fi analiza din Registrul Național al Pacienților din Danemarca.9 În acest studiu efectuat pe 4.075 de pacienți cu înlocuiri de valvă aortică bioprotetică, întreruperea warfarinei a fost asociată cu o creștere a evenimentelor tromboembolice și a deceselor cardiovasculare la 1-6 luni după operație. Interesant este faptul că, deși rata accidentelor vasculare cerebrale a crescut în primele 3 luni în grupul de tratament, numărul de accidente vasculare cerebrale între 3 și 6 luni nu a fost diferit între pacienții care au continuat sau au întrerupt warfarina, deși au existat doar 21 de evenimente în această perioadă. În plus, nu a existat nicio diferență în ceea ce privește evenimentele de sângerare între 3 luni și 1 an. Această observație este contrară rapoartelor anterioare și experienței clinice conform cărora pacienții care iau warfarină au o probabilitate mai mare de a fi spitalizați pentru sângerare.5 Prin urmare, este posibil ca concluziile autorilor privind mortalitatea cardiovasculară și evenimentele tromboembolice să fi fost legate de o confuzie reziduală. Mai exact, este posibil să nu fi existat nicio diferență în ceea ce privește evenimentele hemoragice deoarece medicii au fost mai puțin predispuși să înceapă sau să continue anticoagularea la pacienții cu cel mai mare risc.
Din păcate, în comparație cu evenimentele tromboembolice, datele publicate oferă chiar mai puține informații despre asociațiile inferențiale pentru tromboza valvei bioprotetice. Au fost raportate puține evenimente, iar cea mai mare parte a literaturii de specialitate se limitează la serii de cazuri și experiențe într-un singur centru.10 În consecință, incidența trombozei valvelor bioprotetice nu este bine definită, deși într-un studiu, doar 8 din 4.568 de pacienți cu valve aortice bioprotetice au necesitat o nouă operație pentru stenoza aortică legată de trombii.11 De asemenea, rolul trombozei silențioase din punct de vedere clinic și al posibilei degenerări accelerate a valvei bioprotetice este în mare parte necunoscut.
Anticoagularea selectivă după înlocuirea valvei bioprotetice
Pe baza unei magnitudini neclare a beneficiilor și a unui risc de sângerare bine acceptat, anticoagularea universală după înlocuirea valvei aortice bioprotetice este dificil de justificat; această incertitudine este reflectată de recomandarea de clasă IIb din ghidul privind bolile cardiace valvulare din 2014 al Colegiului American de Cardiologie și al Asociației Americane a Inimii (ACC/AHA).12 Cu toate acestea, pot apărea situații clinice specifice în care anticoagularea ar trebui să fie luată în considerare mai puternic. De exemplu, într-un studiu recent de tip caz-control care a inclus 46 de pacienți cu reintervenție pentru tromboza valvei aortice bioprotetice, o creștere >50% a gradienților Doppler medii la ecocardiografie față de valoarea inițială, o grosime crescută a cuspidelor și o mobilitate anormală a cuspidelor au fost toate asociate cu tromboza valvei.13 Prin urmare, la acești pacienți ar putea fi luat în considerare un studiu de anticoagulare și o ecocardiografie de urmărire pentru evaluarea gradienților Doppler,14 deși nu este clar în ce măsură funcția valvulară pe termen scurt și lung este modificată de anticoagulare.
În plus, pacienții cu o valvă mitrală bioprotetică par să prezinte un risc mai mare de evenimente tromboembolice și tromboză valvulară (a se vedea cazul ilustrativ, cu figurile 1-2 și videoclipurile 1-2, de mai jos). Deoarece înlocuirea valvei mitrale bioprotetice este mult mai puțin frecventă decât înlocuirea valvei aortice, datele sunt și mai limitate. Cu toate acestea, într-un studiu efectuat într-un singur centru la 216 pacienți cu înlocuire de valvă mitrală bioprotetică, 10 (5%) au suferit un accident vascular cerebral ischemic în decurs de 6 luni.15 Mai mult, într-un alt studiu efectuat la 149 de pacienți consecutivi, 9 (6%) au dezvoltat tromboză de valvă mitrală bioprotetică.16 Prin urmare, pacienții cu înlocuirea valvei mitrale bioprotetice par să prezinte un risc mai mare, iar anticoagularea de rutină ar trebui să fie luată în considerare timp de 3-6 luni, reflectată din nou de recomandarea de clasă IIa din ghidul ACC/AHA din 2014 privind bolile cardiace valvulare.12
Caz ilustrativ: Tromboza valvei mitrale bioprotetice
O femeie în vârstă de 71 de ani s-a prezentat cu insuficiență cardiacă la 8 luni după înlocuirea valvei mitrale bioprotetice pentru stenoza mitrală reumatică. Postoperator, ea fusese tratată cu coumadin timp de 3 luni și a continuat cu aspirină. Nu avea antecedente de fibrilație atrială și fusese afebrilă, iar hemoculturile au fost negative.
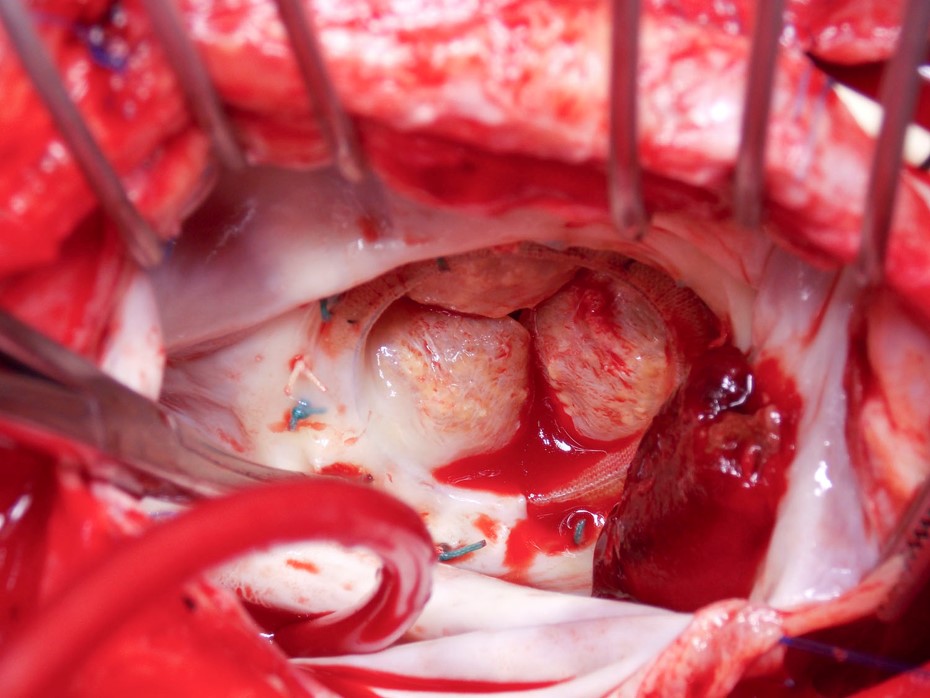
Video 1
Figura 1
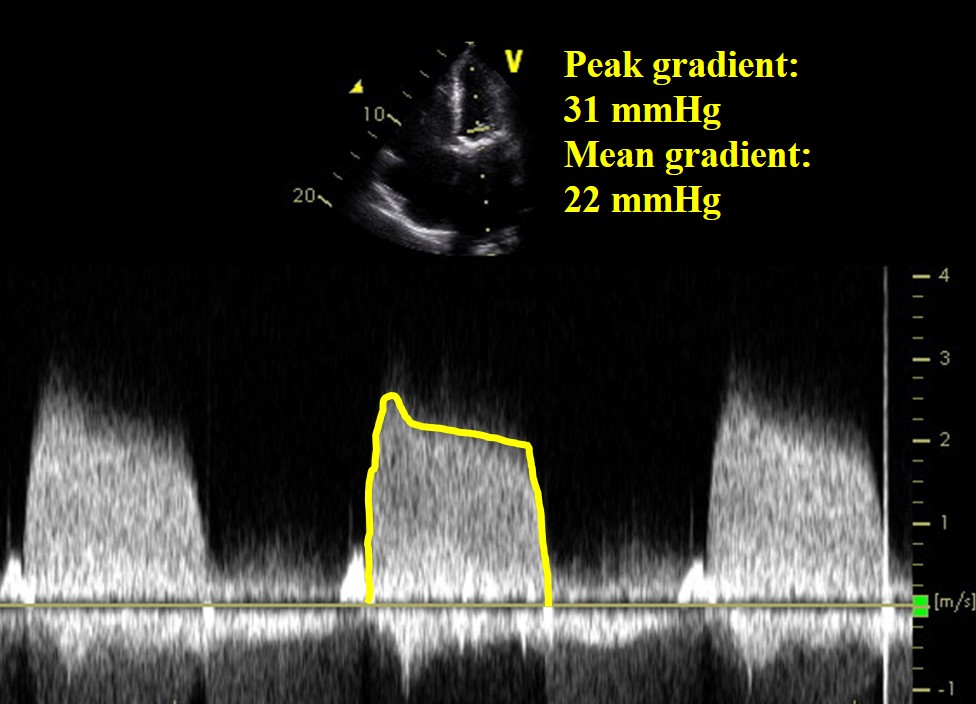
Video 2
Figura 2
În cele din urmă, și poate cel mai controversat, este dacă abordarea noastră privind anticoagularea ar trebui să fie diferită pentru pacienții care au avut TAVR. În mod implicit, inițial, s-a optat pentru tratarea acestor pacienți cu aspirină și clopidogrel, deoarece aceasta a fost abordarea întreprinsă în studiile randomizate. Mai recent, cu ajutorul angiografiei tomografice computerizate (ATC) cvadridimensionale cu electrocardiografie, au fost descrise o mobilitate redusă a folioanelor valvei aortice bioprotetice și o îngroșare hipoatenuată a folioanelor, implicând o tromboză valvulară.17,18 Adesea, acești pacienți sunt asimptomatici și au gradienți Doppler normali la ecocardiografie, ceea ce sugerează că aceste constatări pot fi subclinice. Este important faptul că aceste anomalii ale ATC se pot rezolva cu warfarină, iar lipsa anticoagulării inițiale apare ca un posibil factor de risc.19 În prezent, totuși, aceste constatări imagistice au o semnificație clinică neclară.20 Din fericire, un studiu randomizat, GALILEO (Global Study Comparing a Rivaroxaban-Based Antithrombotic Strategy to an Antiplatelet-Based Strategy After Transcatheter Aortic Valve Replacement to Optimize Clinical Outcomes), care compară rivaroxaban cu terapia antiplachetară după TAVR, este în curs de desfășurare și ar trebui să ofere informații valoroase.21 Cu toate acestea, în ciuda unei înscrieri estimate la 1.520 de pacienți, este posibil ca studiul să nu fie suficient de puternic pentru evenimente clinice.
Concluzii
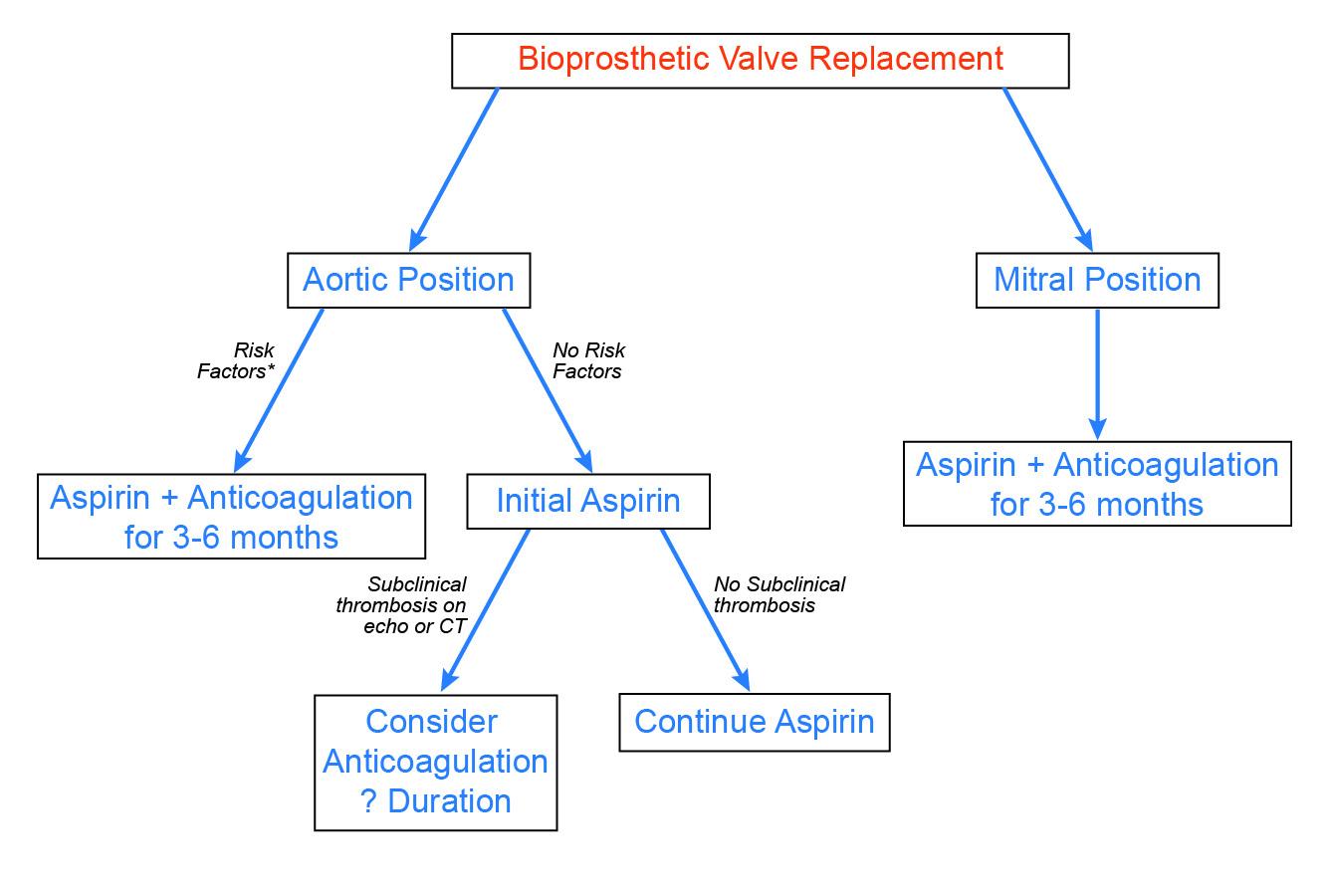
În general, la pacienții cu valve bioprotetice, evenimentele tromboembolice neprocedurale timpurii sunt neobișnuite. Mai mult, incidența trombozei valvulare manifeste este probabil scăzută, iar efectul trombozei valvulare subacute asupra durabilității valvei este încă în curs de definire. Având în vedere aceste observații, împreună cu riscul crescut de sângerare cu warfarină, susținem o abordare selectivă a anticoagulării postoperatorii (figura 3). Pentru pacienții cu valve aortice bioprotetice, anticoagularea timp de 3-6 luni este indicată la pacienții cu factori de risc stabiliți, cum ar fi fibrilația atrială. Pe baza dovezilor emergente recente, ar trebui să se ia în considerare anticoagularea și o urmărire atentă la pacienții cu constatări ecocardiografice sau CTA anormale, cum ar fi o creștere inexplicabilă a gradienților valvulari Doppler sau o îngroșare hipoatenuată a frunzelor. În cele din urmă, chiar dacă sunt disponibile mai puține date, pacienții cu valve mitrale bioprotetice par să prezinte un risc mai mare de complicații trombotice și se recomandă anticoagularea de rutină timp de 3-6 luni.
Figura 3: Abordarea propusă a anticoagulării după înlocuirea valvei bioprotetice
Acest articol conține materiale educaționale destinate profesioniștilor licențiați din domeniul sănătății și este destinat a fi utilizat exclusiv în scopuri educaționale și informative. Deși conținutul se poate referi la aspecte medicale și de îngrijire a sănătății specifice, acesta nu reprezintă un substitut sau un înlocuitor al consultanței medicale personalizate și nu este destinat să fie utilizat ca bază unică pentru luarea unor decizii medicale sau legate de sănătate individualizate. Punctele de vedere și opiniile exprimate sunt cele ale autorilor și editorilor colaboratori și nu reprezintă neapărat punctul de vedere al ACC. Materialul nu este menit să prezinte singurele sau neapărat cele mai bune metode sau proceduri pentru situațiile medicale abordate, ci mai degrabă este menit să reprezinte o abordare, un punct de vedere, o declarație sau o opinie.
- Pibarot P, Dumesnil JG. Proteze valvulare cardiace protetice: selectarea protezei optime și managementul pe termen lung. Circulation 2009;119:1034-48.
- Mack MJ, Douglas PS, Holmes DR. Shedding More Light on Valve Thrombosis After Transcatheter Aortic Valve Replacement. J Am Coll Cardiol 2016;67:656-8.
- Heras M, Chesebro JH, Fuster V, et al. Risc ridicat de tromboemboli precoce după înlocuirea valvei cardiace bioprotetice. J Am Coll Caridol 1995;25:1111-9.
- Roudaut R, Serri K, Lafitte S. Thrombosis of prosthetic heart valves: diagnosis and therapeutic considerations. Heart 2007;93:137-42.
- Masri A, Gillinov AM, Johnston DM, et al. Anticoagularea față de antiplachetare sau absența terapiei la pacienții supuși implantării de valve bioprotetice: o revizuire sistematică și o meta-analiză. Heart 2017;103:40-80.
- R Core Team (2015). R: Un limbaj și un mediu pentru calcul statistic. R Foundation for Statistical Computing; Viena, Austria. Disponibil la: https://www.R-project.org/. (Folosind funcția power.prop.test α = 0,05 și β = 0,8)
- Aramendi JI, Mestres CA, Martinez-León J, Campos V, Muñoz G, Navas C. Triflusal versus anticoagularea orală pentru prevenirea primară a tromboembolismului după înlocuirea valvei bioprotetice (trac): studiu prospectiv, randomizat, cooperativ. Eur J Cardiothorac Surg 2005;27:854-60.
- Colli A, Mestres CA, Castella M, Gherli T. Compararea warfarinei cu aspirina (WoA) după înlocuirea valvei aortice cu bioproteza valvei cardiace St. Jude Medical Epic: rezultatele studiului pilot WoA Epic. J Heart Valve Dis 2007;16:667-71.
- Mérie C, Køber L, Skov Olsen P, et al. Asocierea duratei tratamentului cu warfarină după înlocuirea valvei aortice bioprotetice cu riscul de mortalitate, complicații tromboembolice și sângerări. JAMA 2012;308:2118-25.
- Cremer PC, Rodriguez LL, Griffin BP, et al. Early Bioprosthetic Valve Failure: Mechanistic Insights via Correlation between Echocardiographic and Operative Findings. J Am Soc Echocardiogr 2015;28:1131-48.
- Brown ML, Park SJ, Sundt TM, Schaff HV. Riscul de tromboză precoce la pacienții cu valve biologice în poziție aortică. J Thorac Cardiovasc Surg 2012;144:108-11.
- Nishimura RA, Otto CM, Bonow RO, et al. 2014 AHA/ACC guideline for the management of patients with valvular heart disease: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol 2014;63:e57-185.
- Egbe AC, Pislaru SV, Pellikka PA, et al. Bioprosthetic Valve Thrombosis Versus Structural Failure: Predictori clinici și ecocardiografici. J Am Coll Cardiol 2015;66:2285-94.
- Stewart WJ. Tromboza valvelor bioprotetice: Ne putem permite să o ignorăm? J Am Coll Cardiol 2015;66:2295-7.
- Russo A, Grigioni F, Avierinos JF, et al. Complicații tromboembolice după corecția chirurgicală a regurgitării mitrale incidență, predictori și implicații clinice. J Am Coll Cardiol 2008;51:1203-11.
- Butnaru A, Shaheen J, Tzivoni D, Tauber R, Bitran D, Silberman S. Diagnosticul și tratamentul disfuncționalității bioprotetice timpurii în poziția valvei mitrale din cauza formării de trombi. Am J Cardiol 2013;112:1439-44.
- Makkar RR, Fontana G, Jilaihawi H, et al. Possible Subclinical Leaflet Thrombosis in Bioprosthetic Aortic Valves. N Engj J Med 2015;373:2015-24.
- Pache G, Schoechlin S, Blanke P, et al. Early hypo-attenuated leaflet thickening in balloon-expandable transcatheter transcatheter aortic heart valves. Eur Heart J 2016;37:2263-71.
- Hansson NC, Grove EL, Andersen HR, et al. Transcatheter Aortic Valve Thrombosis: Incidence, Predisposing Factors, and Clinical Implications (Tromboza valvei aortice transcateterice: Incidență, factori predispozanți și implicații clinice). J Am Coll Cardiol 2016;68:2059-69.
- Laschinger JC, Wu C, Ibrahim NG, Shuren JE. Mișcarea redusă a frunzelor în valvele aortice bioprotetice – Perspectiva FDA. N Engj J Med 2015;373:1996-8.
- Global Study Comparing a rivAroxaban-based Antithrombotic Strategy to an antipLatelet-based Strategy After Transcatheter aortIc vaLve rEplacement to Optimize Clinical Outcomes (GALILEO) (Studiu global care compară o strategie antitrombotică bazată pe rivAroxaban cu o strategie bazată pe antipLatelet după o înlocuire transcatheterică aortIc vaLve rEplacement pentru optimizarea rezultatelor clinice (GALILEO) (site-ul ClinicalTrails.gov). 2016. Disponibil la: https://clinicaltrials.gov/ct2/show/NCT02556203. Accesat 11/29/2016.
Clinical Topics: Managementul anticoagulării, Aritmii și PE clinic, Chirurgie cardiacă, Insuficiență cardiacă și cardiomiopatii, Angiografie și intervenție cardiovasculară invazivă, Imagistică neinvazivă, Cardiopatie valvulară, Managementul anticoagulării și fibrilație atrială, Fibrilație atrială/Aritmii supraventriculare, Chirurgie aortică, Chirurgie cardiacă și aritmii, Chirurgie cardiacă și insuficiență cardiacă, Chirurgie cardiacă și VHD, Insuficiență cardiacă acută, Intervenții și imagistică, Intervenții și afecțiuni cardiace structurale, Angiografie, Ecocardiografie/Ecografie, Imagistică nucleară
Cuvintele cheie: Valvă aortică, Stenoză valvulară aortică, Fibrilație atrială, Aspirină, Bioproteză, Studii de caz-control, Angiografie, Constricție, Patologică, Ecocardiografie, Transesofagiană, Electrocardiografie, Insuficiență cardiacă, Boli ale valvelor cardiace, Protezare valvulară cardiacă, Valvă mitrală, Stenoză valvulară mitrală, Reoperație, Factori de risc, Accident vascular cerebral, Suturi, Tromboză, Ticlopidină, Înlocuire transcateterică a valvei aortice, Vitamina K, Warfarină
< Înapoi la Liste