Alex W. Cohen, MD, PhD; Richard Allen, MD, PhD
Revizie postată la 18 decembrie 2019; Original postat la 14 mai 2010
Complicație principală
Vedere dublă
Istoric al bolii actuale
O pacientă de sex feminin în vârstă de 46 de ani s-a prezentat la Clinica de Oculoplastică raportând vedere dublă și distorsiune vizuală. Pacienta a observat pentru prima dată diplopia binoculară orizontală cu două luni înainte de vizita sa. Ea a descris diplopia în poziție primară care s-a agravat în privirea dreaptă și a recurs la purtarea unui plasture ocluziv pentru a-și controla simptomele. Cu trei luni înainte de vizita curentă, pacienta a observat prezența unui vas de sânge mare deasupra ochiului drept. Ea a raportat, de asemenea, un sunet de whooshing în urechea dreaptă care a fost prezent timp de 2-3 luni.
Antecedente oculare anterioare
Pacienta a avut un accident de bicicletă cu patru luni înainte, în timpul căruia a suferit o mică fractură complexă zigomaticomală (figura 1). Pacienta a fost văzută în clinica de oftalmologie trei săptămâni mai târziu și s-a observat că nu avea diplopie, nici restricție de privire și un examen oftalmologic normal. I s-a cerut să fie urmărită două luni mai târziu.
Antecedentele medicale
Depresie
Medicamente
Claritin® (loratadină)
Antecedente familiale
Abus de substanțe, cancer de gât, boli de inimă
Antecedente sociale
Nu contributive
Examen fizic
- Acuitate vizuală (fără corecție)
- 20/20 OD
- 20/20 OS
- Motilitate extraoculară: -3 deficit de abducție OD și OS complet (vezi figura 2)
- Pupile: OD 6 mm întunecate, 4 mm luminoase; OS 6 mm întunecate, 4 mm luminoase; Nici un defect pupilar relativ aferent (RAPD)
- Presiunea intraoculară: 14 mmHg OD, 12 mmHg OS
- Câmpuri vizuale de confruntare (CVF): OD și OS complete
- Hertel: 21 mm OD, 17 mm OS, baza 95 mm
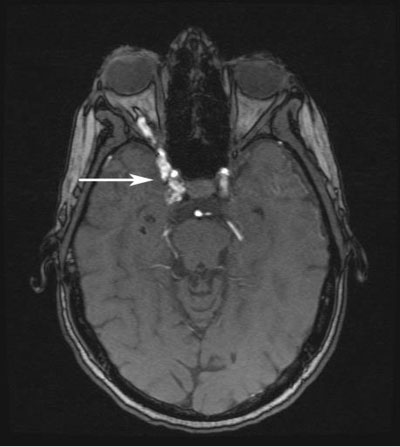
- Examen extern: Îngrămădire venoasă a pleoapelor superioare și inferioare drepte; Zgomot orbital prezent deasupra ochiului drept (vezi figura 3).
- Examinarea segmentului anterior: Injecție conjunctivală OD. În rest examinare normală OU
- Examen funduscopic dilatat: Macula, vascularizația și periferia normale OU
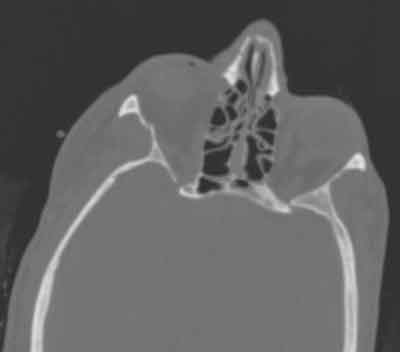
Figura 1: Tomografie computerizată obținută la prezentarea inițială după accidentul de bicicletă. Observați mica fractură ZMC pe partea dreaptă (săgeată)
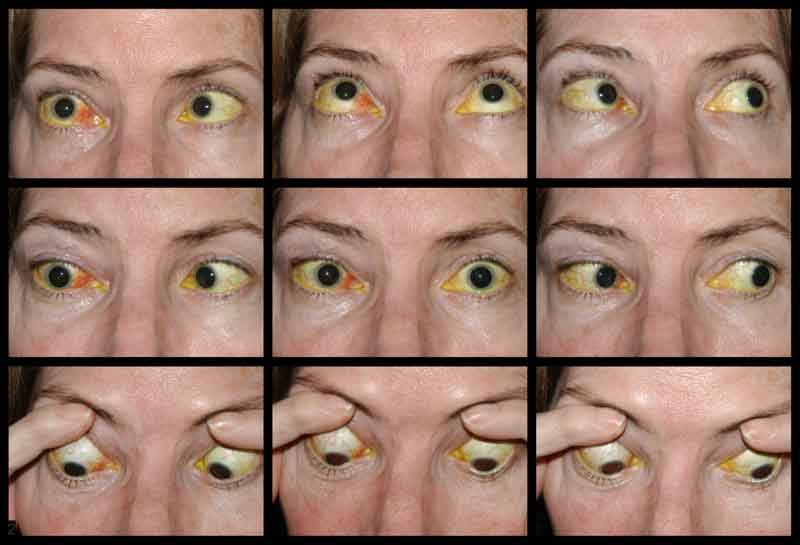
Figura 2: Fotografii de motilitate la două luni după accidentul inițial. Observați deficitul de abducție la ochiul drept și dilatarea vaselor conjunctivale în partea nazală a ochiului drept
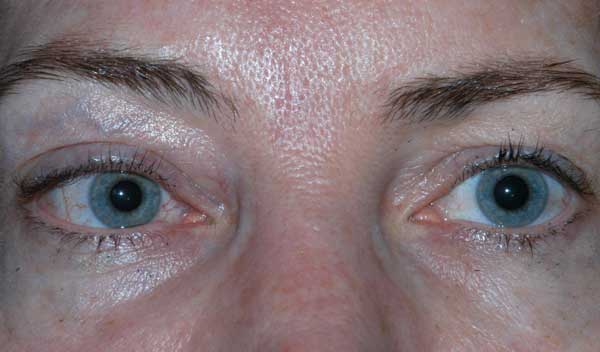
Figura 3: Examinare externă la patru luni de la accidentul inițial. Observați venele dilatate de pe pleoapa superioară și inferioară dreaptă, precum și vasele conjunctivale nazale îngurgitate.
Curs
Un diagnostic prezumtiv de fistulă cavernoasă carotidiană dreaptă (CCF) a fost pus pe baza suspiciunii clinice și a constatărilor de proptosis, angorjare venoasă, zgomot orbital și deficit de abducție. Pacientul a fost trimis pentru imagistică RMN/MRA a creierului în acea după-amiază. Imaginile au demonstrat un CCF drept, precum și o venă oftalmică superioară dreaptă puternic dilatată (figurile 4, 5 și 6). Pacientul a fost apoi văzut în Clinica de Neurointervenții și programat pentru coilingul fistulei mai târziu în acea săptămână.
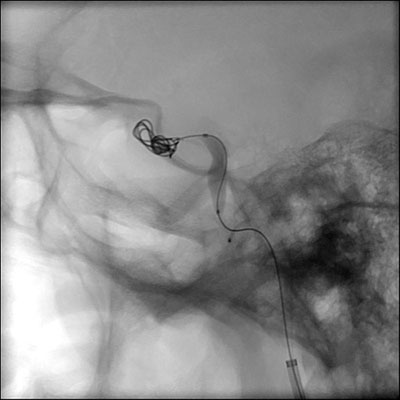
Pacientul a fost supus coilingului arterei carotide interne drepte (figurile 7 și 8). În timpul procedurii, a fost observată o conexiune expansivă, cu debit ridicat, între arteră și sinusul cavernos și venele colaterale. A existat, de asemenea, leziuni arteriale extinse la nivelul arterei carotide interne cavernoase drepte, în concordanță cu o disecție. S-a observat un flux bun pentru a traversa o arteră comunicantă anterioară permeabilă, astfel încât fistula a fost tratată cu sacrificarea arterei carotide interne drepte, folosind embolizarea cu bobine. Din fericire, artera oftalmică dreaptă a rămas perfuzată prin circulație colaterală. După procedură, pacienta a avut o evoluție spitalicească ireproșabilă și a fost externată acasă șase zile mai târziu.
 |
 |
| Figura 4: Imagine de angiogramă prin rezonanță magnetică (ARM) care demonstrează o venă oftalmică superioară mărită (săgeată). | Figura 5: Imaginea MRA care demonstrează o fistulă cavernoasă carotidă dreaptă (săgeată) |
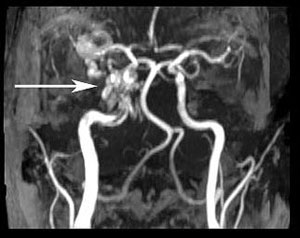
Figura 6: Imagine reconstruită tridimensională care arată fistula CC (săgeată)
 |
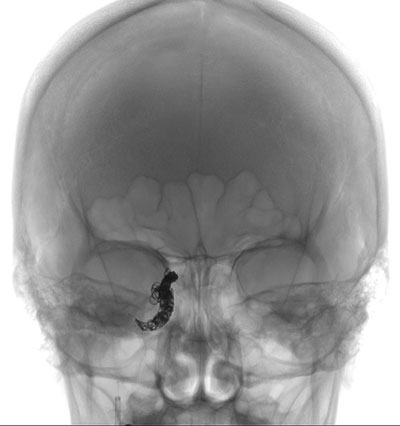 |
| Figura 7: Imagine intraoperatorie care demonstrează desfășurarea bobinei în interiorul sistemului carotidian intern | Figura 8: Imagine postoperatorie care arată bobinele în interiorul arterei carotide interne |
Fistula cavernoasă carotidiană directă posttraumatică acută
Autori: dr: Dabin Choi, BS; Matthew Benage, MD; Bryce R. Radmall, MD; Audrey C. Ko, MD; Erin M. Shriver, MD
Publicat la 18 decembrie 2019
Complicație principală
Preocupare pentru sindromul compartimentului orbital după un traumatism prin cădere
Istoricul bolii actuale
Un bărbat în vârstă de 62 de ani s-a prezentat la serviciul de urgență cu politraumatisme la nivelul feței secundare unei căderi de pe o scară de 6 metri. Plângerile subiective și istoricul pacientului nu au putut fi evaluate din cauza gravității leziunilor sale și a stării de sedare. La tomografia computerizată (CT) inițială a capului, s-a constatat că pacientul avea o hemoragie subarahnoidă, un hematom epidural drept, o fractură craniană bazilară și multiple fracturi faciale. Oftalmologia a fost consultată din cauza preocupării pentru sindromul de compartiment orbital bilateral și o fractură LeFort III care implica pereții orbitali inferiori bilaterali. Presiunea intraoculară (PIO) a fost inițial raportată ca fiind de 80-90 mmHg la ochiul drept și de 60-70 mmHg la ochiul stâng de către medicul de urgență. Cantotomii bilaterale și cantolizări ale tendoanelor cantalului lateral superior și inferior au fost efectuate la patul pacientului de către medicul de medicină de urgență înainte de evaluarea de către oftalmologie. Cu eliberarea cantalului, PIO a rămas ridicată la 46 mmHg OD și 37 mmHg OS.
Antecedente oculare
Niciuna
Antecedente medicale
Intervenție chirurgicală la paratiroidă
Medicamente
Imposibil de obținut din cauza stării de sedare și intubare a pacientului
Alergii
Fără alergii medicamentoase cunoscute
Antecedente familiale / Antecedente sociale
Necunoscute
Revizuirea sistemelor
Imposibil de obținut deoarece pacientul era sedat și intubat
EXAMEN OCULAR
Presiunea intraoculară (PIO)
- La prezentare (Tonopen de către medicul de urgență)
- OD: 85 mmHg
- OS: 65 mmHg
- Statut post cantotomie bilaterală și cantoliză a tendonului cantal lateral superior și inferior (Tonopen de către medicul oftalmolog)
- OD: 46 mmHg
- OS: 37 mmHg
Pupile
- OD: 4 mm la întuneric, 4 mm la lumină, rotunde, fixe
- OS: 3 mm la întuneric, 3 mm la lumină, rotunde, fixe
Externe
Orbite tensionate bilateral, rezistență la retropulsie dreapta > stânga, proptoză OU
Examen cu lampă cu fantă
- Lipide/cearcăne: Cantotomie superioară și inferioară/cantoliză cu pleoapele ușor distanțate de glob OU
- Conjunctiva/sclera
- Chemoză semnificativă OU
- Tortuozitate slabă a vaselor sclerale OD > OS
- Cornee:
- Clară OU
- Camera anterioară:
- Profundă și liniștită, bine formată OU
- Iris:
- OUA rotundă, fixă și medio-dilatată
Examinarea fundului de ochi
- Disc: Înclinat, atrofie peripapilară (PPA), OU slab perfuzat
- Macula: Normală OU
- Vasele: Pulsații venoase spontane proeminente OU
- OD: Pulsații ale arterei centrale a retinei – ocluzabile cu presiune moderată pe glob
- OS: Artera centrală a retinei perfuzată
Diagnostic diferențial al PIO crescute în cadrul traumatismelor și al fracturilor orbitale
- Sindromul compartimentului orbital secundar hemoragiei orbitale
- Hifem traumatic sau microfizem
- Fistulă cavernoasă carotidiană directă
.
CURS CLINIC
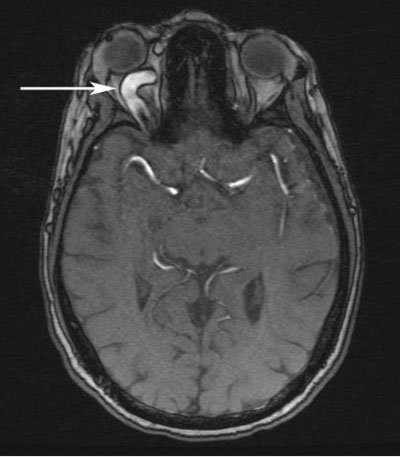
Fracturi bilaterale ale podelei orbitale și o fractură LeFort III au fost observate pe tomografia sa maxilo-facială inițială, în plus față de mărirea venei oftalmice superioare drepte și hiperdensitatea sinusului cavernos drept. A fost efectuată o angiogramă CT (figura 1) care a demonstrat arterializarea sinusului cavernos drept. Pe baza acestor constatări s-a pus diagnosticul de fistulă cavernoasă carotidiană dreaptă directă (CCF). Proptoza pacientului, PIO persistent ridicată în ciuda cantotomiei laterale și a cantolizei și pulsațiile venoase cu perfuzie slabă a discului optic drept au fost toate în concordanță cu acest diagnostic. A fost consultată radiologia neuro-intervențională. Pacientul a fost supus unui coiling și injectării unui agent embolizant lichid (Onyx®) pentru embolizarea CCF drept (Figura 2 și 3).
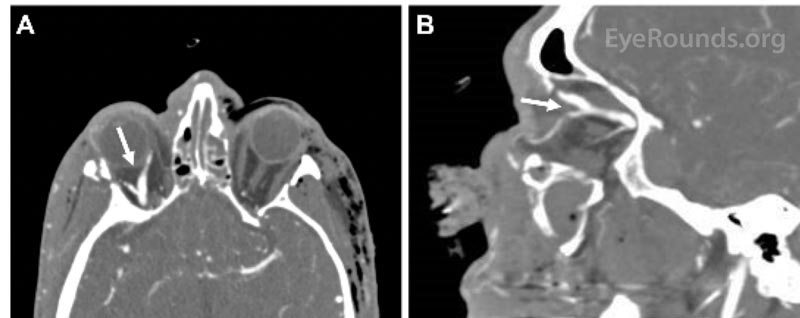
Figură 1. Imagine de angiografie prin tomografie computerizată (CTA) în vedere axială (A) și sagitală (B) care indică o venă oftalmică superioară dreaptă dilatată (săgeți).
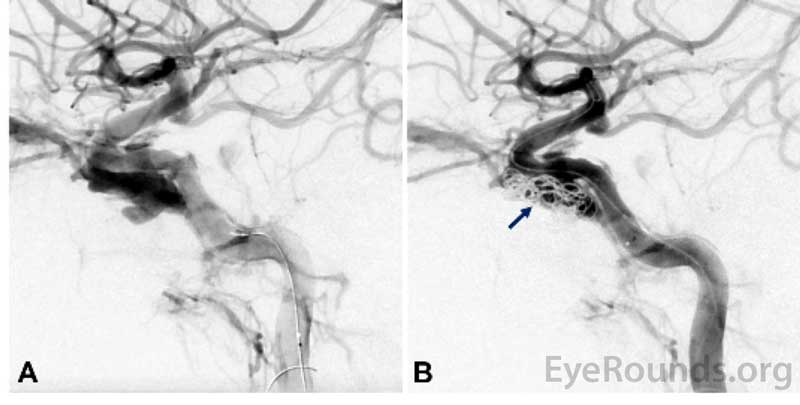
Figura 2. Angiografie cerebrală intraprocedurală care demonstrează fistula cavernoasă carotidiană directă (CCF) înainte (A) și după (B) desfășurarea bobinei în interiorul CCF.
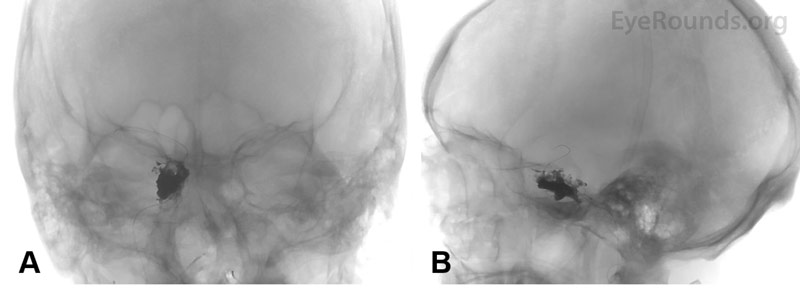
Figura 3. Radiografii coronale (A) și sagitale (B) ale capului după coiling care arată desfășurarea cu succes a bobinei și a agentului embolic în interiorul sinusului cavernos drept.
După procedură, PIO s-a îmbunătățit la 20mmHg OD și 10mmHg OS. Pacientul a prezentat o ameliorare a proptozei, chemozei și a pulsațiilor venoase bilateral. După ce tumefacția orbitală a dispărut câteva zile mai târziu, pacientul a fost supus unei reparații a fracturii de podea orbitală cu placare a marginilor orbitare inferioare bilaterale.
Acuitatea vizuală a pacientului la prezentarea inițială nu a putut fi evaluată din cauza severității leziunilor sale și a stării de sedare. După înfășurarea CCF și repararea fracturilor faciale, vederea pacientului a fost de percepție slabă a luminii la ochiul drept și 20/100 excentric la ochiul stâng. La vizita de urmărire de o lună a pacientului, acuitatea vizuală a fost de percepție luminoasă nulă la ochiul drept și de 20/50 la ochiul stâng, cu stenopatie. Avea pupilele fixe bilateral. Examenul posterior a arătat paloare a capului nervului optic drept. Pacientul prezenta, de asemenea, oftalmoplegie parțială la ochiul drept și paralizii ale nervilor cranieni III și IV stângi (figura 4). Era exotropic și avea ptoză a pleoapei superioare stângi cu funcție slabă a levatorilor (MRD1 = – 4 mm) (Figura 5). Pacientul a raportat că trebuia să ridice bărbia în sus și să țină pleoapa stângă deschisă pentru a vedea prin ochiul stâng. A fost recomandată repararea ptozei cu frontispiciu pe partea stângă și a fost supus cu succes operației. Deși a rămas cu deficite reziduale de motilitate, ptoza s-a ameliorat și a fost externat din clinica de oculoplastică (figura 6).
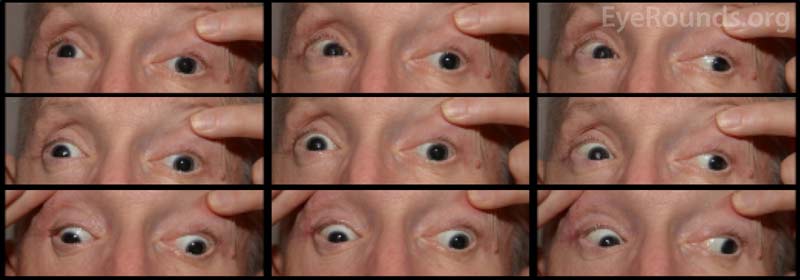
Figura 4. Fotografie externă a celor nouă poziții cardinale ale privirii care demonstrează oftalmoplegie parțială la ochiul drept și paralizii ale nervilor cranieni III și IV din stânga.
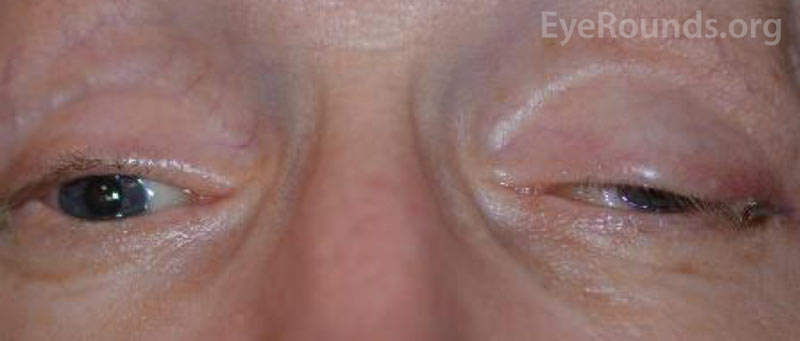
Figura 5. Fotografia externă a pacientului în privirea primară. Observați exotropia pacientului și ptoza pleoapei superioare stângi.
Figura 6. Fotografia externă arată ameliorarea ptozei pleoapei superioare stângi după intervenția chirurgicală cu frontispiciu. Există deficite de motilitate persistente reziduale la ambii ochi (ochiul stâng mai rău decât cel drept), secundare paraliziei CN III – cu inervație reziduală CN VI
DIAGNOSTIC
Fistulă cavernoasă carotidiană directă traumatică acută, rezultând multiple paralizii bilaterale multiple ale nervilor cranieni și neuropatii optice bilaterale (dreapta > stânga) din cauza PIO ridicată și ischemie
DISCUȚII
Patofiziologie/Etiologie/Epidemiologie
O fistulă cavernoasă carotidiană (FCC) este un pasaj anormal între sinusul cavernos venos și artera carotidă internă. CCF-urile sunt clasificate în două tipuri principale în funcție de fiziopatologia lor, directe (tip A) și indirecte (tip B-D) , așa cum se arată în figura 1.
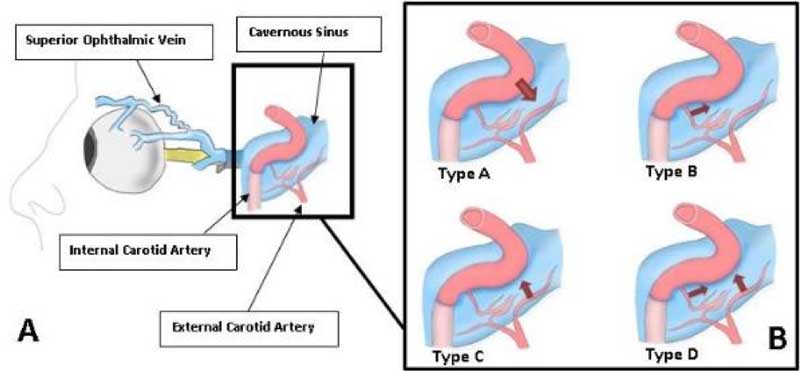
Figura 7. Tipuri de fistule cavernoase carotide. (Prin amabilitatea lui Richard A. Robbinson, M.D., Southwest Journal of Pulmonary and Critical Care.)
FCCF directe
FCCF de tip A este rezultatul unei rupturi în peretele carotidei interne care cauzează o singură fistulă cu debit ridicat care conectează direct artera carotidă internă și sinusul cavernos.
FCC indirecte
CCF indirecte sunt fistule cu debit scăzut între ramurile meningeale ale sistemului arterei carotide interne și sinusul cavernos. CCF-urile indirecte au, în general, simptome ușoare de vase conjunctivale dilatate și proptosis. Evoluția bolii poate fi de natură cronică, ceea ce face ca diagnosticul și tratamentul să întârzie .
- FCCF de tip B este un șunt dural între ramurile intracavernoase ale arterei carotide interne și sinusul cavernos.
- FCCF de tip C este o conexiune între ramurile meningeale ale arterei carotide externe și sinusul cavernos.
- FCCF de tip D este un șunt dural între ramurile meningeale atât ale arterelor carotide interne, cât și ale arterelor carotide externe și sinusul cavernos.
FCCF de tip A sunt cel mai frecvent tip de CCF în urma unui traumatism cranian. McManus și colab. au constatat că FCC directe de tip A apar la până la 4% dintre pacienții cu fractură bazilară de craniu. O CCF directă poate apărea ca urmare a rupturii spontane a unui anevrism al arterei carotide interne sau a unei disecții arteriale. Într-un CCF de tip A, presiunea ridicată din cadrul sistemului carotidian intern curge în sinusul cavernos venos și duce la hipertensiune venoasă oftalmică și pulsații, care sunt semnele distinctive ale CCF .
Incidența scăderii acuității vizuale sau a pierderii vederii din cauza CCF a fost raportată ca variind între 29% și 63% .Mecanismul de afectare a vederii din cauza unei CCF este legat de generarea hipertensiunii venoase oftalmice, care duce la anoxia cu flux stagnant care provoacă ischemia nervului optic. Compresia mecanică a nervului optic cauzată fie de o presiune intraoculară crescută, fie de un sinus cavernos distensat poate duce, de asemenea, la neuropatie optică . Diagnosticul și intervenția promptă sunt cruciale la toți pacienții cu CCF pentru a preveni afectarea ireversibilă a vederii.
Semne/simptome
Pacienții cu CCF directe se prezintă adesea acut cu semne și simptome clinice care sunt mai severe decât în cazul CCF indirecte. Cele mai frecvente semne ale CCF-urilor directe includ debutul brusc al presiunii intraoculare crescute, înghițirea venelor conjunctivale, chemoză și vânătăi orbitale . O fistulă CCF directă cu flux mare poate duce, de asemenea, la proptosis pulsatil progresiv. Pacienții cu CCF raportează frecvent cefalee, scăderea acuității vizuale și diplopie. CCF-urile pot duce la complicații neuro-oftalmologice, inclusiv oftalmoplegie și paralizii ale nervilor cranieni.
Într-un studiu retrospectiv a 11 fistule CC traumatice, cele mai frecvente semne clinice au fost proptosis, vase conjunctivale dilatate și un zgomot orbital, toate acestea fiind întâlnite la 100% dintre pacienți. A doua cea mai frecventă constatare clinică a fost chemoza conjunctivală, apărută la 10 pacienți. Opt dintre cei 11 pacienți au avut o paralizie a celui de-al șaselea nerv, 5 au avut o paralizie a celui de-al treilea nerv, iar 5 au avut o paralizie a celui de-al patrulea nerv. Un defect pupilar eferent secundar unei paralizii a celui de-al treilea nerv a fost prezent la 5 pacienți. Constatări mai puțin frecvente au inclus o presiune intraoculară crescută (3 pacienți), pierderea vederii (2 pacienți), edemul discului optic (2 pacienți) și dilatarea vaselor retiniene (4 pacienți) .
Imagistică/Tratament/Management
Angiografia cerebrală este considerată standardul de aur pentru diagnosticarea unui CCF. Modalitățile imagistice neinvazive, cum ar fi angiografia prin tomografie computerizată și angiografia prin rezonanță magnetică, pot ajuta la stabilirea unui diagnostic prezumtiv de CCF, dar nu confirmă definitiv prezența acestuia .
Managementul conservator, cum ar fi compresia manuală externă a arterei carotide cervicale ipsilaterale de mai multe ori pe zi timp de 4-6 săptămâni, poate fi eficient în tratamentul CCF indirecte, cu debit scăzut. S-a raportat că 20-60% dintre pacienții cu CCF indirecte au o rezolvare spontană a fistulei . Atunci când se utilizează un tratament conservator, este important să se facă o urmărire atentă cu teste de vedere în serie, măsurători ale presiunii intraoculare și examinări fundoscopice. Cu toate acestea, managementul conservator este adesea ineficient în tratamentul CCF directe, cu flux mare.
Închiderea endovasculară a fistulei este obiectivul principal pentru tratamentul CCF directe. Coilingul sau utilizarea agenților embolici lichizi au fost metodele predominante de obliterare a CCF-urilor . Agenții embolici lichizi neadezivi, cum ar fi copolimerul de etilenă și alcool vinilic (Onyx®), au demonstrat unele avantaje față de spirale. Un agent embolic lichid poate fi injectat mai lent și mai deliberat datorită proprietăților sale de polimerizare treptată, ceea ce minimizează necesitatea administrării repetate. Cu toate acestea, agenții embolici lichizi pătrund în profunzime în vascularizație și pot provoca complicații, cum ar fi tromboza postembolizare și umflarea, ceea ce duce la ischemia tranzitorie a nervilor cranieni . Utilizarea combinată a spiralelor și a agenților embolici lichizi s-a dovedit a fi o opțiune de tratament eficientă pentru CCF. Într-un studiu, tratamentul a 16 pacienți cu un CCF direct utilizând coiling și agent embolic combinat a demonstrat ocluzia cu succes a tuturor CCF-urilor, cu rezolvarea simptomelor clinice și fără agravarea neuropatiilor craniene în timpul unei perioade de urmărire de 33 de luni .
EPIDEMIOLOGIE SAU ETIOLOGIE
|
SEMNE
|
SIMPTOME
|
TRATAMENT/MANIPULARE
|