Abstract
This literature review investigated the subtle cavovarus foot with a search in Pubmed and Google Scholar using the following keywords: Subtelna stopa cavovarus, stopa cavovarus lub stopa cavus oraz jedno lub więcej z następujących: Associations, injuries, ankle sprains, ankle instability, sports, plantar pressure, dynamic pedobarography, Tekscan and footprint, from January 1980 to February 2019.
Subtelna stopa cavovarus może zmieniać biomechanikę stopy i kostki, ale brakuje wartości referencyjnych dla oceny dynamicznej pedobarografii. Subtelna stopa cavovarus jest związana z tendinopatią okołokostkową, złamaniami stresowymi śródstopia i nawracającymi zwichnięciami kostki bocznej, potencjalnie prowadząc do przewlekłej niestabilności stawu skokowego z powodu zmienionych wzorców centralnej kontroli chodu. Leczenie obejmuje elastyczne/półsztywne wkładki ortopedyczne w celu bocznego odciążenia stopy lub operację w sztywnych przypadkach. Subtelna stopa cavovarus jest związana z przewlekłymi patologiami stóp i stawów skokowych. Niestety, rozpoznanie jest często trudne lub opóźnione. Wczesne postępowanie zachowawcze, z zastosowaniem odpowiednich wkładek ortopedycznych, sprzyja bezpieczniejszemu powrotowi do uprawiania sportu.
Strength of Recommendation Taxonomy (SORT): B
Poziom dowodów: Level IV clinical review
Keywords
Subtle cavovarus foot, Chronic ankle instability, Foot and ankle pathologies, Injuries, Plantar pressure
Introduction
Subtelna stopa cavovarusa, pierwotnie znana jako underpronator ze względu na jej naturalnie supinowaną pozycję, szacunkowo dotyczy aż 25% populacji . Jest to bardziej powszechna i łagodna, ale często niezdiagnozowana forma deformacji stopy cavovarus, która składa się z wysokiego przyśrodkowego łuku podeszwowego i koślawości tylnej części stopy. Te dwa schorzenia są wynikiem odwrócenia tylnej części stopy, supinacji przedniej części stopy i odrośnięcia pierwszego promienia; powoduje to zmienioną mechanikę stopy podczas chodu, niestabilność, ból bocznej części stopy, zwiększone ryzyko urazu i dłuższy czas powrotu do zdrowia. Boczne struktury tkanek miękkich stawu skokowego są rozciągnięte, co naraża pacjenta na ryzyko bocznych skręceń stawu skokowego spowodowanych nadmierną plantarflexion, inwersji i rotacji wewnętrznej stawu skokowego . W rezultacie, istnieje zwiększone ryzyko rozwoju przewlekłej niestabilności stawu skokowego, a pacjenci będą mieli tendencję do zgłaszania uczucia „ustępowania” kostki. Celem tego raportu jest przegląd subtelnej stopy cavovarusa, w tym jej ocena kliniczna, wyniki badań radiologicznych i pomiary ciśnienia podeszwowego. Zbadane zostaną również powiązania pomiędzy subtelną stopą cavovarusa a innymi patologiami, takimi jak skręcenia stawu skokowego, przewlekła niestabilność stawu skokowego, patologie ścięgna mięśnia podkolanowego i złamania stresowe.
Etiologia
Istnieją dwie główne etiologie deformacji stopy cavovarusa: idiopatyczna i neurogenna. Połowa przypadków neurogennych jest wynikiem choroby Charcota-Marie-Tootha. Jednakże, gdy cavovarus jest subtelna, najczęściej jest idiopatyczna .
Biomechanika
Z biomechanicznego punktu widzenia, nadaktywność ścięgna peroneus longus indukuje plantarflexion pierwszego śródstopia, co prowadzi do deformacji cavovarus napędzanej przodostopiem i elastycznej tylnej stopy z ograniczonym eversion. Z czasem, w wyniku przebudowy kości, kości śródstopia stają się bardziej trapezoidalne, zwiększając plantarfleksję pierwszego promienia. W wyniku tego tylna część stopy nie może się wyprostować i ma zmniejszoną ruchomość. Stopa ma zwiększoną sztywność, zmniejszone rozpraszanie energii i jest podatna na urazy, zwłaszcza w czwartym i piątym śródstopiu. Zwykle subtelna deformacja jest napędzana przez przodostopie i nawet jeśli jest łagodna, nacisk na boczną część stopy jest zwiększony, co prowadzi do przewlekłych patologii.
Ocena
Diagnoza subtelnej stopy cavovarusa opiera się na badaniu fizykalnym:
1.Objaw pięty peek-a-boo stwierdza się na podstawie przedniego widoku stopy (ryc. 1). Przy prawidłowym ustawieniu stopy nie można zobaczyć poduszki piętowej. W celu potwierdzenia należy wykonać tylny ogląd tylnej części stopy, chociaż będzie on pozytywny tylko w cięższych deformacjach cavovarus .
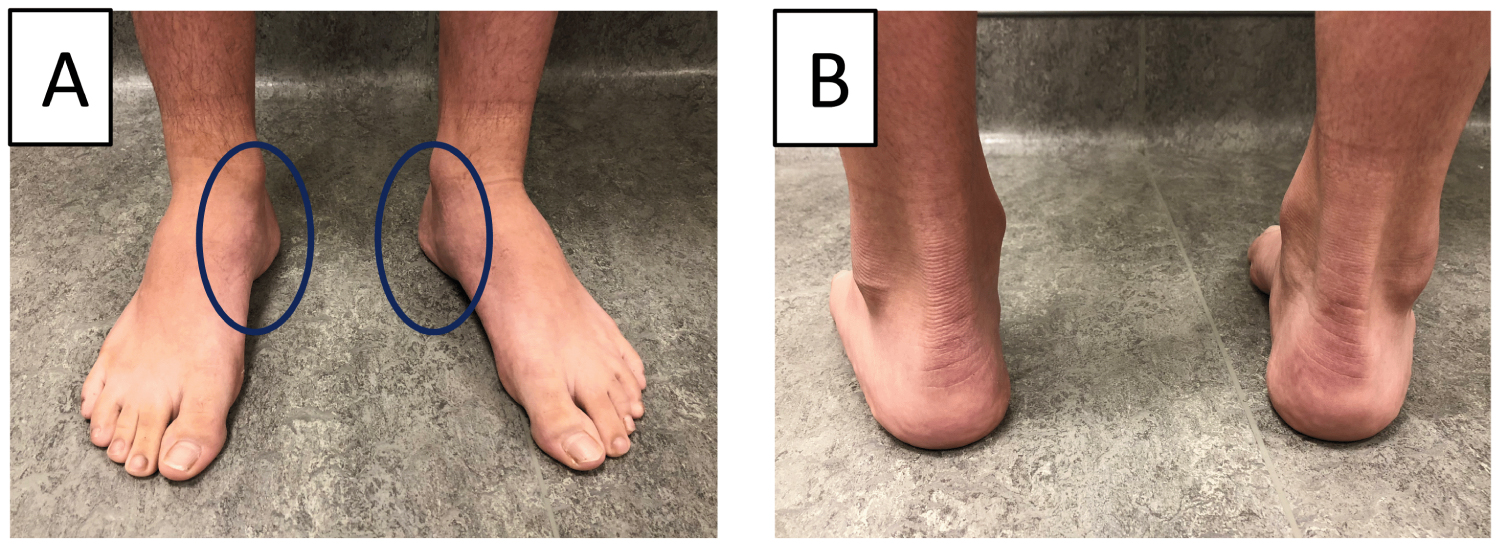 Ryc. 1: Subtelna identyfikacja cavovarus u pacjenta z obustronną stopą cavovarus. (A) Ocena kliniczna od przodu pokazuje uwypuklenie poduszek piętowych; (B) widok od tyłu ujawnia kątowanie varus. View Figure 1
Ryc. 1: Subtelna identyfikacja cavovarus u pacjenta z obustronną stopą cavovarus. (A) Ocena kliniczna od przodu pokazuje uwypuklenie poduszek piętowych; (B) widok od tyłu ujawnia kątowanie varus. View Figure 1
2.Test blokowy Colemana wykrywa, czy koślawość tylnej części stopy jest pochodzenia pierwotnego, czy jest wtórnie spowodowana plantarflexion pierwszego śródstopia. Pięta i granica boczna osoby badanej „są” podparte 1-calowym blokiem, aby odciążyć pierwszy promień (rysunek 2). Jeśli koślawość tylnej części stopy jest skorygowana, deformacja jest napędzana przodostopiem (spowodowana przez plantifleksję pierwszego promienia). Test ten potwierdza również elastyczną naturę deformacji i możliwość zastosowania ortezy w celu skutecznego wyrównania stopy.
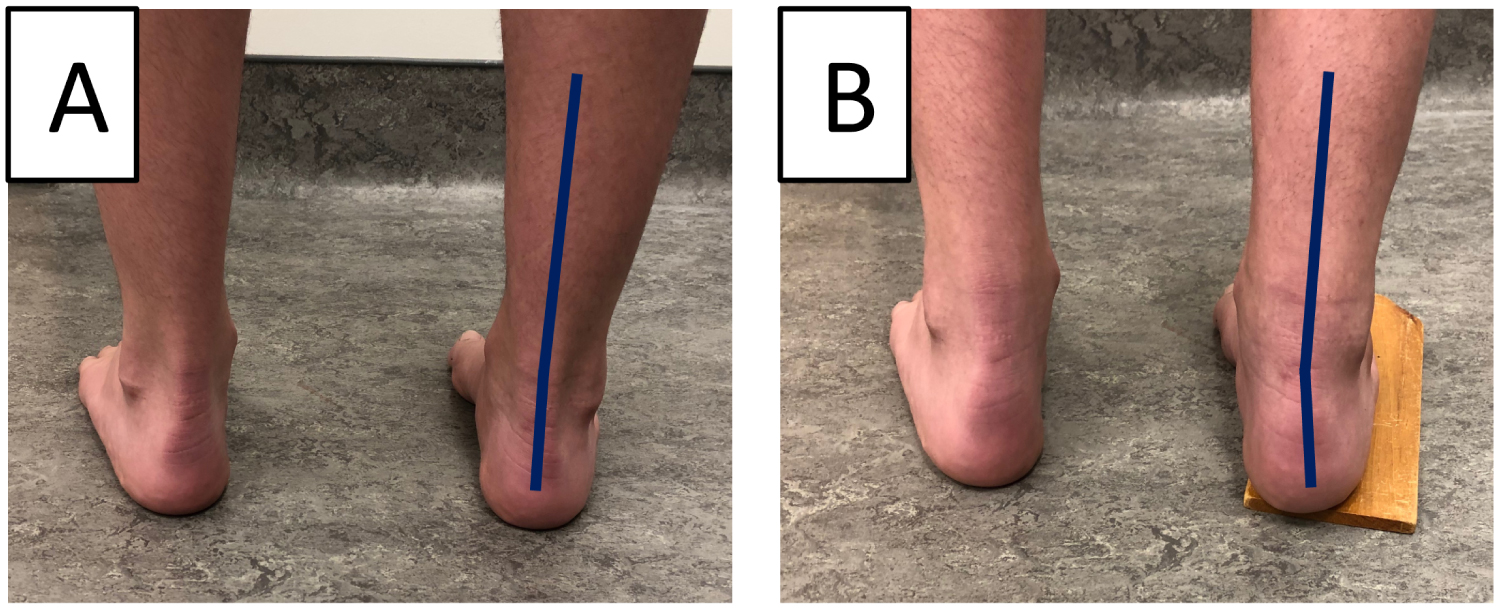 Ryc. 2: Test Colemana. (A) Stopa Cavovarusa bez blokady; (B) Korekcja z blokadą (dodatni test Colemana). Rysunek 2
Ryc. 2: Test Colemana. (A) Stopa Cavovarusa bez blokady; (B) Korekcja z blokadą (dodatni test Colemana). Rysunek 2
3.Test Silfverskiolda sprawdza, czy nie występuje equinus (ograniczone zgięcie grzbietowe) stawu skokowego lub napięcie mięśnia brzuchatego łydki. Normalne zgięcie grzbietowe powinno wynosić 10 i 20 stopni powyżej punktu neutralnego w pasywnym i aktywnym zgięciu kolana, odpowiednio (Rysunek 3) . Jeżeli zgięcie grzbietowe jest ograniczone tylko wtedy, gdy kolano jest w wyproście, wskazuje to na izolowany przykurcz mięśnia brzuchatego łydki. Jednakże, jeśli zgięcie grzbietowe jest ograniczone przy zgięciu i wyproście kolana, wskazuje to na przykurcz ścięgna Achillesa lub tylnej torebki stawowej stawu skokowego i podkolanowego, lub też na przednie uwypuklenie stawu skokowego.
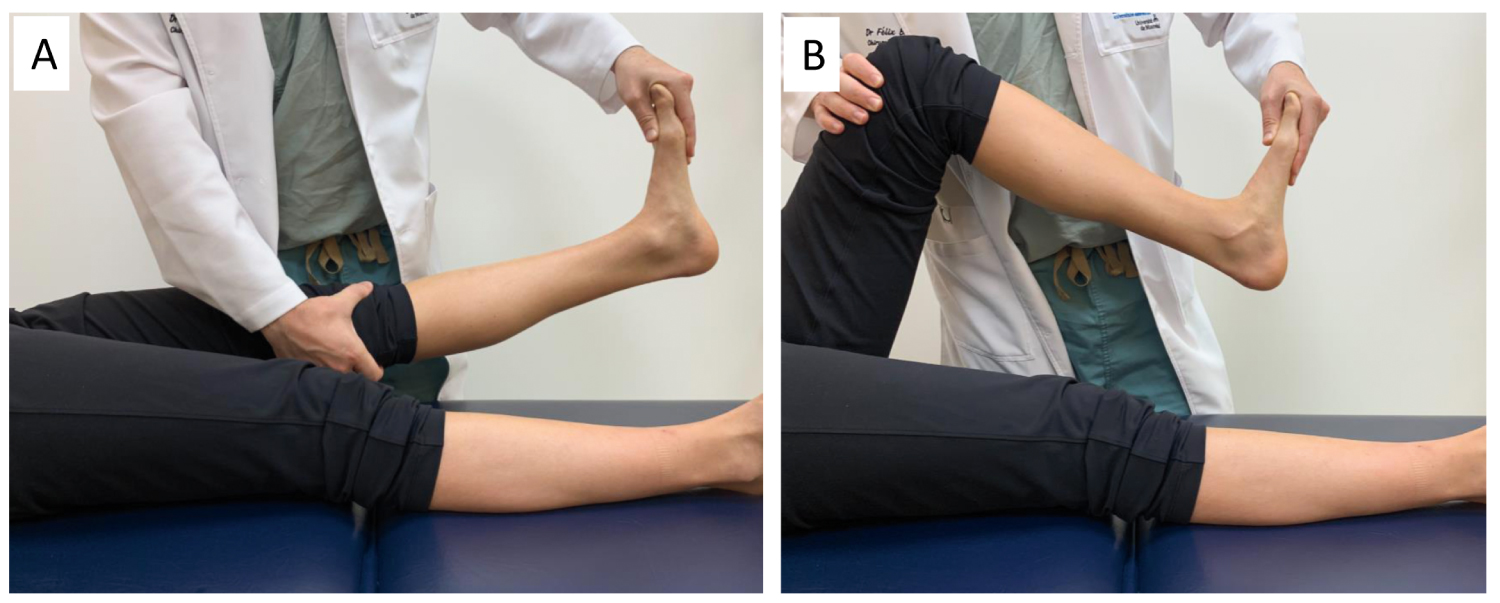 Ryc. 3: Test Silfverskiod oceniający bierne zgięcie grzbietowe stawu skokowego w (A) konfiguracji kolana; (B) zgięciu kolana. View Figure 3
Ryc. 3: Test Silfverskiod oceniający bierne zgięcie grzbietowe stawu skokowego w (A) konfiguracji kolana; (B) zgięciu kolana. View Figure 3
Stopa i wzór zużycia obuwia powinny być sprawdzone w celu wykrycia punktów nacisku, ponieważ waga będzie skoncentrowana bocznie (Rysunek 4) i być może nad pierwszą głową śródstopia. Przyśrodkowy kalosz pod pierwszym stawem śródstopno-paliczkowym (MTP) i boczną granicą stopy jest powszechny .
 Ryc. 4: Używany but lewej stopy cavovarus, pokazujący zużycie na bocznej krawędzi buta. View Figure 4
Ryc. 4: Używany but lewej stopy cavovarus, pokazujący zużycie na bocznej krawędzi buta. View Figure 4
Imaging
Ocena radiograficzna ma drugorzędne znaczenie, ponieważ korelacja z wynikami klinicznymi jest minimalna . Cztery główne wyniki badań radiologicznych, a mianowicie: Kąt Meary’ego , kąt nachylenia kości piętowej , kąt Hibba i wysokość łuku przyśrodkowego , mogą być widoczne na bocznym obciążonym zdjęciu radiologicznym (rysunek 5A i tabela 1). Poprzeczny kąt talowo-trzonowy (lub kąt Kite’a) (Rysunek 5B), rotacja talerza i przesunięcie tylne kości strzałkowej są widoczne na stojących radiogramach AP .
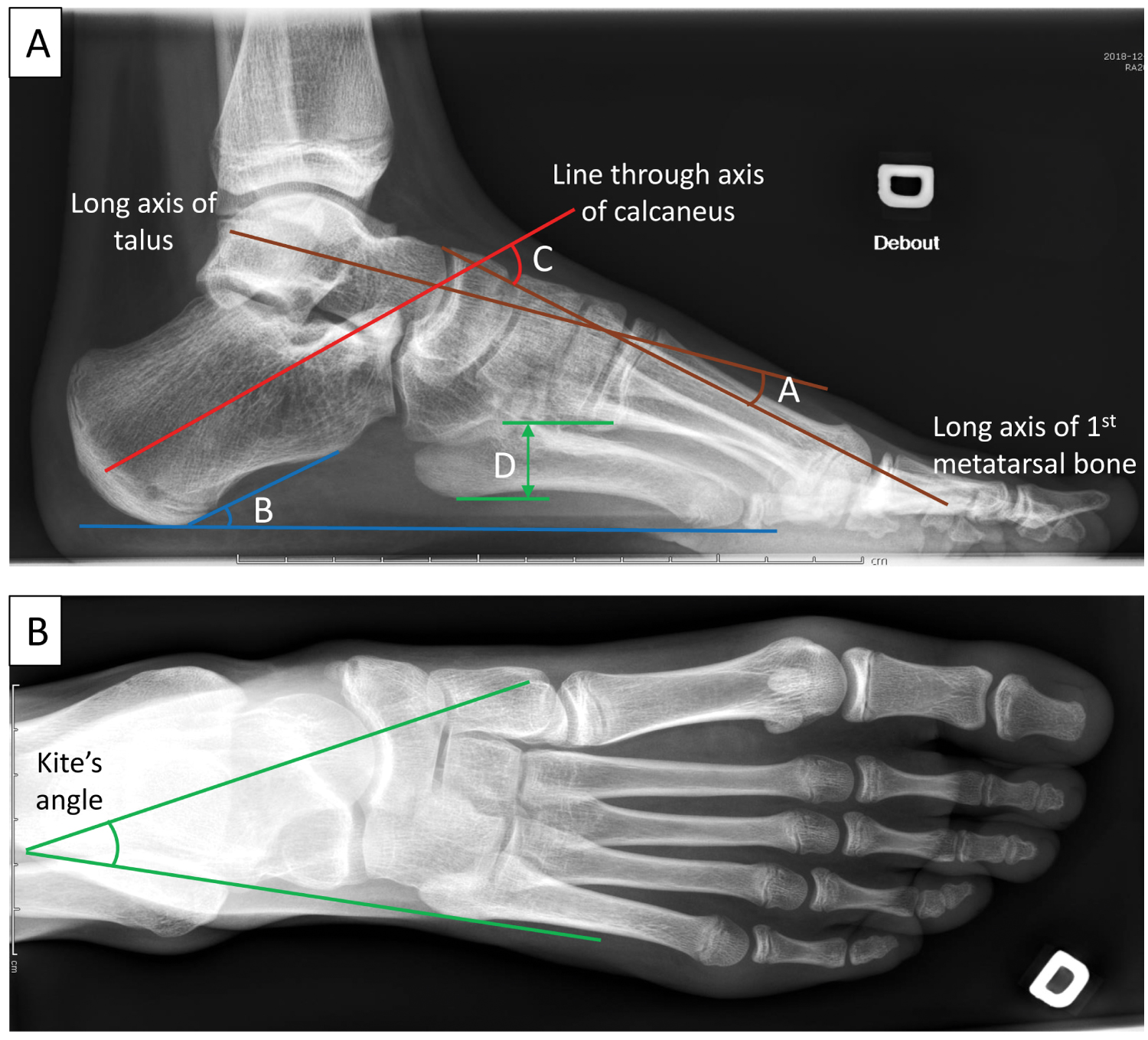 Ryc. 5: Ocena radiologiczna i pomiary prawej stopy cavovarus u 12-letniej pacjentki.(A): Radiogram boczny z obciążeniem wykazuje A) kąt Meary’ego B) kąt nachylenia kości piętowej C) kąt Hibbsa D) wysokość łuku przyśrodkowego.(B): Radiogram AP pokazujący kąt Kite’a. View Figure 5
Ryc. 5: Ocena radiologiczna i pomiary prawej stopy cavovarus u 12-letniej pacjentki.(A): Radiogram boczny z obciążeniem wykazuje A) kąt Meary’ego B) kąt nachylenia kości piętowej C) kąt Hibbsa D) wysokość łuku przyśrodkowego.(B): Radiogram AP pokazujący kąt Kite’a. View Figure 5
Table 1: Pomiary na bocznych radiogramach w pozycji stojącej z obciążeniem. View Table 1
Plantar Pressure Measurement
Obecne piśmiennictwo sugeruje, że dynamiczna pedobarografia jest idealną metodą dla pracowników służby zdrowia (klinicystów) do oceny deformacji i funkcji stóp, poprzez analizę wartości i rozkładu nacisku na stopę. Bardziej szczegółowo, jest ona pomocna dla chirurgów ortopedów w przed- i pooperacyjnej ocenie i klasyfikacji łagodnych do umiarkowanych deformacji cavovarus .
Normalne stopy
Normalny, neutralny łuk ma najmniejszą możliwość urazu z powodu równomiernego rozkładu nacisku plantarnego. Każde odchylenie od normy zwiększa ogólne wartości nacisku plantarnego w fazie stance chodu . Typowy, normalny cykl chodu charakteryzuje się największym ciśnieniem zlokalizowanym na pięcie i przodostopiu, natomiast przyśrodkowa część śródstopia ma znacznie mniejsze ciśnienie .
Istnieją dowody na progresję od wzoru płaskostopia u normalnych małych dzieci (poniżej 2 roku życia) do krzywoliniowego wzoru u starszych dzieci (powyżej 5 roku życia). Wraz z wiekiem zwiększa się procentowy udział maksymalnej siły na pięcie i przyśrodkowej części przodostopia, natomiast zmniejsza się procentowy udział maksymalnej siły i czas spędzony na przyśrodkowej części śródstopia. W związku z tym podczas badania pediatrycznego ciśnienia podeszwowego należy wziąć pod uwagę odpowiednie dopasowanie wiekowe.
Podeszwowa stopa cavovarusa
Podeszwowa stopa cavovarusa z przodostopiem napędzanym cavovarusa (pozytywny test Coleman block) prezentuje się ze zwiększonym naciskiem na piętę i być może na pierwszą głowę śródstopia. W statycznej postawie stojącej, subtelna stopa cavovarusa wykazuje mniejszy lub zmniejszony nacisk na śródstopie w porównaniu z normalną stopą (Ryc. 6). Jednak podczas chodu, gdy stan ten postępuje i obejmuje rotację tylnej części stopy i śródstopia, dochodzi do zwiększonego nacisku na boczny aspekt stopy i piętę. Na przykład, w badaniu przeprowadzonym przez Shojaedin i wsp. stwierdzono znacznie niższe ciśnienie szczytowe na przyśrodkowym śródstopiu i większe ciśnienie szczytowe na piętach i palcach u zawodników badmintona z deformacją cavovarus, w porównaniu do normalnych kontroli .
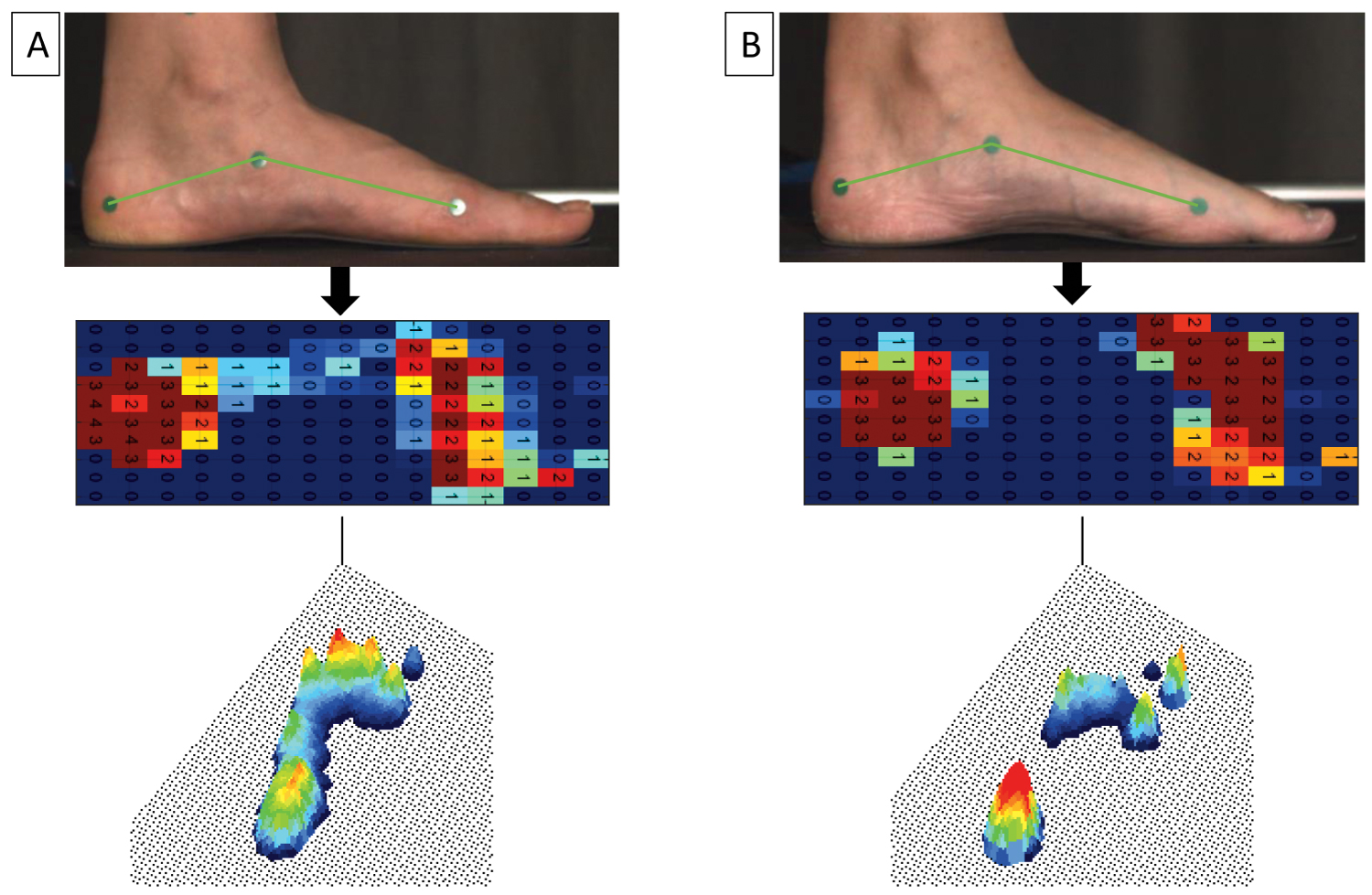 Ryc. 6: Statyczna pedobarografia stojąca w (A) normalnych vs (B) stopach cavus. View Figure 6
Ryc. 6: Statyczna pedobarografia stojąca w (A) normalnych vs (B) stopach cavus. View Figure 6
Badania stóp cavovarus z ciężką deformacją wykazały, że tylko boczna granica przenosi znaczny ciężar podczas pomiaru rozkładu nacisku na stopę . U pacjentów, którzy symulowali odwrotne wzorce chodu, centrum nacisku było usytuowane bardziej bocznie. Poważne stopy koślawe miały większe całkowite ciśnienie w bocznym śródstopiu i bocznym przodostopiu, a zmniejszone ciśnienie w przyśrodkowym przodostopiu. Miały one również zmniejszone i opóźnione początkowe siły szczytowe haluksa, podczas gdy pierwszy staw śródstopno-paliczkowy wykazywał większe ciśnienie w porównaniu z normalnymi stopami. Dynamiczna pedobarografia była w stanie wykryć poprawę wzorców szczytowego ciśnienia podeszwowego, całek czasowych ciśnienia i powierzchni kontaktu w pooperacyjnej chirurgicznej korekcji deformacji cavovarus. Była ona również w stanie wykryć nadmierne korekcje śródstopia.
Związane patologie/urazy
Patologie związane z subtelną stopą cavovarus (Ryc. 7) obejmują niestabilność stawu skokowego , patologie ścięgna okołokostnego , złamania stresowe szczególnie przy 5. głowie śródstopia , zapalenie powięzi podeszwowej , zapalenie stawu skokowego , zapalenie przedniej części stopy , uszkodzenie osteochondralne talara , mechaniczna metatarsalgia , zaburzenia w obrębie sesamoidów haluksów , nerwiak Mortona , hallux valgus oraz ból w bocznym odcinku stopy . Ścięgno Achillesa, które staje się wtórnym odwracaczem, jest również często patologiczne .
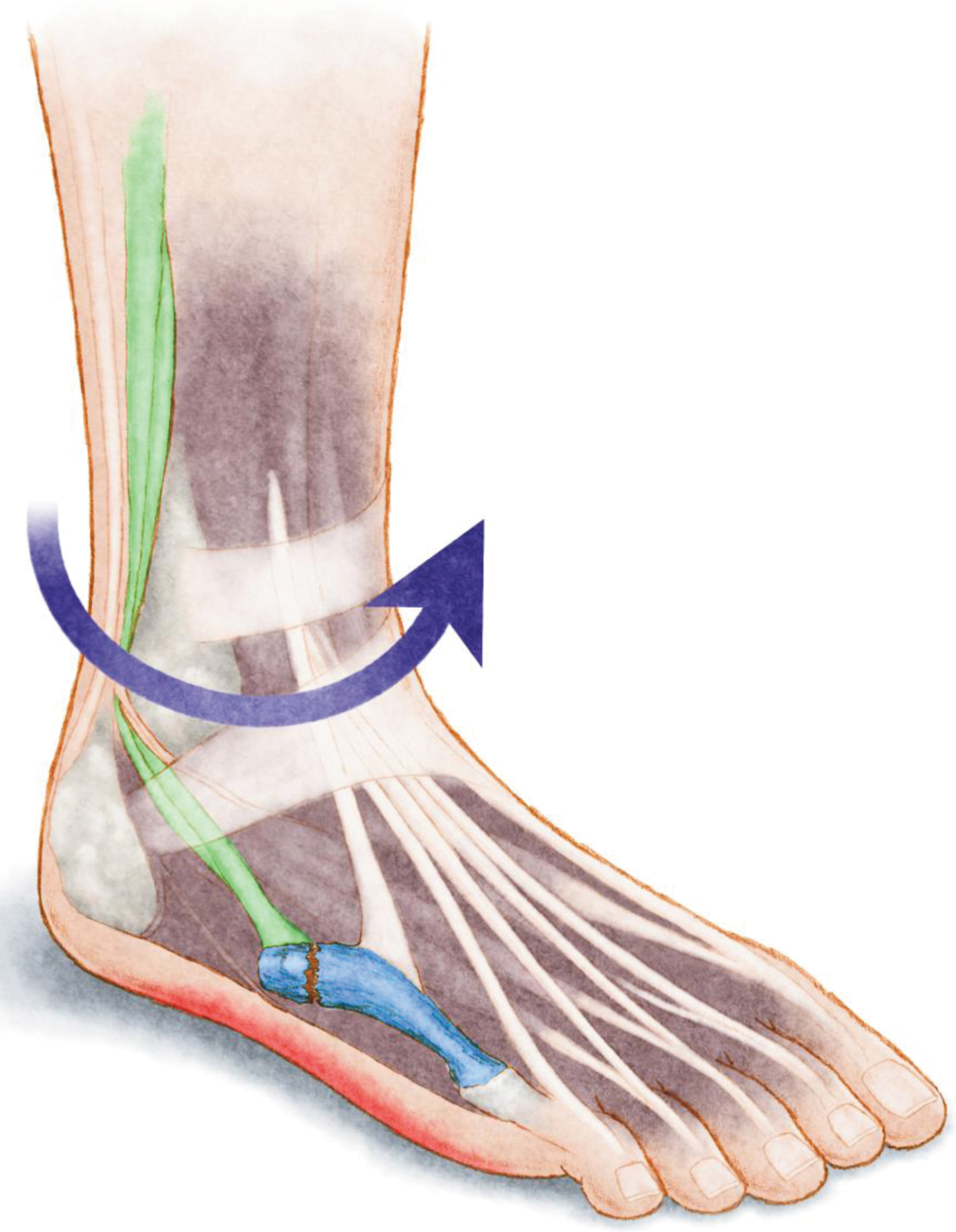 Ryc. 7: Ilustracja anatomiczna przedstawiająca najczęstsze urazy obserwowane w subtelnych stopach cavovarus: Niestabilność stawu skokowego (fioletowa strzałka), tendinopatia okołokostkowa (zielona), zapalenie powięzi podeszwowej (czerwona) oraz złamanie stresowe 5. kości śródstopia (niebieska). View Figure 7
Ryc. 7: Ilustracja anatomiczna przedstawiająca najczęstsze urazy obserwowane w subtelnych stopach cavovarus: Niestabilność stawu skokowego (fioletowa strzałka), tendinopatia okołokostkowa (zielona), zapalenie powięzi podeszwowej (czerwona) oraz złamanie stresowe 5. kości śródstopia (niebieska). View Figure 7
Zwichnięcia stawu skokowego
Zwichnięcia kostki bocznej są jednym z najczęstszych urazów sportowych, szczególnie w piłce nożnej, i wiele badań zostało przeprowadzonych w celu zbadania czynników ryzyka. Zwiększona supinacja stawu skokowego, zwiększona plantarfleksja stopy (na przykład podczas przyłożenia w piłce nożnej) i opóźniony czas reakcji mięśni okostnej, są krytycznymi czynnikami etiologicznymi urazów skręcenia stawu skokowego. Stopy Cavovarus są bardziej podatne na zwichnięcia kostki bocznej, ponieważ stopa nie może odpowiednio pronować, wtórnie do dysfunkcji mięśni okostnej. Po skręceniu, anatomiczne ustawienie jest zachowane z wyjątkiem zwiększonego zakresu ruchu w tył i w tył w kontuzjowanej kostce.
Badania donoszą, że nierównowaga siły mięśniowej, taka jak podwyższony stosunek siły wyprostu do wyprostu, większa siła zgięcia podeszwowego i mniejszy stosunek siły zgięcia grzbietowego do zgięcia podeszwowego, wszystkie te czynniki mają wpływ na częstsze występowanie skręceń stawu skokowego z odwróceniem. Inne wewnętrzne czynniki ryzyka obejmowały deformację cavovarus lub subtelną stopę cavovarus, historię poprzednich zwichnięć stawu skokowego o wysokim stopniu zaawansowania (silne dowody, ale nie jednomyślne), aktywność fizyczną, zwiększoną szerokość stopy, zmniejszone zgięcie grzbietowe kostki, zwiększone wyprostowanie kości piętowej, niestabilność stawu skokowego, uszkodzenie nerwu proksymalnie do więzadła bocznego stawu skokowego i upośledzoną propriocepcję. Dominacja kończyny może być również czynnikiem ryzyka, ale nie jest jasne, czy zwiększone ryzyko występuje tylko dla kostki dominującej, czy też nie ma różnicy ryzyka między kostkami. Należy zauważyć, że uogólniona luźność stawu, stabilność więzadeł stawu skokowego i anatomiczne ustawienie (oprócz ruchu podtalerza) stopy nie były znaczącymi czynnikami ryzyka urazu skręcenia stawu skokowego .
Extrinsic czynniki ryzyka dla ostrego skręcenia więzadeł stawu skokowego w sporcie obejmowały sztuczną trawę, nie rozciąganie przed ćwiczeniami, gorszą równowagę pojedynczej nogi, zwiększoną intensywność sportu (podczas zawodów) i używanie butów z komórkami powietrznymi (ale nie innych typów butów). Otyłość, a dokładniej moment bezwładności (kwadrat wzrostu razy waga), jest wysoce predykcyjna dla skręceń stawu skokowego.
Przewlekła niestabilność stawu skokowego
Powtarzające się skręcenia stawu skokowego były związane z późnymi następstwami, takimi jak przewlekła niestabilność stawu skokowego, ból, krepitus, obrzęk, sztywność i zapalenie stawów, co sugeruje znaczenie zapobiegania. Pacjenci, którzy skarżą się na ich kostka ustępuje podczas ruchów mają albo mechaniczne lub funkcjonalne niestabilności .
Pacjenci z przewlekłą niestabilnością kostki mają tendencję do częstszego występowania wysokich łuków stóp, supinacji i deformacji cavovarus. Osoby z przewlekłą niestabilnością stawu skokowego mają również zmieniony wzorzec chodu w porównaniu do normalnych kontroli. Obciążają one w większym stopniu śródstopie i przodostopie, co powoduje boczne przesunięcie środka nacisku i bardziej boczny chód. W rezultacie, wahają się przy obciążaniu przodostopia i palców pod koniec fazy stania, ponieważ są niestabilne w plantarflexion . Różni się to znacząco od zdrowych kontroli i pacjentów z bocznym zwichnięciem stawu skokowego, u których nie rozwinęła się przewlekła niestabilność stawu skokowego. Uważa się, że albo większa inwersja tylnej części stopy, albo zmniejszona ewersja (z powodu zmniejszonej aktywności mięśni okostnej) powoduje większe obciążenie bocznej tylnej części stopy podczas chodu.
Biorąc pod uwagę powyższe informacje, wydaje się, że deformacja cavovarus stopy może predysponować osoby badane do przewlekłej niestabilności stawu skokowego. Konieczne są dalsze badania w celu sprawdzenia, czy nieleczona subtelna stopa cavovarus jest predyktorem przewlekłej niestabilności stawu skokowego. Ponadto, stopa cavovarus jest predyktorem niepowodzenia operacyjnego w leczeniu przewlekłej niestabilności stawu skokowego, jeśli deformacja nie jest skorygowana w czasie operacji .
Patologie ścięgien podkolanowych
Subtelne schorzenie stopy cavovarus powoduje, że boczne struktury tkanek miękkich, takie jak więzadło przednie talowo-piszczelowe i ścięgna podkolanowe, są rozciągane podczas chodu. Powoduje to nadaktywność ścięgna kości ramiennej i jest związane z tendinopatią i rozerwaniem ścięgna kości ramiennej .
W literaturze wykazano również, że przewlekła niestabilność stawu skokowego może prowadzić do deficytów siły kości ramiennej, czasu reakcji mięśni kości ramiennej, podwichnięcia kości ramiennej i upośledzenia propriocepcji stawu skokowego .
Złamania stresowe
Chodzenie po bocznej stronie stopy zwiększa ryzyko złamań stresowych czwartej i piątej kości śródstopia oraz kości sześciennej. Kości półksiężycowate, kość młoteczkowa przyśrodkowa, piszczel i kość strzałkowa również mają większą częstość występowania złamań stresowych, ponieważ istnieje znacznie większe ciśnienie na bocznym aspekcie stopy .
Leczenie zachowawcze
Obszerny przegląd leczenia jest poza zakresem tego przeglądu. Dlatego też przedstawiony zostanie krótki przegląd. Identyfikacja typu stopy sportowców (lub kontrola wzorców zniszczenia ich obuwia) mogłaby zapobiec tym urazom związanym z nadużyciem poprzez dostosowanie obuwia do ich stóp (ryc. 8). Postępowanie w przypadku patologii związanych z subtelną stopą cavovarus powinno być ukierunkowane na patologię ustawienia przed jakimikolwiek naprawami więzadeł bocznych/ścięgien, aby uniknąć nawrotu objawów. W większości przypadków stopa cavovarus jest elastyczna i wskazane jest postępowanie zachowawcze. Leczenie powinno obejmować elastyczne lub półsztywne, neutralne wkładki ortopedyczne w celu odciążenia bocznego przodostopia (Ryc. 9). W rzeczywistości, jedyną uzgodnioną interwencją ochronną w literaturze było przepisanie półsztywnych ortez dla piłkarzy z historią wcześniejszego skręcenia stawu skokowego i wszystkich koszykarzy, prawdopodobnie dlatego, że poprawiało to propriocepcję . Fizjoterapia i gastrocnemius ćwiczenia rozciągające powinny być wykonane, jak również . Gdy deformacja cavus jest napędzana przez przednią część stopy, odpowiednia orteza powinna mieć odstawienie bocznej części przodostopia, wraz z recesją pod pierwszym promieniem i niższym wsparciem pod łukiem . W przypadku deformacji tylnej stopy można zastosować ortezę z bocznym klinem na pięcie, ale może ona nie być pomocna ze względu na sztywność tylnej części stopy .
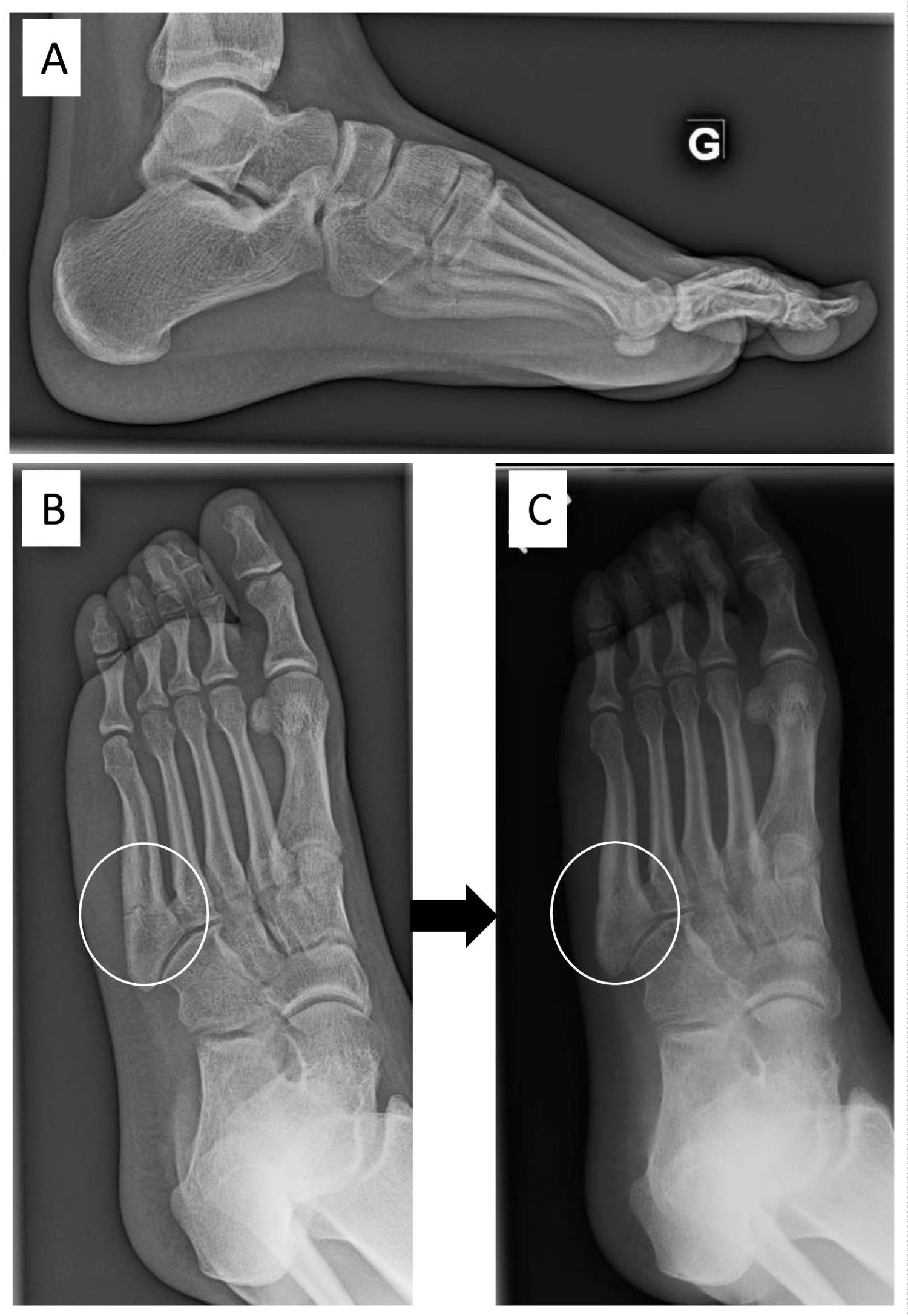 Ryc. 8: 16-letnia zawodniczka piłki nożnej ze złamaniem piątej kości śródstopia w lewej stopie. Była leczona w gipsie bez obciążania przez 2 miesiące i stopniowo powróciła do uprawiania sportu. W tym samym miesiącu złamała 5. kość śródstopia (A, B). Ponownie nosiła gips i powoli się goiła. Po 3 miesiącach, jej subtelna stopa cavovarus została skorygowana za pomocą wkładki. (C) Po 6 miesiącach była klinicznie bezobjawowa, wróciła do gry w piłkę nożną z wkładką i nie doznała ponownego złamania. View Figure 8
Ryc. 8: 16-letnia zawodniczka piłki nożnej ze złamaniem piątej kości śródstopia w lewej stopie. Była leczona w gipsie bez obciążania przez 2 miesiące i stopniowo powróciła do uprawiania sportu. W tym samym miesiącu złamała 5. kość śródstopia (A, B). Ponownie nosiła gips i powoli się goiła. Po 3 miesiącach, jej subtelna stopa cavovarus została skorygowana za pomocą wkładki. (C) Po 6 miesiącach była klinicznie bezobjawowa, wróciła do gry w piłkę nożną z wkładką i nie doznała ponownego złamania. View Figure 8
 Figure 9: Subtelna korekcja cavovarus prawej stopy przy użyciu ortezy. (A) Ustawienie Varus stopy prawej; (B) Orteza Plantarna korygująca hiperfleksję 1. kości śródstopia poprzez cieńszą część przyśrodkową zaznaczoną na czerwono oraz; (C) Korekcja stopy z ortezą pokazująca prawidłowe ustawienie. View Figure 9
Figure 9: Subtelna korekcja cavovarus prawej stopy przy użyciu ortezy. (A) Ustawienie Varus stopy prawej; (B) Orteza Plantarna korygująca hiperfleksję 1. kości śródstopia poprzez cieńszą część przyśrodkową zaznaczoną na czerwono oraz; (C) Korekcja stopy z ortezą pokazująca prawidłowe ustawienie. View Figure 9
Surgical management
Procedury dla stopy cavovarus są zindywidualizowane i mogą obejmować osteotomię bocznego przemieszczenia kości piętowej, uwolnienie powięzi podeszwowej, osteotomię zgięcia grzbietowego pierwszego śródstopia, przeniesienie ścięgna mięśnia ościstego długiego do brevis, operację ścięgna mięśnia ościstego (Rycina 10), wydłużenie ścięgna Achillesa i artrodezę, jeśli jest ciężka. U sportowców na wysokim poziomie, którzy muszą wrócić do gry, lub w przypadkach opornych na leczenie, operacja jest wskazana i często obejmuje osteotomię pierwszego promienia, która ma bardzo wysoki wskaźnik sukcesu. Po operacji, sportowiec będzie w szynie przez dwa tygodnie bez dźwigania ciężaru ciała, a następnie przejdzie do zdejmowanego buta do chodzenia i powrotu do uprawiania sportu w ciągu 12 tygodni.
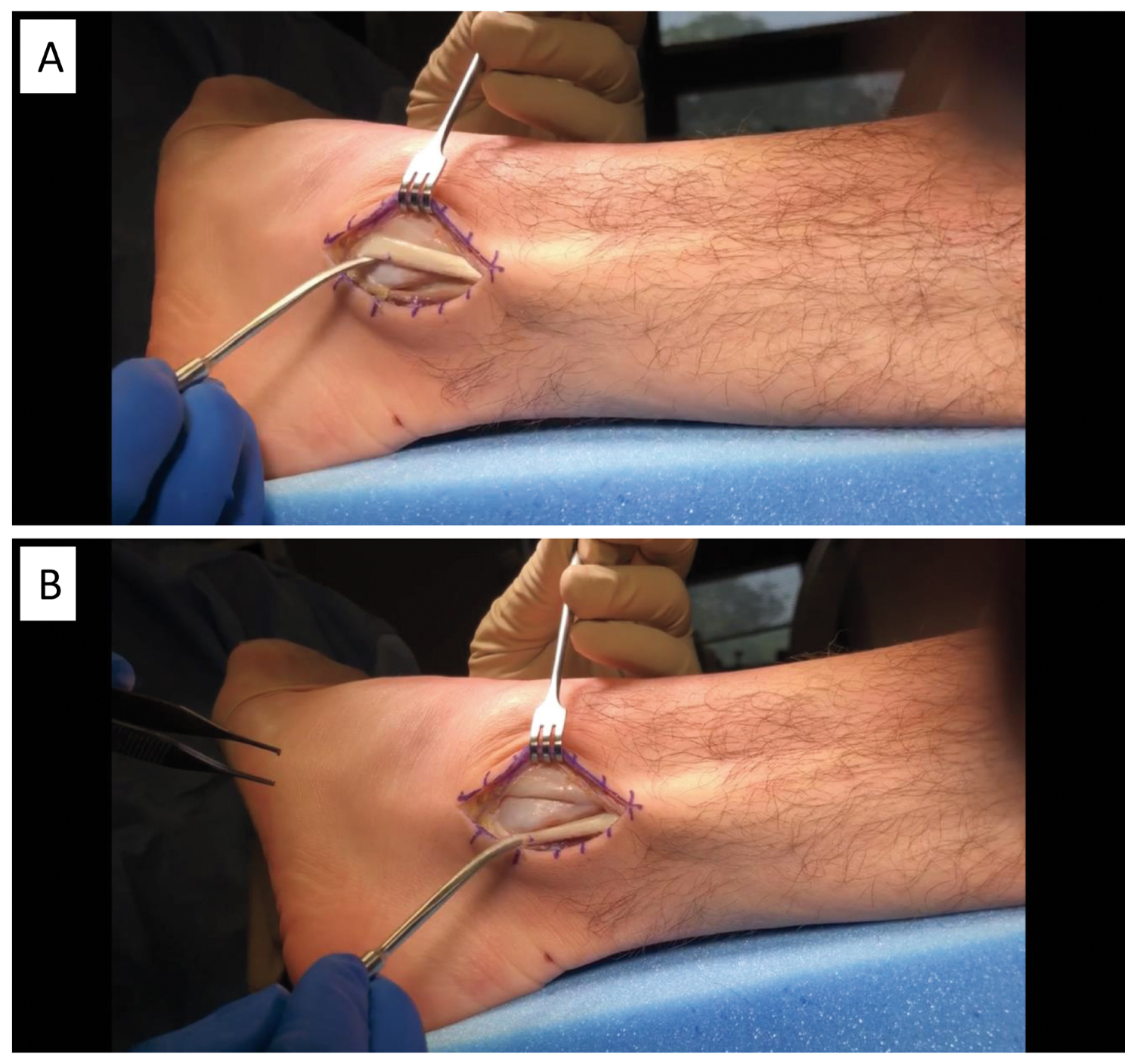 Ryc. 10: Operacja ścięgien kości ramiennej dla przewlekłej niestabilności lewej stopy z subtelnym cavovarus. (A) Ścięgna kości ramiennej przemieszczone zza kłykcia bocznego; (B) Ścięgna kości ramiennej w anatomicznej pozycji za kłykciem bocznym. View Figure 10
Ryc. 10: Operacja ścięgien kości ramiennej dla przewlekłej niestabilności lewej stopy z subtelnym cavovarus. (A) Ścięgna kości ramiennej przemieszczone zza kłykcia bocznego; (B) Ścięgna kości ramiennej w anatomicznej pozycji za kłykciem bocznym. View Figure 10
Perspektywy
Subtelna stopa cavovarus stawia sportowca w grupie zwiększonego ryzyka dla różnych patologii stopy i stawu skokowego. Diagnoza powinna być oparta na badaniu fizykalnym, radiogramach stóp stojących oraz, jeśli to możliwe, na dynamicznej pedobarografii. Subtelne ustawienie stopy cavovarus powinno być poszukiwane w każdym przypadku przewlekłej patologii bocznej stopy i stawu skokowego, aby wspomóc leczenie i zapobiec nawrotom po powrocie do sportu. Wczesna identyfikacja i interwencja z zastosowaniem leczenia zachowawczego, takiego jak półsztywne ortezy na stopę, mogłaby ostatecznie stać się środkiem zapobiegania urazom u sportowców uprawiających sporty o podwyższonym ryzyku.
Konflikty interesów i źródła finansowania
Stéphane Leduc jest konsultantem firmy Stryker. Instytucja (HSCM) otrzymała finansowanie na cele badawcze i edukacyjne od: Arthrex, Conmed, Depuy, Linvatec, Smith & Nephew, Stryker, Synthes, Tornier, Wright, Zimmer Biomet. W przypadku pozostałych autorów, żaden nie zadeklarował.
Badania te zostały przeprowadzone w ramach działalności TransMedTech Institute i dzięki, częściowo, finansowaniu z Canada First Research Excellence Fund.
Podziękowania
Autorzy chcieliby podziękować Kathleen Beaumont za edycję i korektę manuskryptu.
- Aminian A, Sangeorzan BJ (2008) The anatomy of cavus foot deformity. Foot Ankle Clin 13: 191-198.
- Deben SE, Pomeroy GC (2014) Subtelna stopa cavus: Diagnostyka i postępowanie. J Am Acad Orthop Surg 22: 512-520.
- Manoli A, Graham B (2005) Subtelna stopa cavus, „the underpronator”. Foot Ankle Int 26: 256-263.
- Manoli A, Graham B (2018) Kliniczne i nowe aspekty subtelnej stopy cavus: Przegląd dodatkowego dwunastoletniego doświadczenia. Fuss Sprungg 16: 3-29.
- Schwend RM, Drennan JC (2003) Cavus foot deformity in children. J Am Acad Orthop Surg 11: 201-211.
- Rosenbaum AJ, Lisella J, Patel N, Phillips N (2014) The cavus foot. Med Clin North Am 98: 301-312.
- Morrison KE, Kaminski TW (2007) Foot characteristics in association with inversion ankle injury. J Athl Train 42: 135-142.
- Sanches de Oliveira Junior A, Godoy dos Santos AL, Augusto de Souza Nery C, Marion Alloza JF, Pires Prado M (2018) Subtelna stopa cavus. Sci J Foot Ankle 12: 112-116.
- Alexander IJ, Johnson KA (1989) Assessment and management of pes cavus in Charcot-Marie-Tooth disease. Clin Orthop Relat Res 246: 273-281.
- Burns J, Crosbie J, Hunt A, Ouvrier R (2005) The effect of pes cavus on foot pain and plantar pressure. Clin Biomech 20: 877-882.
- Kaplan JRM, Aiyer A, Cerrato RA, Jeng CL, Campbell JT (2018) Operative treatment of the cavovarus foot. Foot Ankle Int 39: 1370-1382.
- Chilvers M, Manoli A 2nd (2008) The subtle cavus foot and association with ankle instability and lateral foot overload. Foot Ankle Clin 13: 315-324.
- Maskill MP, Maskill JD, Pomeroy GC (2010) Surgical management and treatment algorithm for the subtle cavovarus foot. Foot Ankle Int 31: 1057-1063.
- Abbasian A, Pomeroy G (2013) The idiopathic cavus foot-not so subtle after all. Foot Ankle Clin 18: 629-642.
- Chang CH, Miller F, Schuyler J (2002) Dynamic pedobarograph in evaluation of varus and valgus foot deformities. J Pediatr Orthop 22: 813-818.
- Aebi J, Horisberger M, Frigg A (2017) Radiographic study of pes planovarus. Foot Ankle Int 38: 526-531.
- Meyr AJ, Wagoner MR (2015) Descriptive quantitative analysis of rearfoot alignment radiographic parameters. J Foot Ankle Surg 54: 860-871.
- Louie PK, Sangeorzan BJ, Fassbind MJ, Ledoux WR (2014) Talonavicular joint coverage and bone morphology between foot types. J Orthop Res 32: 958-966.
- Peden SC, Tanner JC, Manoli A (2018) Posterior fibula of pes cavus: Real of artifact? Odpowiedź na podstawie przekrojowego obrazowania. J Surg Orthop Adv 27: 255-260.
- Alvarez C, De Vera M, Chhina H, Black A (2008) Normative data for the dynamic pedobarographic profiles of children. Gait Posture 28: 309-315.
- Metaxiotis D, Accles W, Pappas A, Doederlein L (2000) Dynamic Pedobarography (DPB) in operative management of cavovarus foot deformity. Foot Ankle Int 21: 935-947.
- O’Brien DL, Tyndyk M (2014) Effect of arch type and body mass index on plantar pressure distribution during stance phase of gait. Acta Bioeng Biomech 16: 131-135.
- Bowen TR, Miller F, Castagno P, Richards J, Lipton G (1998) A method of dynamic foot-pressure measurement for the evaluation of pediatric orthopaedic foot deformities. J Pediatr Orthop 18: 789-793.
- Crosbie J, Burns J, Ouvrier RA (2008) Pressure characteristics in painful pes cavus feet resulting from Charcot-Marie-Tooth disease. Gait Posture 28: 545-551.
- Shojaedin SS, Bazipoor P, Abdollahi I, Shahhosseini A (2016) Comparison of Plantar Loading Characteristics During Two Fundamental Badminton Movements Between the Individuals With Cavovarus Foot Deformity and the Ones With Normal Foot. Physical Treatments – Specific Physical Therapy Journal 6: 155-160.
- Buldt AK, Allan JJ, Landorf KB, Menz HB (2018) The relationship between foot posture and plantar pressure during walking in adults: A systematic review. Gait Posture 62: 56-67.
- Lugade V, Kaufman K (2014) Center of pressure trajectory during gait: A comparison of four foot positions. Gait Posture 40: 719-722.
- Nandikolla VK, Bochen R, Meza S, Garcia A (2017) Experimental gait analysis to study stress distribution of the human foot. J Med Eng 2017: 3432074.
- Buldt AK, Forghany S, Landorf KB, Levinger P, Murley GS, et al. (2018) Foot posture is associated with plantar pressure during gait: A comparison of normal, planus and cavus feet. Gait Posture 62: 235-240.
- Larsen E, Angermann P (1990) Association of ankle instability and foot deformity. Acta Orthop Scand 61: 136-139.
- Engebretsen AH, Myklebust G, Holme I, Engebretsen L, Bahr R (2010) Intrinsic risk factors for acute ankle injuries among male soccer players: A prospective cohort study. Scand J Med Sci Sports 20: 403-410.
- Nyska M, Shabat S, Simkin A, Neeb M, Matan Y, et al. (2003) Dynamic force distribution during level walking under the feet of patients with chronic ankle instability. Br J Sports Med 37: 495-497.
- Baumhauer JF, Alosa DM, Renström AF, Trevino S, Beynnon B (1995) A prospective study of ankle injury risk factors. Am J Sports Med 23: 564-570.
- Fong DT, Chan Y-Y, Mok K-M, Yung PS, Chan K-M (2009) Understanding acute ankle ligamentous sprain injury in sports. Sports Med Arthrosc Rehabil Ther Technol 1: 14.
- Barker HB, Beynnon BD, Renström PA (1997) Ankle injury risk factors in sports. Sports Med 23: 69-74.
- Morrison KE, Hudson DJ, Davis IS, Richards JG, Royer TD, et al. (2010) Plantar pressure during running in subjects with chronic ankle instability. Foot Ankle Int 31: 994-1000.
- Lynch SA, Renström PA (1999) Treatment of acute lateral ankle ligament rupture in athlete. Conservative versus surgical treatment. Sports Med 27: 61-71.
- Hertel J (2002) Functional anatomy, pathomechanics, and pathophysiology of lateral ankle instability. J Athl Train 37: 364-375.
- Duenas L, Ferrandis R, Martinez A, Candel J, Arnau F, et al. (2002) Application of biomechanics to the prevention of overload injuries in elite soccer players. ISBS – Conference Proceedings Archive.
- DiGiovanni CW, Brodsky A (2006) Current concepts: Niestabilność boczna stawu skokowego. Foot Ankle Int 27: 854-866.
- Krause F, Seidel A (2018) Malalignment and lateral ankle instability. Foot Ankle Clinics 23: 593-603.
- Kiskaddon EM, Meeks BD, Roberts JJ, Laughlin RT (2018) Plantar fascia release through a single lateral incision in the operative management of a cavovarus foot: A cadaver model analysis of the operative technique. J Foot Ankle Surg 57: 681-684.
- Sanpera Jr I, Frontera-Juan G, Sanpera-Iglesias J, Corominas-Frances L (2018) Innovative treatment for pes cavovarus: A pilot study of 13 children. Acta Orthopaedica 89: 668-673.
- Desai SN, Grierson R, Manoli A (2010) The cavus foot in athletes: Fundamenty badania i leczenia. Oper Tech Sports Med 18: 27-33.
- Vienne P, Schöniger R, Helmy N, Espinosa N (2007) Hindfoot instability in cavovarus deformation: Static and dynamic balancing. Foot Ankle Int 28: 96-102.
Citation
Green B, Anne-Laure M, Leduc S, Marie-Lyne N (2020) Subtle Cavovarus Foot: A Missed Risk Factor for Chronic Foot and Ankle Pathologies. Int J Foot Ankle 4:048. doi.org/10.23937/2643-3885/1710048
.