Original Editors
Top Contributors – Adam Bockey, Elise Jespers, Elaine Lonnemann, Kim Jackson and Wendy Walker
Definicja/opis
Spondyloartropatie są zróżnicowaną grupą zapalnych zapaleń stawów, które mają pewne wspólne genetyczne czynniki predysponujące i cechy kliniczne. Grupa ta obejmuje przede wszystkim zesztywniające zapalenie stawów kręgosłupa, reaktywne zapalenie stawów (w tym zespół Reitera), łuszczycowe zapalenie stawów, spondyloartropatię związaną z nieswoistymi chorobami zapalnymi jelit oraz spondyloartropatię niezróżnicowaną. Poziom 5
Pierwotnymi miejscami patologicznymi są stawy krzyżowo-biodrowe, kostne wstawki pierścienia włóknistego krążków międzykręgowych i stawy apofyzalne kręgosłupa.
Zesztywniające zapalenie stawów kręgosłupa (ZZSK) znane również jako choroba Marie- Strumpell lub kręgosłup bambusowy, jest artropatią zapalną szkieletu osiowego, zwykle obejmującą stawy krzyżowo-biodrowe, stawy apofyzjalne, stawy nadkręgowe i artykulacje krążków międzykręgowych. ZZSK jest przewlekłą, postępującą chorobą zapalną, powodującą zapalenie stawów kręgosłupa, które może prowadzić do silnego, przewlekłego bólu i dyskomfortu. W zaawansowanych stadiach, zapalenie może prowadzić do tworzenia się nowych kości w kręgosłupie, powodując fuzję kręgosłupa w ustalonej pozycji, często tworząc pochyloną do przodu postawę.
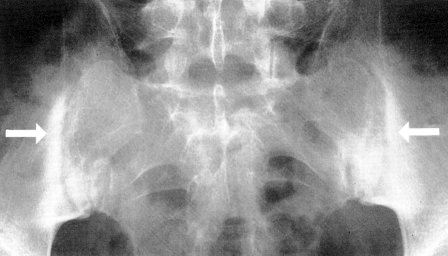
Anatomia klinicznie istotna
Kręgosłup składa się z 24 kręgów: siedmiu kręgów szyjnych, dwunastu kręgów piersiowych i pięciu kręgów lędźwiowych. Kręgi są połączone ze sobą więzadłami i oddzielone krążkami międzykręgowymi. Krążki składają się z wewnętrznego jądra miażdżystego (nucleus pulposus) i zewnętrznego pierścienia włóknistego (annulus fibrosis), składającego się z pierścieni włóknistych.
Pacjenci ze spondyloartropatią mają dużą skłonność do zapaleń w miejscach, gdzie ścięgna, więzadła i torebki stawowe przyczepiają się do kości. Miejsca te znane są jako entheses. Poziom 5
Staw krzyżowo-biodrowy składa się z części chrzęstnej i przedziału włóknistego (lub więzadłowego) z bardzo silnymi przednimi i tylnymi więzadłami krzyżowo-biodrowymi. To sprawia, że staw krzyżowo-biodrowy jest amphiarthrosis z ruchem ograniczonym do niewielkiej rotacji i translacji. Inną specyficzną cechą SIJ jest to, że dwa różne rodzaje chrząstki pokrywają obie powierzchnie stawowe. Podczas gdy chrząstka krzyżowa jest czysto hialinowa, strona biodrowa pokryta jest mieszanką chrząstki hialinowej i włóknistej. Ze względu na swoje włóknisto-chrzęstne komponenty, staw krzyżowo-biodrowy jest tak zwaną entezą stawową.Poziom 1B
Epidemiologia /Etiologia
Zesztywniające zapalenie stawów kręgosłupa (najczęstsza spondyloartropatia) występuje z częstością 0,1 do 0,2% w ogólnej populacji Stanów Zjednoczonych i jest związane z częstością występowania HLA-B27. Kryteria diagnostyczne dla spondyloartropatii zostały opracowane dla celów badawczych, kryteria te rzadko są prawie nie stosowane w praktyce klinicznej. Nie ma testu laboratoryjnego do diagnozowania zesztywniającego zapalenia stawów kręgosłupa, ale stwierdzono, że gen HLA-B27 jest obecny u około 90 do 95 procent dotkniętych nim białych pacjentów w Europie Środkowej i Ameryce Północnej Poziom 5
AS występuje 3 razy częściej u mężczyzn niż u kobiet i najczęściej rozpoczyna się w wieku 20-40 lat. (Poziom 5) Ostatnie badania wykazały, że ZZSK może występować równie często u kobiet, ale jest rzadziej diagnozowane ze względu na łagodniejszy przebieg choroby, z mniejszą liczbą problemów z kręgosłupem i większym zaangażowaniem stawów, takich jak kolana i kostki. Częstość występowania ZZSK wynosi prawie 2 miliony osób lub 0,1% do 0,2% populacji ogólnej w Stanach Zjednoczonych. Choroba występuje częściej u osób rasy kaukaskiej i niektórych rdzennych Amerykanów niż u Afroamerykanów, Azjatów i innych grup osób rasy innej niż biała. ZZSK występuje 10 do 20 razy częściej u krewnych pierwszego stopnia pacjentów z ZZSK niż w populacji ogólnej. Ryzyko wystąpienia ZZSK u krewnych pierwszego stopnia posiadających allel HLA-B27 wynosi około 20%.
Charakterystyka/prezentacja kliniczna
Najbardziej charakterystyczną cechą spondyloartropatii jest zapalny ból pleców. Inną charakterystyczną cechą jest enthesitis, które obejmuje zapalenie w miejscach, gdzie ścięgna, więzadła lub torebki stawowe przyczepiają się do kości. Poziom 5 Poziom 5
Dodatkowe cechy kliniczne obejmują zapalny ból pleców, dactylitis i objawy pozastawowe, takie jak zapalenie błony naczyniowej oka i wysypka skórna. Poziom 5
Przez ponad 3 miesiące u osoby, zwykle mężczyzny w wieku poniżej 40 lat, może występować ból i sztywność pośladka lub biodra. Jest on najczęściej gorszy rano, trwa dłużej niż 1 godzinę i jest opisywany jako tępy ból, który jest słabo zlokalizowany, ale może być z przerwami ostry lub wstrząsający. Z czasem ból może stać się silny i stały, a kaszel, kichanie i ruchy skrętne mogą go nasilać. Ból może promieniować do ud, ale zazwyczaj nie sięga poniżej kolana. Ból pośladków jest często jednostronny, ale może występować naprzemiennie z boku na bok.
Skurcz mięśni przykręgowych, ból i sztywność są powszechne, co sprawia, że obszary krzyżowo-lędźwiowe i wyrostki kolczyste są bardzo wrażliwe na dotyk. Zgięta postawa ciała łagodzi ból pleców i skurcz mięśni przykręgosłupowych, dlatego u nieleczonych pacjentów często występuje kifoza.
Zapalenie ścięgien (zapalenie ścięgien, więzadeł i pochewek mocujących do kości) może powodować ból lub sztywność i ograniczenie ruchomości w obrębie szkieletu osiowego. Dactylitis (zapalenie całego palca), powszechnie nazywane „kiełbasianym palcem”, również występuje w spondyloartropatiach i uważa się, że powstaje w wyniku zapalenia stawów i tenosynoidów Poziom 5.
Ponieważ ZZSK jest chorobą ogólnoustrojową, może wystąpić przejściowa gorączka o niskim stopniu nasilenia, zmęczenie lub utrata masy ciała.
Zapalenie błony naczyniowej przedniej jest najczęstszą manifestacją pozastawową, występującą u 25 do 30 procent pacjentów. Zapalenie błony naczyniowej jest zwykle ostre, jednostronne i nawracające. Objawami są: ból oka, czerwone oko, niewyraźne widzenie, światłowstręt i zwiększone łzawienie. Objawy sercowe obejmują poszerzenie aorty i korzenia mitralnego, z niedomykalnością i wadami przewodzenia. U pacjentów z długotrwałą chorobą może dojść do rozwoju zwłóknienia w górnych płatach płuc. Poziom 5
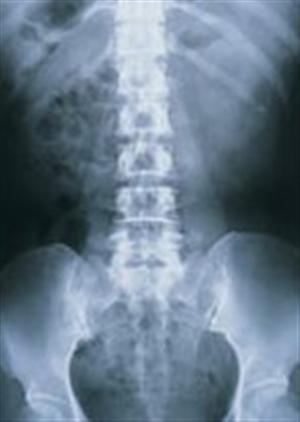
Diagnoza różnicowa
Najczęstsze diagnozy różnicowe
- . Reumatoidalne zapalenie stawów
- Psoriasis
- Zespół Reitera
- Złamania
- Zapalenie stawów
- Zapalne choroby jelit : wrzodziejące zapalenie jelita grubego i choroba Crohna
- Psoriatyczne zapalenie stawów kręgosłupa
- Choroba Scheuermanna/|Kyfoza Scheuermanna
- Choroba Pageta Poziom 5
.
Differential Diagnosis of Ankylosing Spondylitis and Thoracic Spinal Stenosis
| Zesztywniające zapalenie stawów kręgosłupa | Zwężenie kręgosłupa piersiowego | |
|---|---|---|
| Historia | Sztywność poranna Przerywany ból Przewaga mężczyzn Ból ostry Bustronny ból krzyżowo-biodrowy może odnosić się do tylnej części uda |
Przerywany ból Ból może dotyczyć obu nóg przy chodzeniu |
| Aktywne ruchy | Ograniczone | Może być normalny |
| Ruchy bierne | Ograniczone | Mogą być normalne |
| Oporne ruchy izometryczne | Normalne | Normalne |
| Testy specjalne | Brak | Test rowerowy van Gelderena może być pozytywny Test pochyleniowy może być pozytywny |
| Odruchy | Normalne | Mogą być zaburzone w długo trwających przypadkach |
| Deficyt czucia | Brak | Zwykle tymczasowy |
| Diagnostyka Obrazowanie | Filmy płaskie są diagnostyczne | Skany tomografii komputerowej są diagnostyczne |
W początkowych stadiach zesztywniającego zapalenia stawów kręgosłupa, zmiany w stawie krzyżowo-biodrowym są podobne do zmian w reumatoidalnym zapaleniu stawów, jednak zmiany te są prawie zawsze obustronne i symetryczne. Fakt ten pozwala na odróżnienie zesztywniającego zapalenia stawów kręgosłupa od łuszczycy, zespołu Reitera i infekcji. Zmiany w stawie krzyżowo-biodrowym występują na całej powierzchni stawu, ale przeważają po stronie biodrowej.
Procedury diagnostyczne
Zesztywniające zapalenie stawów krzyżowo-biodrowych może być rozpoznane na podstawie zmodyfikowanych kryteriów nowojorskich, pacjent musi mieć radiologiczne dowody zapalenia stawu krzyżowo-biodrowego i jedno z następujących: (1) ograniczenie ruchomości kręgosłupa lędźwiowego zarówno w płaszczyźnie strzałkowej, jak i czołowej, (2) ograniczenie rozszerzalności klatki piersiowej (zwykle < 2,5 cm) (3) historia bólu pleców obejmuje początek w wieku <40 lat, stopniowy początek, poranną sztywność, poprawę przy aktywności i czas trwania >3 miesiące.
Badania obrazowe
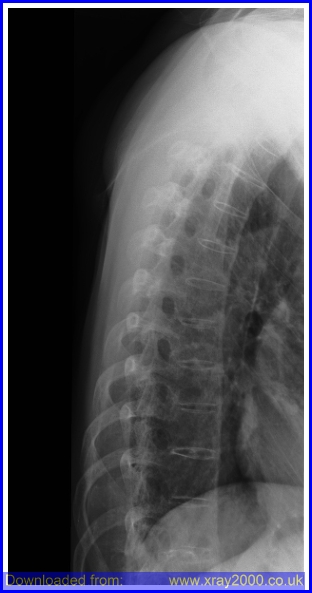
- Rys. X. Radiograficzne cechy symetrycznego, obustronnego zapalenia stawów krzyżowo-biodrowych to zatarcie brzegów stawów, stwardnienie pozastawowe, nadżerki i zwężenie przestrzeni stawowych. Ponieważ tkanka kostna łączy trzony kręgów i łuki tylne, kręgosłup lędźwiowy i piersiowy tworzy na zdjęciach radiologicznych obraz „bambusowego kręgosłupa”.
- Tomografia komputerowa (CT). Tomografia komputerowa łączy widoki rentgenowskie wykonane z wielu różnych kątów w przekrojowy obraz struktur wewnętrznych. Tomografia komputerowa zapewnia więcej szczegółów i większą ekspozycję na promieniowanie niż zwykłe zdjęcia rentgenowskie.
- Rezonans magnetyczny (MRI). Zapalenie wewnątrzstawowe, wczesne zmiany w chrząstce i leżące u podstaw obrzęk szpiku kostnego i zapalenie kości mogą być widoczne przy użyciu techniki MRI zwanej krótką inwersją tau (STIR). Wykorzystując fale radiowe i silne pole magnetyczne, skany MRI są lepsze w wizualizacji tkanek miękkich, takich jak chrząstka.
- Badania laboratoryjne. Nie ma testu laboratoryjnego do diagnozowania zesztywniającego zapalenia stawów kręgosłupa, ale stwierdzono, że gen HLA-B27 jest obecny u około 90 do 95 procent dotkniętych nim białych pacjentów w Europie Środkowej i Ameryce Północnej Poziom 5. Obecność antygenu HLA-B27 jest użytecznym uzupełnieniem diagnozy, ale nie może być sama w sobie diagnostyczna.
Cztery z pięciu pozytywnych odpowiedzi na poniższe pytania mogą pomóc w ustaleniu rozpoznania ZZSK:
- Czy dyskomfort pleców zaczął się przed 40 rokiem życia
- Czy dyskomfort zaczynał się powoli
- Czy dyskomfort utrzymywał się przez 3 miesiące
- Czy sztywność poranna była problemem
- Czy dyskomfort poprawiał się przy ćwiczeniach fizycznych
Specificity= 0.82, Sensitivity =0.23
LR dla czterech z pięciu pozytywnych odpowiedzi = 1.3
Przewlekły ból dolnego odcinka kręgosłupa (LBP), główny objaw zesztywniającego zapalenia stawów kręgosłupa (ZZSK) i niezróżnicowanego osiowego zapalenia stawów kręgosłupa (SpA), poprzedza rozwój radiograficznego zapalenia stawów krzyżowo-biodrowych, czasami o wiele lat. Poziom 4
Zauważono również, że pacjenci z zesztywniającym zapaleniem stawów kręgosłupa (ZZSK) mają zwiększone ryzyko utraty kości i złamań kręgów. Poziom 3B
Podsumowując, procedury diagnostyczne dla zesztywniającego zapalenia stawów kręgosłupa obejmują:
- Badania obrazowe, takie jak RTG i tomografia komputerowa
- Obecność genu HLA B27 (czynnik genetyczny)
- Próbki krwi z naciskiem na poziom CRP
- BASDAI, BASMI i BASFI poziom 1B
Mierniki wyników
Zmodyfikowany kwestionariusz oceny stanu zdrowia (MHAQ)
Wskaźnik aktywności choroby zesztywniającego zapalenia stawów kręgosłupa (BASDAI) poziom 1B
ASQoL poziom 1B
Ocena czasu trwania sztywności porannej przy użyciu poziomej wizualnej skali analogowej „0-10 cm”, jak również czas trwania sztywności porannej w minutach. Poziom 1B
Zgłaszana przez pacjenta tkliwość stawów: przeprowadza się ją na schemacie stawu z nazwami stawów zapisanymi obok jako wskazówka, a pacjent proszony jest o zaznaczenie pola odpowiadającego bolesnemu stawowi (stawom) Poziom 1B
Zgłaszana przez pacjenta tkliwość tkanek miękkich (enthesitis): przeprowadza się ją na modelu szkieletu, a pacjent proszony jest o podkreślenie miejsc, w których odczuwa ból. Poziom 1B
Badanie
Badanie fizykalne kręgosłupa obejmuje odcinek szyjny, piersiowy i lędźwiowy.
Zajęcie odcinka szyjnego często pojawia się późno. Pochylenie szyi może być mierzone na podstawie odległości potylicy od ściany. Pacjent stoi z plecami i piętami opartymi o ścianę i mierzona jest odległość między tyłem głowy a ścianą. Test wideo potylicy do ściany
Kręgosłup piersiowy może być badany poprzez rozszerzenie klatki piersiowej. Mierzy się ją w czwartej przestrzeni międzyżebrowej, a u kobiet tuż poniżej piersi. Pacjent powinien być poproszony o wymuszenie maksymalnego wdechu i wydechu, a różnica w rozszerzeniu klatki piersiowej jest mierzona. Rozszerzenie klatki piersiowej mniejsze niż 5 cm jest podejrzane, a < 2,5 cm jest nieprawidłowe i nasuwa podejrzenie ZZSK, o ile nie ma innej przyczyny, np. rozedmy płuc. Prawidłowa kifoza piersiowa kręgosłupa grzbietowego jest uwypuklona. Należy palpacyjnie zbadać stawy nadkłykciowe, kostno-poprzeczne i manubriosternalne, aby wykryć stan zapalny, który powoduje ból przy palpacji.
Kręgosłup lędźwiowy można zbadać testem Schobera. Wykonuje się go, robiąc znak między kolcami biodrowymi tylnymi górnymi na 5. wyrostku kolczystym lędźwiowym. Drugi znak umieszcza się 10 cm powyżej pierwszego, a pacjent proszony jest o zgięcie się do przodu z wyprostowanymi kolanami. Odległość pomiędzy tymi dwoma znakami zwiększa się z 10 do co najmniej 15 cm u normalnych ludzi, ale tylko do 13 lub mniej w przypadku AS. Poziom 5
Postępowanie medyczne
Według Brauna i wsp. (2010, poziom dowodów 5) nadrzędnymi zasadami postępowania z pacjentami z ZZSK są:
- Wymóg wielodyscyplinarnego leczenia koordynowanego przez reumatologa.
- Głównym celem jest maksymalizacja długoterminowej jakości życia związanej ze zdrowiem. Dlatego ważne jest kontrolowanie objawów i stanu zapalnego, zapobieganie postępującym uszkodzeniom strukturalnym, zachowanie/normalizacja funkcji i udziału w życiu społecznym.
- Leczenie powinno mieć na celu zapewnienie najlepszej opieki i wymaga wspólnej decyzji pacjenta i reumatologa.
- Wymagane jest połączenie niefarmakologicznych i farmakologicznych metod leczenia.
1. Leczenie ogólne
Postępowanie u pacjentów z ZZSK powinno być zindywidualizowane w zależności od:
- Obecne manifestacje choroby (objawy obwodowe, osiowe, śródstawowe, pozastawowe).
- Stopień nasilenia aktualnych objawów, wskaźniki prognostyczne i wyniki badań klinicznych.
- Ogólny stan kliniczny (płeć, wiek, choroby współistniejące, czynniki psychospołeczne, jednocześnie stosowane leki).
2. Monitorowanie choroby
Monitorowanie choroby u pacjentów z ZZSK powinno obejmować:
- Wywiad z pacjentem (np. kwestionariusze)
- Badania laboratoryjne
- Parametry kliniczne
- Obrazy
- Częstotliwość monitorowania powinna być zindywidualizowana w zależności od: przebiegu objawów, leczenia i stopnia zaawansowania choroby
3. Leczenie niefarmakologiczne
- Edukacja pacjenta i regularne ćwiczenia stanowią podstawę niefarmakologicznego leczenia pacjentów z ZZSK.
- Ćwiczenia wykonywane w domu są skuteczne. Należy jednak preferować fizykoterapię z nadzorowanymi ćwiczeniami w wodzie lub na lądzie, indywidualnie lub w grupie, ponieważ są one skuteczniejsze niż ćwiczenia w domu.
- Przydatne mogą być grupy samopomocy i stowarzyszenia pacjentów.
4. Objawy pozastawowe i choroby współistniejące
- Łuszczyca, zapalenie błony naczyniowej oka i IBD to niektóre z często obserwowanych objawów pozastawowych. Powinny być one leczone we współpracy z odpowiednimi specjalistami.
- Reumatolodzy powinni być świadomi zwiększonego ryzyka chorób sercowo-naczyniowych i osteoporozy u pacjentów z ZZSK.
5. Niesteroidowe leki przeciwzapalne
- Dla pacjentów z ZZSK z bólem i sztywnością zaleca się stosowanie NLPZ, w tym Coxibów, jako leków pierwszego rzutu.
- W przypadku pacjentów z utrzymującą się aktywną, objawową chorobą preferowane jest ciągłe leczenie NLPZ.
6. Leki przeciwbólowe: po niepowodzeniu wcześniej zalecanych metod leczenia, gdy są one przeciwwskazane i/lub źle tolerowane.
7. Terapia anty-TNF
- Zgodnie z zaleceniami ASAS, terapia anty-TNF powinna być podawana pacjentom z utrzymującą się wysoką aktywnością choroby pomimo konwencjonalnego leczenia.
- Zmiana na drugi bloker TNF może być korzystna, szczególnie u pacjentów z utratą odpowiedzi na leczenie.
- Nie istnieją dowody na poparcie stosowania leków biologicznych innych niż inhibitory TNF w ZZSK.
8. Chirurgia
- W przypadku pacjentów z opornym na leczenie bólem lub niepełnosprawnością oraz radiograficznymi dowodami uszkodzenia strukturalnego, niezależnie od wieku, należy rozważyć całkowitą artroplastykę stawu biodrowego.
- W przypadku pacjentów z poważną deformacją powodującą inwalidztwo można rozważyć osteotomię korekcyjną kręgosłupa.
- U pacjentów z ZZSK i ostrym złamaniem kręgów należy skonsultować się z chirurgiem zajmującym się kręgosłupem.
9. Zmiany w przebiegu choroby: Należy rozważyć inne przyczyny niż zapalenie (np. złamanie kręgosłupa) w przypadku wystąpienia istotnej zmiany w przebiegu choroby i przeprowadzić odpowiednią ocenę, w tym badania obrazowe.
Postępowanie w terapii fizycznej
Rehabilitacja powinna być skoncentrowana na pacjencie. Powinna również umożliwiać pacjentowi osiągnięcie niezależności, integracji społecznej i poprawę jakości życia. Celem fizykoterapii i rehabilitacji w ZZSK jest:
- Zmniejszenie dyskomfortu i bólu;
- Utrzymanie lub poprawa wytrzymałości i siły mięśniowej;
- Utrzymanie lub poprawa mobilności, elastyczności i równowagi;
- Utrzymanie lub poprawa sprawności fizycznej i udziału w życiu społecznym;
- Zapobieganie nieprawidłowościom krzywizn kręgosłupa, a także deformacjom kręgosłupa i stawów. Poziom 5
Wielomodalny program fizykoterapii obejmujący ćwiczenia aerobowe, rozciągające, edukacyjne i płucne w połączeniu z rutynowym postępowaniem medycznym przyniósł większą poprawę ruchomości kręgosłupa, zdolności do pracy i rozszerzenia klatki piersiowej w porównaniu z samą opieką medyczną. Dowody wykazały, że trening aerobowy poprawił dystans marszu i wydolność aerobową u pacjentów z ZZSK. Trening aerobowy nie przyniósł jednak dodatkowych korzyści w zakresie wydolności funkcjonalnej, mobilności, aktywności choroby, jakości życia i poziomu lipidów w porównaniu z samymi ćwiczeniami rozciągającymi (Jennings i in., 2015). Dowody wykazały również, że pasywne rozciąganie spowodowało znaczący wzrost zakresu ruchu (ROM) stawów biodrowych we wszystkich kierunkach z wyjątkiem zgięcia podczas kursu fizjoterapii. Ten wzrost ROM mógł być utrzymany przez pacjentów, którzy regularnie wykonywali ćwiczenia rozciągające Poziom 1B. Ponieważ stopień zaawansowania ZZSK jest bardzo różny u poszczególnych osób, nie ma konkretnego programu ćwiczeń, który wykazałby największą poprawę. W niektórych badaniach wykazano, że 50-minutowy, trzy razy w tygodniu, multimodalny program ćwiczeń wykazał znaczącą poprawę po 3 miesiącach w zakresie odchylenia ściany klatki piersiowej, odległości podbródka od klatki piersiowej, odległości potylicy od ściany oraz zmodyfikowanego testu zgięcia Schobera.
Jednakże według Ozgocmena i wsp. (Poziom 5) można sformułować kilka kluczowych zaleceń dla pacjentów z ZZSK:
- Fizjoterapia i rehabilitacja powinny rozpocząć się natychmiast po rozpoznaniu ZZSK.
- Fizjoterapia powinna być zaplanowana zgodnie z potrzebami, oczekiwaniami i stanem klinicznym pacjenta, a także odpowiednio rozpoczęta i monitorowana.
- Fizjoterapia powinna być prowadzona jako program stacjonarny lub ambulatoryjny u wszystkich pacjentów, niezależnie od stopnia zaawansowania choroby, i powinna być prowadzona zgodnie z ogólnymi zasadami i przeciwwskazaniami.
- Całe regularne ćwiczenia są podstawą leczenia. Dla uzyskania największych korzyści zaleca się łączony reżim stacjonarnej terapii uzdrowiskowo-ćwiczeniowej, po której następuje fizjoterapia grupowa, a fizjoterapia grupowa jest również preferowana w stosunku do ćwiczeń domowych Poziom 5 Poziom 5
- Jak wspomniano wcześniej, zaleca się konwencjonalne protokoły fizjoterapii obejmujące ćwiczenia rozciągające, elastyczne i oddechowe, jak również ćwiczenia w basenie i na lądzie oraz towarzyszące im zajęcia rekreacyjne.
- Modalności fizjoterapeutyczne powinny być stosowane jako terapie uzupełniające w oparciu o doświadczenie zdobyte podczas ich stosowania w innych schorzeniach układu mięśniowo-szkieletowego Poziom 5
PROGRAM ĆWICZEŃ EKSPERYMENTALNYCH
Kilka zalecanych ćwiczeń dla osoby z ZZSK (Masiero i in., 2011) Poziom 1B:
- Ćwiczenia oddechowe (10min)
2 Serie po 10 powtórzeń każda:
1. Rozszerzanie klatki piersiowej
2. Głębokie oddychanie
3. Bezdech piersiowy
4. Bezdech wydechowy
5. Ćwiczenia oddechowe przeponowe i kontrola brzucha
6. Ćwiczenia mięśni obręczy łopatkowej ( tj. uniesienie barków w połączeniu z bezdechem)
- Ćwiczenia mobilizujące kręgi i kończyny (15 min)
2 serie po 10 powtórzeń na każdą mobilizację. Wykonywane w pozycji leżącej i/lub siedzącej i/lub stojącej i/lub na czworakach lub chodzenie bez bólu. Ćwiczenia kręgosłupa mogą być również połączone z ćwiczeniami oddechowymi (tj. głębokie oddychanie lub bezdech wydechowy)
1. Strona szyjna: zgięcie boczne i rotacja (prawa i lewa), wyprost
2. Strona piersiowo-lędźwiowa: zgięcie boczne, wyprost, rotacja
3. Strona barkowa i kończyn górnych: ab/addukcja, zgięcie, uniesienie i obwiednia
4. Kość krzyżowa, kolano i staw skokowy: ab/addukcja, rotacja i zgięcie-wyprost
- Ćwiczenia równowagi i propriocepcji (10 min)
2 serie po 10 powtórzeń: stanie i chodzenie
- Ćwiczenia posturalne oraz rozciąganie i wzmacnianie mięśni kręgosłupa i kończyn (15min)
2 powtórzenia średnio po ok. 30/40 sekund na rozciąganie. Wszystkie ćwiczenia można było wykonywać zarówno w pozycji leżącej, jak i siedzącej, na czworakach lub w pozycji stojącej z zachowaniem ruchomości czynnej i biernej, bez bólu
1. Ćwiczenia rozciągające dla tylnego łańcucha mięśniowego kręgosłupa (piersiowo-lędźwiowego i całej grupy wyprostnej kręgosłupa itd.) oraz przedniego łańcucha mięśniowego kręgosłupa (brzusznego górnego i dolnego itd.)
2. Ćwiczenia rozciągające dla przedniego łańcucha mięśniowego obręczy (psoas, hamstring itd.) i tylnego łańcucha mięśniowego obręczy miednicznej
3. Rozciąganie tylnych i przednich mięśni kończyn dolnych - Trening wytrzymałościowy (10 min)
Chód, bieżnia, jazda na rowerze lub pływanie przez progresywny czas trwania na podstawie możliwości funkcjonalnych pacjenta (mała prędkość, bez oporu). - Edukacja postawy może być bardzo ważnym elementem dla pacjenta, aby utrzymać postawę wyprostowaną, jak również.
- Aquatic terapia może być doskonałą opcją dla większości pacjentów, aby zapewnić niski wpływ zasady rozszerzenia i rotacji.
- Edukacja w zakresie bólu może być również bardzo ważną korzyścią dla pacjenta (Masiero i inni, 2011). Poziom 1B
Ćwiczenia, których należy unikać, obejmują ćwiczenia o dużej sile uderzenia i ćwiczenia zgięciowe. Nadmierne wykonywanie ćwiczeń może być potencjalnie szkodliwe i może nasilić proces zapalny.
TERAPIA MANUALNA
Niektórzy opowiadają się za skutecznością i stosowaniem łagodnej manipulacji bez forsowania kręgosłupa.
Osiem tygodni samodzielnej i manualnej mobilizacji poprawiło rozszerzenie klatki piersiowej, postawę i ruchomość kręgosłupa u pacjentów z zesztywniającym zapaleniem stawów kręgosłupa. Interwencja fizjoterapeutyczna polegała początkowo na rozgrzewaniu tkanki miękkiej mięśni grzbietu (za pomocą wibracji za pomocą wibratora) i delikatnych ćwiczeniach ruchowych. Następnie wykonywano ćwiczenia czynne kątowe i bierne w fizjologicznych kierunkach ruchu stawów kręgosłupa i ściany klatki piersiowej w trzech kierunkach ruchu (zgięcie/wyprost, zgięcie boczne i rotacja) i w różnych pozycjach wyjściowych (leżenie przodem, bokiem, na plecach i w pozycji siedzącej). Bierne ćwiczenia ruchowe składały się z ruchów ogólnych, kątowych i specyficznych, translacyjnych. Rozciąganie napiętych mięśni odbywało się metodą skurcz-rozluźnienie. Wykonywano leczenie tkanek miękkich (masaż ręczny) szyi, a następnie ćwiczenia relaksacyjne w pozycji stojącej i kilkuminutowy odpoczynek w leżeniu na ławce zabiegowej
Key Research
Dagfinrud, H., Hagen, K. B., & Kvien, T. K. (2008). Physiotherapy interventions for ankylosing spondylitis. The Cochrane Library.
Chang, W. D., Tsou, Y. A., & Lee, C. L. (2016). Comparison between specific exercises and physical therapy for managing patients with ankylosing spondylitis: a meta-analysis of randomized controlled trials. INTERNATIONAL JOURNAL OF CLINICAL AND EXPERIMENTAL MEDICINE, 9(9), 17028-17039.
Liang, H., Zhang, H., Ji, H., & Wang, C. (2015). Effects of home-based exercise intervention on health-related quality of life for patients with ankylosing spondylitis: a meta-analysis. Clinical rheumatology, 34(10), 1737-1744.
O’Dwyer, T., O’Shea, F., & Wilson, F. (2014). Exercise therapy for spondyloarthritis: a systematic review. Rheumatology international, 34(7), 887-902.
Martins, N. A., Furtado, G. E., Campos, M. J., Ferreira, J. P., Leitão, J. C., & Filaire, E. (2014). Exercise and ankylosing spondylitis with New York modified criteria: a systematic review of controlled trials with meta-analysis. Acta Reumatológica Portuguesa, 39(4).
Nghiem, F. T., & Donohue, J. P. (2008). Rehabilitacja w zesztywniającym zapaleniu stawów kręgosłupa. Current opinion in rheumatology, 20(2), 203-207.
Fernandez-de-las-Penas, C., Alonso-Blanco, C., Aguila-Maturana, A. M., Isabel-de-la-Llave-Rincon, A., Molero-Sanchez, A., & Miangolarra-Page, J. C. (2006). Exercise and ankylosing spondylitis-which exercises are appropriate? A critical review. Critical Reviews™ in Physical and Rehabilitation Medicine, 18(1).
Stasinopoulos, D., Papadopoulos, K., Lamnisos, D., & Stergioulas, A. (2016). LLLT w postępowaniu u pacjentów z zesztywniającym zapaleniem stawów kręgosłupa. Lasery w naukach medycznych, 31(3), 459-469.
Karamanlioğlu, D. Ş., Aktas, I., Ozkan, F. U., Kaysin, M., & Girgin, N. (2016). Effectiveness of ultrasound treatment applied with exercise therapy on patients with ankylosing spondylitis: a double-blind, randomized, placebo-controlled trial. Rheumatology international, 36(5), 653-661.
Jennings, F., Oliveira, H. A., de Souza, M. C., da Graça Cruz, V., & Natour, J. (2015). Effects of Aerobic Training in Patients with Ankylosing Spondylitis (Efekty treningu aerobowego u pacjentów z zesztywniającym zapaleniem stawów kręgosłupa). The Journal of rheumatology, 42(12), 2347-2353.
Niedermann, K., Sidelnikov, E., Muggli, C., et al. (2013) Effect of cardiovascular training on fitness and perceived disease activity in people with ankylosing spondylitis. Arthritis care & research, 65(11), 1844-1852.
Źródła
Fig 1: http://www.physio-pedia.com/images/f/fe/Spondy_1.png
Tabela 1: Źródło 22 (Kataria et al., 2004)
Fig 2: http://www.physio-pedia.com/images/b/b0/Spondy4.jpg
Fig 3: http://www.physio-pedia.com/images/c/c5/Spine-t_ankylosing_spondylitis.jpg
Test wideo potylicy do ściany: https://www.youtube.com/watch?v=rOR70O_zTdA
Clinical Bottom Line
Spondyloartropatie to grupa wieloukładowych schorzeń zapalnych dotyczących różnych stawów, w tym kręgosłupa, stawów obwodowych i struktur okołostawowych. Chorobom tym towarzyszą objawy pozastawowe (np. gorączka). Większość z nich jest HLA B27 dodatnia (test serologiczny) i czynnik reumatoidalny (RF) ujemny.
Wyróżnia się 4 główne spondyloartropatie seronegatywne:
- Zesztywniające zapalenie stawów kręgosłupa (ZZSK): jest prototypem i występuje częściej u mężczyzn niż u kobiet
- Zespół Reitera
- Psorowate zapalenie stawów
- Zapalenie stawów w przebiegu nieswoistych chorób zapalnych jelit
Zapalenie stawów kręgosłupa jest wspólną manifestacją we wszystkich tych schorzeniach.
Leczenie ZZSK można podzielić na:
- Leki
- Niesteroidowe leki przeciwzapalne (NLPZ)
- Terapia anty – TNF
Fizjoterapia jest najlepiej poznanym nieoperacyjnym sposobem leczenia ZZSK poprawiającym elastyczność i siłę fizyczną. Operacja jest zalecana tylko u pacjentów z przewlekłymi przypadkami. Większość przypadków można leczyć bez operacji.
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 Goodman C, Snyder T. Differential Diagnosis for Physical Therapists: Screening for Referral. St. Louis, MO: Saunders Elsevier: 2007. 539
- 2.00 2.01 2.02 2.03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,25 Kataria R.K. et al., Spondyloarthropathies. Am Fam Physician, 2004, 69 (12):2853-2860 Level of Evidence 5
- 3.0 3.1 Benjamin M. and McGonagle D., The anatomical basis for disease localization in seronegative spondyloarthropathy at entheses and related sites. J. Anat., 2001. Level of Evidence 5
- 4.0 4.1 4.2 4.3 Hermann K.G.A., Bollow M., Magnetic Resonance Imaging of Sacroiliitis in Patients with Spondyloarthritis: Correlation with Anatomy and Histology. Fortschr Röntgenstr, 2014, 186:3, 230-237 Level of Evidence 1B
- 5.0 5.1 5.2 5.3 5.4 5.5 Beers MH, et. al. eds. The Merck Manual of Diagnosis and Therapy. 18th ed. Whitehouse Station, NJ: Merck Research Laboratories; 2006.
- 6.0 6.1 Sieper J., et al. Ankylosing spondylitis: an overview. Ann Rheum Dis 2002;61, 8-18. Level of Evidence 5
- 7,0 7,1 7,2 7,3 7,4 7,5 Jarvik, J. G., & Deyo, R. A. (2002). Diagnostic evaluation of low back pain with emphasis on imaging. Annals of internal medicine, 137(7), 586-597. Level of Evidence 3B
- Beers MH, ed. The Merck Manual of Diagnosis and Therapy, 18th edition. Whitehouse Station, NJ: Merck and CO; 2006
- 9,0 9,1 9,2 9,3 9,4 El Miedany Y. Towards a multidimensional patient reported outcome measures assessment: Development and validation of a questionnaire for patients with ankylosing spondylitis/spondyloarthritis. Elsevier, 2010, Volume 77, Issue 6 Level of Evidence 1B
- Braun, J. von, Van Den Berg, R., Baraliakos, X., et al. 2010 update of the ASAS/EULAR recommendations for the management of ankylosing spondylitis. Annals of the rheumatic diseases, 2011, vol. 70, no 6, p. 896-904.Level of Evidence 5
.