Introduction
Les étudiants qui étudient les tests audiologiques entrent dans la clinique avec des degrés variables de compétence concernant l’interprétation des résultats des tests de seuil de réflexe acoustique (ART). Si un étudiant clinicien se perd dans le labyrinthe des « cases » droite et gauche, ipsilatérale et controlatérale – souvent associées à la table ART 2×2, assez commune mais plutôt effroyable, la vitesse clinique peut être compromise alors que l’étudiant essaie de se rappeler le lien entre la localisation de la pathologie et les tables mémorisées. Ce tutoriel passe en revue les bases de l’interprétation du tableau ART à l’aide d’un modèle clair et simple à utiliser comme outil d’enseignement/apprentissage pour les superviseurs et les étudiants. Ce modèle est également présenté en relation avec le tableau traditionnel 2×2 à des fins de référence croisée. Les étudiants doivent savoir que les structures anatomiques réelles et les interprétations cliniques de la « vraie vie » sont plus complexes que celles présentées dans ce modèle simple, mais ce tutoriel se veut une introduction facile à aborder. Ce qui suit est constitué de six informations introductives, puis d’un guide illustré étape par étape de l’interprétation simple des ART.
Six éléments d’information introductifs
Premièrement, les étudiants doivent étudier l’anatomie et la physiologie associées à l’ART, y compris les structures de l’oreille externe, moyenne et interne, le nerf vestibulocochléaire (VIIIe nerf crânien) et les structures du système nerveux auditif central (SNA) ; plus précisément, les structures auditives situées au niveau du tronc cérébral inférieur, y compris les noyaux cochléaires, le complexe olivaire supérieur et les noyaux du nerf facial (VIIe nerf). Pour ce tutoriel, les étudiants doivent savoir que le nerf facial innerve le muscle stapédien et que la contraction du muscle stapédien est responsable du seuil du réflexe acoustique chez l’homme.
Deuxièmement, la nature d’un réflexe doit être comprise. Un réflexe se produit lorsqu’un signal est transmis par un neurone sensoriel à un interneurone puis à un neurone moteur, provoquant une contraction du tissu musculaire innervé par le neurone moteur. Ce phénomène se situe en dessous du niveau de contrôle cognitif ; en d’autres termes, les patients n’ont pas besoin d’y penser. C’est pourquoi on écarte rapidement la main d’une casserole chaude sans penser d’abord à « Wow, ma main brûle » (cela vient plus tard) et c’est pourquoi le muscle stapédien se contracte en réponse à un son fort, même si le patient ne contrôle pas consciemment l’action. Lorsqu’un son fort entre dans une oreille normale, le muscle stapédien se contracte des deux côtés, quelle que soit l’oreille stimulée. Par conséquent, l’ART est un réflexe bilatéral (« deux côtés »).
Troisièmement, le mot ipsilatéral (ipsi) signifie « même côté » et contralatéral (contra) signifie « côté opposé ». Ces termes font référence à l’endroit où l’ART est mesuré par rapport à l’endroit où le son fort est présenté. Si le TPA est mesuré du même côté que celui où le son fort est présenté, il s’agit d’un TPA ipsilatéral. Si le signal est mesuré du côté opposé à celui où le son fort est présenté, il s’agit d’un ART contralatéral. Une autre façon de s’en souvenir est la suivante : si le son est présenté du côté de la sonde, il s’agit d’un TPA ipsilatéral. Si le son est présenté du côté de l’écouteur, il s’agit d’une ART contralatérale.
Dans le test ART, « droite » et « gauche » font référence à l’oreille qui est stimulée par le son fort. Si le signal entre dans l’oreille droite et que l’ART est mesurée dans l’oreille droite, on parle d’une ART ipsilatérale droite. Si le signal entre dans l’oreille droite et que la TPA est mesurée dans l’oreille gauche, on parle de TPA controlatérale droite. Notez que certains audiologistes inversent cette méthode et utilisent une méthode non standardisée, ce qui peut prêter à confusion (voir Emanuel (2004) pour plus de détails).
Cinquièmement, le schéma de réponse peut suggérer un site de lésion, mais d’autres tests sont nécessaires pour confirmer. On peut suspecter, mais pas diagnostiquer, le site de la lésion en se basant uniquement sur les résultats du test ART.
Sixièmement, les ponts de diagnostic disponibles dans le commerce pour tester les ART sont capables de produire des stimuli de haute intensité (par exemple, 120 dB HL et plus) et il existe une documentation dans la littérature que le test ART peut causer une perte auditive permanente et des acouphènes (par exemple, Hunter, Ries, Schlauch, Levine, & Ward, 2000). Bien que certains auteurs aient recommandé un niveau de présentation maximal de 110 dB SPL (Wilson & Margolis, 1999), il n’existe pas de normes pour des niveaux de présentation sûrs pour les stimuli de sons purs. L’OSHA (1983) recommande une limite de 115 dBA pour les bruits de courte durée, mais un son pur entraîne une plus grande quantité d’énergie concentrée sur une plus petite surface de la membrane basilaire par rapport au bruit. En outre, certaines personnes sont particulièrement sensibles aux effets des sons forts. Par conséquent, les cliniciens doivent faire preuve de prudence dans la présentation des sons forts ainsi que se familiariser avec la littérature à cet égard.
Avec ces six informations en tête, les étudiants sont prêts à passer à ce modèle ART.
Modèle du seuil du réflexe acoustique (ART)
La figure 1 fournit un modèle de la voie du réflexe acoustique. Il n’a pratiquement aucune ressemblance avec les structures anatomiques réelles qui sont extrêmement petites, tridimensionnelles et beaucoup plus complexes en termes de projections nerveuses. Cependant, cette figure illustre les principales voies de l’ART et la plupart des structures clés.
Figure 1. Un modèle simple de la voie du réflexe acoustique. Les acronymes sont les suivants : ME = oreille moyenne, IE = oreille interne, VIII = nerf vestibulocochléaire, CN = noyau cochléaire, SOC = complexe olivaire supérieur, VII = nerf facial. Remarque : (1) deux des structures de la protubérance dorsale (le SOC et le noyau VII) sont représentées ensemble pour plus de simplicité. Il s’agit en fait de structures distinctes. (2) Une branche du nerf facial se termine au niveau du muscle stapédien et l’étrier est représenté sous forme d’étrier. (3) Certaines projections nerveuses sont omises pour des raisons de simplicité.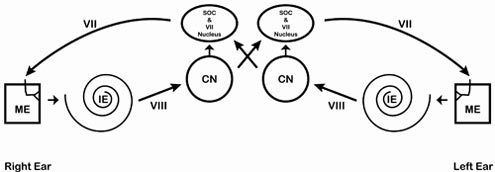
Imaginez d’abord une oreille droite normale et tracez le trajet d’un signal fort. Le signal entre dans l’oreille droite, traverse l’oreille externe, moyenne (ME) et interne (IE), le long du nerf VIII, jusqu’au tronc cérébral. Lorsque le signal atteint le tronc cérébral, il arrive d’abord au noyau cochléaire (CN). De là, le signal se déplace vers les complexes olivaires supérieurs droit et gauche et vers les noyaux droit et gauche du nerf facial (VII). Le signal est envoyé des deux noyaux du nerf facial aux deux nerfs faciaux (VII), ce qui entraîne une contraction des deux muscles de l’étrier. Ainsi, les deux os de l’étrier sont tirés vers l’extérieur et vers le bas, dans une direction qui les éloigne de l’oreille interne. Cette action rend plus difficile le passage de l’énergie dans l’oreille moyenne (augmentation de l’impédance/diminution de l’admittance). Le niveau d’intensité le plus faible auquel cette contraction est mesurable est l’ART.
Les quatre catégories de réflexes
Surlignés en rouge (oreille droite) et en bleu (oreille gauche) dans les quatre schémas suivants sont les chemins empruntés par le signal pour les voies ipsilatérale droite (figure 2), controlatérale droite (figure 3), ipsilatérale gauche (figure 4) et controlatérale gauche (figure 5).
Figure 2. Voie ipsilatérale droite.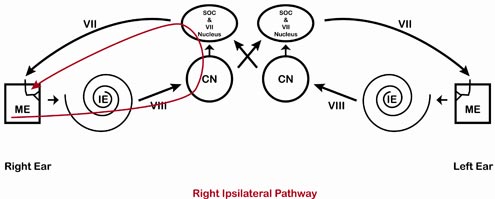
Figure 3. Voie controlatérale droite.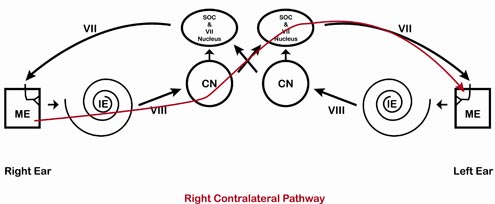
Figure 4. Voie ipsilatérale gauche.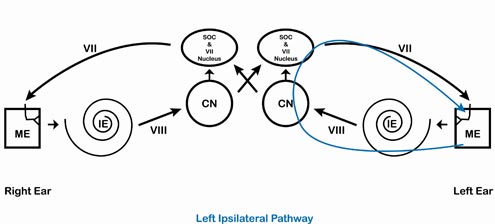
Figure 5. Voie controlatérale gauche.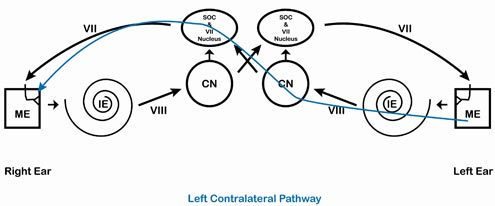
Les informations de ce modèle d’ART peuvent être traduites dans le tableau traditionnel d’ART 2 x 2 (tableau 1) pour faciliter la comparaison avec d’autres manuels. Une oreille normale devrait donner des ART présentes de 500 à 2000 Hz à des niveaux normaux. Ceci est indiqué par Normal ou N, Present (ou P), ou Within Normal Limits (WNL) dans toutes les cases du tableau. La notation exacte dépendra du site clinique. Pour le reste de ce tutoriel, nous utiliserons Normal (N). Les valeurs normatives peuvent être trouvées dans un certain nombre de sources (par exemple, Gelfand, Schwander, & Silman, 1990 ; Silman & Gelfand, 1981 ; divers manuels d’audiologie) et ne seront pas abordées ici. Avec le modèle normal et le tableau 2×2 en tête, examinons maintenant ce qui arrive au modèle ART pour diverses pathologies auditives.
Tableau 1. Résultats de l’ART normale bilatérale. 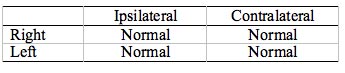
Pathologie cochléaire
Imaginez d’abord une pathologie cochléaire droite. Le signal aura une incidence sur l’ART lorsque l’atteinte de la cochlée aura atteint un certain degré. Pour une perte auditive cochléaire avec des seuils de conduction aérienne inférieurs à environ 50 dB HL, l’ART devrait ressembler à une oreille normale. Plus le seuil d’audition augmente, plus les chances d’avoir un réflexe élevé ou absent augmentent.
Notez sur la figure 6 qu’une pathologie cochléaire droite est mise en évidence. Toute voie qui traverse la zone endommagée sera affectée par la pathologie cochléaire. Ainsi, l’ART sera absent ou élevé chaque fois que le signal est présenté à l’oreille droite, quel que soit l’endroit où il est mesuré. Un signal entrant dans l’oreille gauche normale ne sera pas affecté, et les ART seront donc présents pour les stimuli de l’oreille gauche. Ainsi, un schéma de réponses élevées/absentes du côté droit (à la fois ipsilatéral et controlatéral) et de réponses présentes/normales du côté gauche (à la fois ipsilatéral et controlatéral) serait le schéma associé à une pathologie cochléaire du côté droit. Le tableau 2 montre ce résultat dans un tableau ART standard.
Figure 6. Pathologie cochléaire, oreille droite. Notez que les ART ipsilatéral droit et controlatéral droit sont élevés/absents et que les ART ipsilatéral gauche et controlatéral gauche sont présents.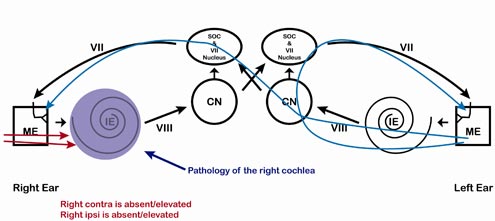
Tableau 2. Pathologie cochléaire, oreille droite. Chaque fois qu’un ton entre dans l’oreille gauche, l’ART est présent/normal. Chaque fois qu’un son entre dans l’oreille droite, l’ART est élevée ou absente. Notez que les réponses anormales sont situées sur la même ligne (les deux oreilles droites).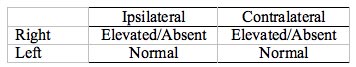
Pathologie du nerf vestibulocochléaire
Une pathologie du nerf vestibulocochléaire (VIII) (figure 7, tableau 3) entraînerait le même schéma qu’une pathologie cochléaire ; cependant, il est beaucoup plus probable que les ART soient absents ou anormalement élevés par rapport à une pathologie cochléaire. Des ARTs élevés/absents qui ne correspondent pas à la perte auditive (encore une fois, consultez les valeurs normatives) sont une cause de suspicion de pathologie rétrocochléaire. Gardez à l’esprit que le TPA doit être testé en combinaison avec une batterie de tests pour le diagnostic différentiel car ce n’est pas un test parfait. Par exemple, dans une analyse des études publiées, Turner, Shepard et Frazer (1984) ont trouvé une sensibilité de 73% et une spécificité de 90% pour la prédiction d’un neurinome acoustique (plus correctement appelé schwannome vestibulaire) en utilisant l’ART, il y a donc beaucoup de place pour l’erreur dans ce test.
Figure 7. Pathologie du nerf vestibulocochléaire, côté droit. Notez que les ART ipsilatéral droit et controlatéral droit sont absents/élevés et que les ART ipsilatéral gauche et controlatéral gauche sont présents/normaux.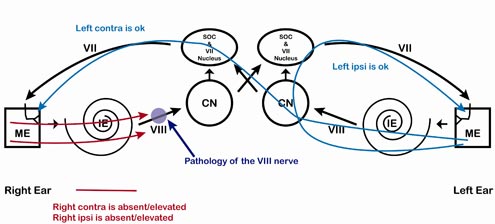
Tableau 3. Pathologie du nerf VIII, oreille droite. Chaque fois qu’un ton entre dans l’oreille gauche, l’ART est normal. Chaque fois qu’un son entre dans l’oreille droite, l’ART est élevé/absent. Le schéma ART est identique au schéma cochléaire mais la réponse est plus susceptible d’être absente dans une pathologie du nerf vestibulocochléaire ou anormalement élevée par rapport aux valeurs normatives pour une perte auditive cochléaire.
Pathologie du nerf facial
La pathologie du nerf facial entraîne un schéma ART distinct ; plus précisément, les ART sont absents chaque fois que l’on mesure l’ART du côté affecté (figure 8, tableau 4). Ce même schéma peut également être observé en cas de problème d’innervation du muscle stapédien, de dysfonctionnement du muscle stapédien ou de déconnexion entre le muscle stapédien et l’étrier. Souvent, la pathologie du nerf facial est associée à d’autres signes d’atteinte du nerf facial, notamment une chute du visage ou des antécédents de paralysie du nerf VII (par exemple, la paralysie de Bell).
Figure 8. Pathologie du nerf facial, côté droit. Notez que tout ce qui est mesuré du côté droit sera affecté. Cela inclut l’ipsilatéral droit et le contra gauche.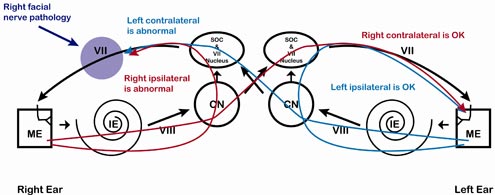
Tableau 4. Pathologie du nerf facial, côté droit. Chaque fois qu’une ART est mesurée dans l’oreille droite (ipsilatérale droite et contralatérale gauche), elle est absente. Notez que les réponses absentes sont dans les coins opposés de la boîte.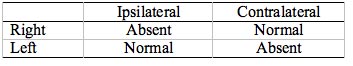
Pathologie de l’oreille moyenne
La pathologie de l’oreille moyenne affectera le signal « entrant et sortant ». En termes plus utiles, la pathologie de l’oreille moyenne peut diminuer l’intensité du signal entrant dans l’oreille et elle peut interférer avec la capacité de mesurer l’ART. La figure 9 illustre l’emplacement de la pathologie et les tableaux 5 et 6 illustrent deux exemples de schémas ART possibles pour une pathologie de l’oreille moyenne. Le tableau 5 montre une condition plus légère entraînant une élévation des TPA et le tableau 6 montre une condition plus grave, telle que celle observée dans l’otite moyenne chronique, dans laquelle toute la cavité de l’oreille moyenne est remplie de liquide. Les pathologies de l’oreille moyenne peuvent également provoquer des réponses ART bizarres, comme un enregistrement ART qui dévie dans une direction opposée à la normale, ce qui peut être observé dans les pathologies raidissantes telles que l’otosclérose, ou une pulsation sur l’ART, qui peut être le résultat d’une masse se développant à travers la paroi inférieure du tympan (cavité de l’oreille moyenne). Cet article ne couvrira pas ces résultats ART plus avancés.
Figure 9. Pathologie de l’oreille moyenne, côté droit. Notez que tout ce qui passe par l’oreille droite ou est mesuré dans l’oreille droite peut être affecté, selon la gravité de la pathologie.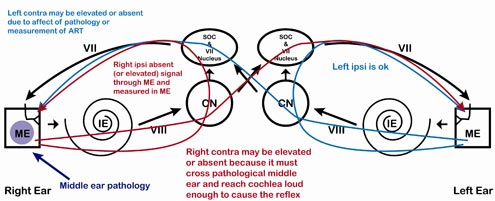
Tableau 5. Pathologie légère de l’oreille moyenne, oreille droite. L’ART peut être affectée pour les signaux voyageant dans l’oreille droite (ipsilatéral droit, controlatéral droit) ou les signaux mesurés dans l’oreille droite (ipsilatéral droit, controlatéral gauche).
Tableau 6. Pathologie sévère de l’oreille moyenne, oreille droite. L’ART sera absente pour les signaux circulant dans l’oreille droite et les signaux mesurés dans l’oreille droite. L’ipsilatéral gauche ne serait pas affecté.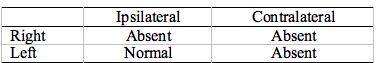
Pathologie intra-axiale du tronc cérébral
C’est à ce moment que l’interprétation du schéma ART de base est moins simple. « La pathologie intra-axiale du tronc cérébral (figure 10) est à l’origine de l’absence de réflexes controlatéraux et de la présence de réflexes ipsilatéraux (tableau 7), mais, comme le dit le dicton, très peu de patients lisent les manuels avant d’entrer en clinique. Ce même schéma de réflexes contralatéraux manquants peut également être observé si vous testez les ART en utilisant des coussins d’écouteurs supra-auraux pour des patients ayant des canaux auditifs bilatéraux qui s’affaissent ; il faut donc se méfier de ce schéma chez les patients ayant des canaux auditifs inhabituellement petits ou étroits, en forme de fente.
Figure 10. Petite pathologie intra-axiale du tronc cérébral. Une constatation classique est l’absence de réponses controlatérales, mais cela peut également être observé avec des canaux auriculaires bilatéraux affaissés. Une ou les deux réponses ipsilatérales peuvent également être manquantes, selon la localisation exacte.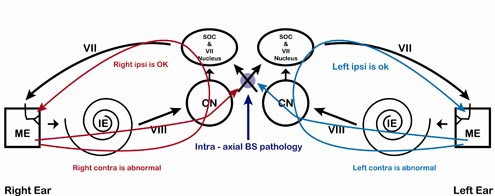
Tableau 7. Pathologie intra-axiale du tronc cérébral (petite). Tous les ARTs controlatéraux sont absents. Tous les ARTs ipsilatéraux sont présents. Il s’agit là d’un schéma « classique » qui variera en réalité en fonction de l’emplacement exact et des structures qui sont comprimées.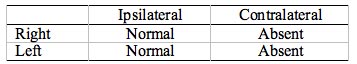
En pratique réelle, les ART associés à une pathologie intra-axiale du tronc cérébral varieront énormément en fonction de l’emplacement exact de la pathologie et de sa taille. Les structures du tronc cérébral étant très petites, une petite pathologie intra-axiale peut provoquer une pression sur un certain nombre de structures, entraînant l’affectation des TAR des deux côtés. La figure 11 et le tableau 8 illustrent les résultats des ART pour une pathologie intra-axiale plus importante.
Figure 11. Pathologie intra-axiale du tronc cérébral de plus grande taille. Selon l’emplacement, la taille et le degré de compression des structures environnantes, certaines ou toutes les réponses seront absentes. En raison du grand nombre de noyaux situés dans le pons, d’autres symptômes neurologiques non auditifs sont également attendus.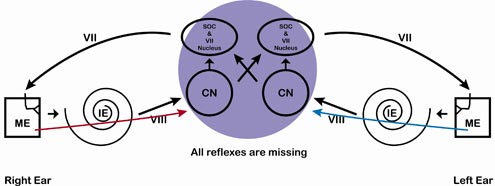
Tableau 8. Grande pathologie intra-axiale du tronc cérébral. Toutes les ART sont absentes, mais c’est le moindre des soucis de cette personne. Des symptômes neuronaux non auditifs importants sont anticipés.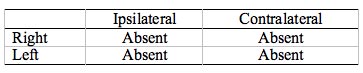
Pathologie du tronc cérébral extra-axial
La pathologie du tronc cérébral extra-axial peut entraîner une variété de modèles d’ART selon la taille et l’emplacement de la lésion. La lésion peut ressembler à une pathologie vestibulocochléaire (nerf VIII) ou à une pathologie intra-axiale, ou encore à une pathologie du nerf facial ou à un modèle bizarre selon la taille et l’emplacement. Notez dans la figure 12, que la voie de l’ART dépendra de la localisation.
Figure 12. La pathologie extra-axiale du tronc cérébral peut entraîner une myriade de motifs ART, selon la taille et la localisation.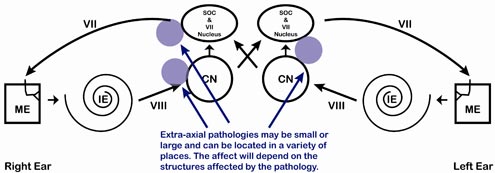
Résolution de problèmes avec les motifs ART
La méthode suivante peut être utilisée pour enseigner l’interprétation des ART aux étudiants cliniciens. Pour déterminer le trajet endommagé, demandez à l’étudiant de commencer avec le modèle d’ART (figure 1) et d’esquisser les trajets des ART qui sont normaux. Après avoir obtenu les ART d’un patient individuel, la pathologie doit être localisée dans la zone qui n’est pas mise en évidence.
Par exemple, examinez les résultats des ART des tableaux 9a et 9b (notez que vous devrez synthétiser les résultats des trois fréquences, comme en 9a, en un seul résumé global, comme en 9b). Demandez à l’étudiant de déterminer où se trouve la pathologie. Plutôt que de rappeler des tableaux mémorisés, demandez à l’étudiant de tracer le chemin à l’aide du modèle afin de comprendre les cheminements.
Tableau 9. (a) Exemple de résultats ART pour 500 – 2000 Hz et (b) Tableau récapitulatif.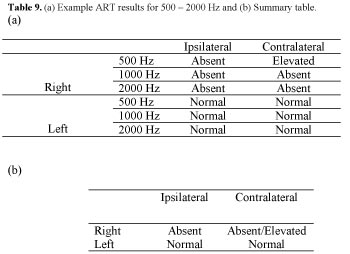
Figure 13. Exemple de chemin tracé sur le modèle ART. Notez que chaque fois que le signal entre dans l’oreille gauche, le réflexe est présent et chaque fois que le signal entre dans l’oreille droite, le signal est absent.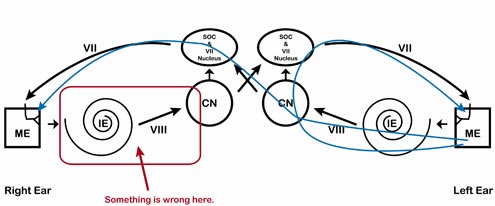
Pointez à l’étudiant que, selon la figure 13, les ART sont absents chaque fois que le signal entre dans l’oreille droite mais présents chaque fois que le signal entre dans l’oreille gauche. Ceci indépendamment de l’endroit où le signal est mesuré. Par conséquent, les ARTs indiquent un problème quelque part le long de la voie droite. Un examen plus approfondi est nécessaire pour déterminer l’emplacement exact le long de la voie droite. Demandez à l’étudiant de déterminer si les niveaux d’ART sont compatibles avec une pathologie cochléaire ou rétrocochléaire en se basant sur les données normatives publiées. Soulignez qu’en tant que cliniciens, nous devons combiner les résultats de l’ensemble de la batterie de tests audiologiques afin de formuler des recommandations appropriées pour des tests supplémentaires, des orientations médicales, l’amplification, etc. Gardez toujours à l’esprit, tant dans l’enseignement des ART que dans la réalisation des tests ART, que les ART ne sont pas destinés à être utilisés seuls, mais à faire partie d’une batterie de tests pour aider au processus d’évaluation.
Emanuel, D.C. (2004, septembre/octobre). Oreille-sonde ou oreille-stimulus ? Comment les audiologistes rapportent les seuils du réflexe acoustique controlatéral. Audiology Today, 36.
Gelfand, S. A., Schwander, T., & Silman, S. (1990). Acoustic Reflex Thresholds in Normal and Cochlear-Impaired Ears : Effects of no-response rates on 90th percentiles in a large sample. Journal of Speech and Hearing Disorders, 55, 198-205.
Hunter, L. L., Ries, D. T., Schlauch, R. S., Levine, S. C., & Ward, W. D. (1999). Sécurité et performance clinique des tests de réflexe acoustique. Ear & Hearing, 20, 506-514.
OSHA (1983). Instruction OSHA CPL 2-2.35, 9 novembre 1983. Directives pour l’application de la réglementation sur le bruit. Occupational Safety and Health Administration, U.S. Department of Labor, Washington, DC.
Silman, S., & Gelfand, S. A. (1981). La relation entre la magnitude de la perte auditive et les niveaux de seuil du réflexe acoustique. Journal of Speech & Hearing Disorders, 46, 312-316.
Turner, R. G., Shepard, N.T., & Frazer, G. J. (1984). Performance clinique des tests de diagnostic audiologiques et connexes. Ear & Hearing, 5, 187-194.
Wilson, R. H., & Margolis, R. H. (1999). Mesures du réflexe acoustique. Dans Musiek, F.E., & Rintlemann, W.F. (Eds.). Perspectives contemporaines dans l’évaluation de l’audition. Boston : Allyn & Bacon, 131-165.