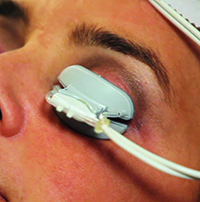
LipiFlow combine la chaleur provenant de sous la paupière avec une pression mécanique.
Certains cabinets d’ophtalmologie abordent l’œil sec lié au dysfonctionnement des glandes meibomiennes en respectant le vieil adage : « Si vous voulez que quelque chose soit bien fait, faites-le vous-même. » Ils choisissent de traiter ces patients dans leur cabinet plutôt que de les renvoyer chez eux avec un régime de remèdes auquel les patients risquent de ne pas adhérer. Cependant, alors que ces nouveaux dispositifs de traitement externe non invasifs ont commencé à faire leur apparition dans les cabinets, certains médecins se demandent s’ils fonctionnent bien. Cet article jette un coup d’œil aux études utilisant ces traitements, et entend des médecins qui ont travaillé avec eux pour vous donner une idée des résultats auxquels vous pouvez vous attendre si vous choisissez de les proposer dans votre cabinet.
LipiFlow
Le LipiFlow de TearScience, également connu sous le nom de pulsation thermique, a été le premier dispositif visant spécifiquement l’œil sec évaporatif lié à la MGD. Il associe la chaleur à un massage physique pour liquéfier et exprimer le contenu des glandes de Meibomius dans le but de ramener la couche lipidique de la surface oculaire à la normale.
Le dispositif consiste en une petite pièce qui ressemble à une lentille de contact sclérale qui se glisse sous les paupières et sur le globe. Certains médecins administrent une ou deux gouttes d’anesthésique topique avant de placer le dispositif sous la paupière, pour le confort du patient. Cette pièce semblable à une lentille émet de la chaleur vers l’extérieur, vers les paupières, tout en protégeant l’œil lui-même de la chaleur. La seconde partie de l’appareil, qui est reliée à l’écran, se trouve à l’extérieur de l’œil, sur les paupières, et exerce une pression pulsatile sur les paupières pour essayer d’ouvrir les orifices des glandes et exprimer l’huile qui est réchauffée et liquéfiée par la chaleur. Le traitement dure 12 minutes.
Jack Greiner, DO, PhD, du Schepens Eye Research Institute, a mené une étude à long terme sur le LipiFlow, en suivant les patients pendant une période allant jusqu’à trois ans. Dans cette étude, 40 yeux de 20 patients souffrant de MGD et de symptômes de sécheresse oculaire ont subi un traitement LipiFlow au cabinet du Dr Greiner. Les résultats ont été mesurés en termes de score de sécrétion des glandes de Meibomius (déterminé en classant trois ensembles de cinq glandes sur la paupière inférieure en fonction de la capacité de chaque glande à sécréter de l’huile saine et claire jusqu’à zéro) et de temps de rupture du film lacrymal. Les patients ont également évalué leurs symptômes sur les questionnaires Ocular Surface Disease Index et Standard Patient Evaluation of Eye Dryness.
Dans l’étude, les scores du SGM sont passés de 4,5 au départ à 12 à un mois (p≤0,001). Cette amélioration s’est poursuivie à trois ans (score : 18,4). La TFBUT au départ était de 4,1 secondes, et s’est améliorée à 7,9 secondes à un mois (p≤0,05). Cependant, la différence entre les TFBUT à trois ans n’était pas statistiquement significative (score : 4,5 secondes). Le score moyen de l’OSDI s’est amélioré de manière significative, passant de 26 au départ à 14,7 à un mois (p≤0,001), mais est revenu aux niveaux de départ à trois ans (22,5 ; p>0,05). Les scores SPEED, cependant, sont restés améliorés à la fois à un mois et à trois ans : Le score SPEED moyen s’est amélioré, passant de 13,4 au départ à 6,5 à un mois (p≤0,001), et l’amélioration s’est poursuivie à trois ans (9,5 ; p≤0,001).1
« Au point de temps de 12 mois, le temps de rupture des larmes a chuté comme étant statistiquement significatif », explique le Dr Greiner. « Lorsque vous arrivez au point de temps de deux ans, le score OSDI a chuté comme étant significativement meilleur que la ligne de base. En termes d’effets indésirables, après le traitement, il y a une légère irritation qui disparaît généralement en une heure. Parfois, les vaisseaux du bord de la paupière, qui sont très petits, seront plus fragiles sur des personnes ayant des textures de peau différentes et vous verrez une hémorragie sous-cutanée le long du bord de la paupière. Cependant, si vous regardez ce patient au bout d’un jour ou deux, les signes d’hémorragie ont disparu. »
LipiFlow ne convient cependant pas à tous les patients, et dans une étude, environ 20 % des sujets n’ont pas signalé d’amélioration globale des symptômes.2 Pour cette raison, les médecins disent que les patients doivent correspondre à un certain profil pour garantir le succès de la procédure. « On ne peut pas mettre n’importe qui dans un traitement LipiFlow », explique le Dr Greiner. « Le patient peut avoir une quantité sévère d’œil sec, mais vous avez besoin de certaines glandes qui sont capables d’être ouvertes. Nous recherchons généralement un patient dont au moins six glandes de la paupière inférieure sont ouvertes à un certain degré avant de procéder au traitement LipiFlow. S’il n’y en a pas autant, nous pouvons pratiquer une expression des paupières pendant quelques semaines ou quelques mois avant le traitement LipiFlow, et lui faire faire des compresses chaudes et une thérapie des paupières à domicile. » Un autre facteur qui, selon certains chirurgiens, peut être important est l’apparition de clignements incomplets. Si un patient a des clignements incomplets persistants, disent les chirurgiens, c’est un problème qui sera toujours présent et le LipiFlow pourrait ne pas réussir chez un tel patient.
Chez le bon patient, le Dr Greiner a été satisfait des résultats. « En regardant cette technologie, pour moi, il était complètement inattendu qu’elle dure aussi longtemps », dit-il. « Lorsque nous pouvions faire durer un collyre six ou huit heures, nous étions enthousiastes, mais nous ne nous attendions pas à voir quelque chose durer neuf mois ou un an. »
ThermoFlo
ThermoFlo est un autre traitement en cabinet effectué par le médecin ou un membre du personnel qui vise l’œil sec lié à la MGD. Comme le LipiFlow, il combine pression et chaleur, mais d’une manière qui diffère légèrement de l’approche du LipiFlow.
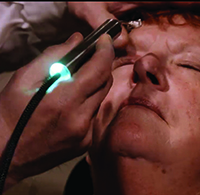
Le dispositif ThermoFlo chauffe les glandes sébacées depuis l’extérieur de la paupière. Une pression périodique pour exprimer l’huile des glandes est appliquée par le praticien qui tient l’appareil. (Image reproduite avec l’aimable autorisation de James Lewis, MD.)
Le ThermoFlo est essentiellement une pièce à main électrique avec deux petits tampons à l’extrémité. L’utilisateur étale un peu de gel à ultrasons sur les tampons, puis les applique sur les paupières fermées du patient. Les coussinets chauffent à 108 degrés F pour détacher la matière des glandes de Meibomian et la pression nécessaire pour exprimer le contenu est fournie manuellement par l’utilisateur. Le traitement dure 12 minutes et ne nécessite pas d’anesthésie.
ThermoFlo n’a pas été étudié de manière aussi formelle que LipiFlow, mais des rapports anecdotiques semblent montrer qu’il est au moins aussi efficace que les compresses chaudes, sans qu’il soit nécessaire que le patient adhère au régime des compresses. « Chez pratiquement tous les patients, le traitement dure une semaine », explique James Lewis, ophtalmologiste à Elkins Park (Pennsylvanie). « Deux semaines après leur premier traitement, environ la moitié des patients estiment qu’un autre traitement est nécessaire. Trois ou quatre traitements ThermoFlo, espacés de deux semaines, suffisent généralement à évacuer les glandes saines restantes, et les patients semblent alors aller beaucoup mieux. Nous n’avons généralement pas besoin de faire un cinquième ou un sixième traitement. »
Dans son cabinet, le Dr Lewis a étudié 45 patients qui lui ont été adressés pour un traitement de l’œil sec. Tous utilisaient des traitements tels que des compresses chaudes, l’hygiène des paupières, Restasis, des larmes artificielles non conservées, une occlusion ponctuelle temporaire ou permanente et/ou des stéroïdes oculaires à faible dose, mais n’avaient pas obtenu de soulagement satisfaisant. Deux semaines après le traitement ThermoFlo, les patients ont rempli un questionnaire, et 89 % d’entre eux ont signalé une certaine amélioration de leurs symptômes. « Dans mon cabinet, après le traitement ThermoFlo, nous avons constaté une amélioration des résultats du test de Schirmer, de l’osmolarité et de la TFBUT mesurée par le kératographe Oculus », explique le Dr Lewis. « Dans la pratique quotidienne, le Dr Lewis n’utilise pas le ThermoFlo seul, mais l’intègre au régime de traitement de la sécheresse oculaire des patients. « Dans la pratique clinique, nous faisons rarement un traitement non associé à d’autres thérapies, et nous l’accompagnerons de stéroïdes topiques, de l’utilisation d’une occlusion ponctuelle et parfois de l’ajout de Restasis », explique-t-il.
La lumière pulsée
Le traitement connu sous le nom de lumière pulsée intense est en fait une reconversion d’un appareil utilisé dans le domaine de la dermatologie pour les traitements de la peau.
La LPI pour le traitement de l’œil sec a été initiée par le chirurgien de Memphis Rolando Toyos. Le Dr Toyos a reçu une subvention de recherche de l’American Society of Cataract and Refractive Surgery pour étudier l’IPL pour l’œil sec évaporatif, et a finalement développé un laser pour le traitement avec la société de dispositifs Dermamed. Son approche utilisant cet appareil pour des indications oculaires est maintenant enseignée à diverses cliniques et cabinets d’ophtalmologie par le biais de conférences et de cours de formation.
En juillet 2015, le chirurgien du Duke Eye Center Gargi Vora a cosigné une étude rétrospective de l’IPL pour avoir une idée de son efficacité. « Pour un traitement IPL oculaire, nous appliquons d’abord de la gelée à ultrasons sur la zone située sous la paupière inférieure/la zone canthale latérale et la partie supérieure de la joue », explique-t-elle. « L’IPL est uniquement utilisé pour traiter la zone de la paupière inférieure/du canthal latéral, et non la paupière supérieure, car la lumière dirigée vers la paupière supérieure pourrait la traverser et endommager l’œil lui-même. Nous plaçons également des protections oculaires spéciales sur la surface oculaire elle-même, et demandons au patient de fermer son œil dessus, afin de nous assurer qu’aucune énergie lumineuse ne pénètre dans l’œil. Certains praticiens placent également des protections sur les paupières. Pour le traitement, le patient reçoit 10 à 15 points de traitement sur la partie supérieure de la joue et la zone canthale latérale, et le médecin effectue deux passages. Pour le patient, c’est similaire aux traitements de la peau du visage, avec de petits zaps sur la peau. Les patients peuvent ressentir une certaine chaleur pendant la procédure et les zaps peuvent être un peu inconfortables, c’est pourquoi nous utilisons la gelée pour aider à apaiser la peau. Après le deuxième passage, l’écran et la gelée sont retirés, et le patient reçoit des compresses chaudes sur sa paupière pour l’apaiser ainsi que pour aider les huiles dans les glandes à fondre un peu.
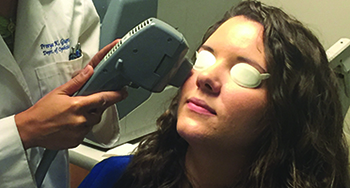
La lumière pulsée intense parvient à obtenir un effet dans les glandes de meibomius de la paupière inférieure, et parfois de la paupière supérieure, en traitant les vaisseaux sanguins dans la zone de la paupière inférieure/du canthal latéral. (Image reproduite avec l’aimable autorisation de Gargi Vora, MD.)
« Nous emmenons ensuite le patient à la lampe à fente et nous décompressons les glandes de meibomius et grattons l’huile du bord de la paupière à l’aide d’un applicateur à bouts de coton », poursuit le Dr Vora. « Les patients se voient ensuite prescrire un stéroïde léger tel qu’une goutte de fluorométholone ou de lotéprednol deux fois par jour pendant deux ou trois jours. »
Dans l’étude de Duke, le Dr Vora et son collègue Priya Gupta, MD, ont administré au moins trois traitements IPL aux patients souffrant de sécheresse oculaire par évaporation. Les docteurs Vora et Gupta signalent une diminution significative du niveau d’œdème du bord des paupières, des télangiectasies faciales et de la vascularisation du bord des paupières, ainsi qu’une amélioration du score de qualité du meibum (p<0,001 pour toutes les mesures). On a également constaté une augmentation significative du score de flux d’huile et du TFBUT (p<0,001). Les symptômes subjectifs se sont améliorés, avec une diminution statistiquement significative du score OSDI (p<0,001). Les patients ont été soulagés pendant plusieurs mois, et des traitements d’entretien ont été nécessaires tous les six à douze mois.3
Le Dr Vora affirme que les améliorations se sont accrues avec le temps. « Dans notre étude, il y avait une fourchette de trois à six traitements par patient, avec une moyenne de quatre », explique-t-elle. « Chaque traitement était espacé de trois à six semaines, dont le calendrier n’était pas vraiment basé sur les symptômes mais plutôt sur le moment où le patient pouvait venir. Nous avons remarqué que les patients voyaient une amélioration dès le deuxième traitement, qui était aussi la date du deuxième suivi – après la visite le jour de la procédure -, soit environ trois semaines après le traitement IPL initial. »
Les ophtalmologistes sont encore curieux du mécanisme d’action exact impliqué par l’IPL. « En dermatologie, l’IPL est utilisée pour la rosacée et pour réduire les télangiectasies », explique le Dr Vora. « Puis, en 2002, le Dr Toyos a constaté que les patients en dermatologie présentaient également une amélioration du dysfonctionnement des glandes meibomiennes et de la sécheresse oculaire. Nous ne sommes pas sûrs à 100 % de la façon dont la lumière pulsée fonctionne pour l’œil sec. Dans le cas de la rosacée, du moins selon les dermatologues, l’oxyhémoglobine présente dans les vaisseaux sanguins absorbe l’énergie lumineuse et la transforme en chaleur, ce qui provoque une coagulation ou une fermeture des vaisseaux. Les patients souffrant de dysfonctionnement des glandes de Meibomius ont souvent des vaisseaux anormaux au niveau du bord de la paupière ou de la rosacée oculaire, nous supposons donc que l’oxyhémoglobine absorbe l’énergie de l’IPL et ferme les vaisseaux, empêchant les médiateurs inflammatoires d’atteindre les glandes de Meibomius et de leur permettre de s’enflammer.
« Une autre théorie de son fonctionnement est que, en raison d’une sorte d’effet de chauffage local, il est similaire au LipiFlow en ce sens qu’il provoque une fonte des huiles dans les glandes pour leur permettre d’être sécrétées plus facilement », poursuit le Dr Vora. « Nous pensons que l’effet chauffant pourrait également réduire les bactéries dans le bord des paupières, diminuant ainsi la charge inflammatoire sur les glandes de Meibomius. Le parasite Demodex présent sur le bord de la paupière est également partiellement traité. En fin de compte, nous ne savons pas exactement ce que fait la lumière pulsée, mais j’imagine que c’est un mélange de ces trois éléments qui entraîne une amélioration. »
Blephex
Blephex (RySurg ; Palm Beach, Fla.) est un nouvel outil à utiliser en cabinet pour les patients atteints de blépharite et, en tant que tel, il semble également atténuer les signes et les symptômes de l’œil sec évaporatif associé à la blépharite.
Le Blephex est un outil portatif semblable en apparence à un tournevis électrique. Le médecin ou le technicien fixe un petit tampon jetable à l’extrémité rotative du Blephex et y dépose une petite quantité de savon nettoyant pour paupières. Lorsque le tampon nettoyant tourne à grande vitesse, il est utilisé pour éliminer les débris des bords de la paupière sous anesthésie topique. Du point de vue de l’œil sec, le débridement des marges peut ouvrir les orifices des glandes meibomiennes, permettant à l’huile de retourner à la surface oculaire.

Blephex élimine les écailles et les débris du bord des paupières à l’aide d’une tête rotative, ce qui ouvre les orifices des glandes de Meibomius. (Image reproduite avec l’aimable autorisation de Charles Connor, OD, PhD.)
Charles Connor, OD, PhD, professeur à la Rosenberg School of Optometry de l’Université de l’Incarnate Word à San Antonio, a cosigné une étude prospective du Blephex chez 20 patients présentant un dysfonctionnement des glandes meibomiennes. (Connor C, et al. IOVS 2015;56:ARVO E-Abstract 4440) Au début de l’étude et quatre semaines après le traitement, les chercheurs ont utilisé l’échelle d’Efron pour classer le niveau de MGD, et les patients ont également subi une mesure de TFBUT et répondu au questionnaire OSDI. Au bout de quatre semaines, le niveau de MGD sur l’échelle d’Efron s’est amélioré de 1,65 à 0,76 (p=0,01), et le TFBUT s’est amélioré de 3,31 à 5,47 secondes (p=0,05). Les scores des symptômes sur l’OSDI se sont améliorés, passant d’une moyenne de 43,74 à 20,33 (p=0,01).
Le Dr Connor et ses collègues affirment que Blephex semble être une alternative pour les patients qui ne respectent pas les gommages des paupières et les compresses chaudes à domicile. « Si la glande de Meibomius est encore viable lorsque vous débridez le tissu épaissi qui la recouvre, elle va sécréter et le patient aura une réponse positive », explique le Dr Connor. « Le nettoyant utilisé sur le tampon Blephex est essentiellement le type de nettoyant que nous utilisons depuis des années pour nettoyer les paupières ; c’est un savon conçu pour ne pas induire beaucoup d’irritation dans l’œil. En plus de nettoyer les tissus épaissis sur les bords de la paupière, le savon tue les bactéries à cet endroit également. Le Blephex dure environ trois à six mois avant de nécessiter un retraitement.
« Le traitement Blephex n’est pas une expérience désagréable pour le patient, à condition d’utiliser un anesthésique un peu plus fort », poursuit le Dr Connor. « Si vous utilisez de la proparacaïne, c’est un peu trop faible et les patients ressentent davantage les vibrations. Mais avec la tétracaïne, les patients ont moins de sensation, donc lorsque vous passez le Blephex sur les bords de la paupière, le patient est moins irrité. Aucun patient n’a dit que le traitement était douloureux, la plainte la plus fréquente étant qu’il était légèrement inconfortable ou qu’il chatouillait. J’ai l’impression que les anciens traitements traditionnels sont également efficaces, mais que les patients ne veulent pas vraiment les faire parce que c’est une chose de plus qu’ils doivent ajouter à leur routine quotidienne. Soit ils oublient, soit ils sont peu enclins à les faire. Je ne sais pas si Blephex est plus efficace que les thérapies traditionnelles, mais ce qui est bien, c’est que je sais que cela a été fait. Moi ou mon personnel pouvons le faire, obtenir un résultat, et ne pas avoir à nous soucier que le patient rentre chez lui et fasse quoi que ce soit. » REVUE
Le Dr Greiner a réalisé des études financées par TearScience. Le Dr Lewis est actionnaire de Mibo. Les docteurs Vora et Connor n’ont aucun intérêt financier dans les produits mentionnés dans l’article.
1. Greiner JV. Effets à long terme (3 ans) d’un traitement unique par système de pulsation thermique sur la fonction des glandes meibomiennes et les symptômes de l’œil sec. Eye Contact Lens 2015 Jul 28.
2. Lane S, DuBiner H, Epstein R, et al. Un nouveau système, le lipiflow, pour le traitement de la dysfonction de la glande de meibomius. Cornea 2012;31:4:396-404.
3. Vora GK, Gupta PK. Thérapie par lumière pulsée intense pour le traitement de la maladie évaporative de l’œil sec. Curr Opin Ophthalmol 2015;26:4:314-8.
4.