Alex W. Cohen, MD, PhD; Richard Allen, MD, PhD
Revision posted December 18, 2019; Original posted May 14, 2010
Päävaiva
Kaksoisnäkö
Nykysairauden historia
46-vuotias naispuolinen potilas esiteltiin silmäplastikkaklinikalle raportoiden kaksoiskuvasta ja näön vääristymisestä. Potilas havaitsi ensimmäisen kerran binokulaarisen horisontaalisen diplopian kaksi kuukautta ennen käyntiä. Hän kuvasi primaarista diplopiaa, joka paheni oikeassa katseessa, ja hän oli turvautunut okklusiivisen laastarin käyttämiseen oireidensa hallitsemiseksi. Kolme kuukautta ennen nykyistä käyntiä potilas havaitsi suuren verisuonen oikean silmänsä yläpuolella. Hän kertoi myös, että hänen oikeassa korvassaan kuului suhiseva ääni, joka oli kuulunut 2-3 kuukauden ajan.
Aiempi silmähistoria
Potilas oli ollut neljä kuukautta aiemmin polkupyöräonnettomuudessa, jonka aikana hän sai pienen jygomatomalar-kompleksimurtuman (kuva 1). Potilas nähtiin silmätautien klinikalla kolme viikkoa myöhemmin, eikä hänellä ollut diplopiaa, ei katseen rajoittumista ja silmätutkimus oli normaali. Häntä pyydettiin tutkimuksiin kahden kuukauden kuluttua.
Lääkehistoria
Depressio
Lääkkeet
Claritin® (loratadiini)
Sukuhistoria
Riippuvuuksien väärinkäyttö, kaulasyöpä, sydänsairaus
Sosiaalinen anamneesi
Ei vaikuta
Fyysinen tutkimus
- Näöntarkkuus (ilman korjausta)
- 20/20 OD
- 20/20 OS
- Ekstraokulaarinen motoriikka: -3 abduktiovaje OD ja täysi OS (ks. kuva 2)
- Pupillit: OD 6 mm tumma, 4 mm vaalea; OS 6 mm tumma, 4 mm vaalea; Ei suhteellista afferenttia pupillaarivirhettä (RAPD)
- Silmänsisäinen silmänpaine: 14 mmHg OD, 12 mmHg OS
- Konfrontaationäkökentät (CVF): Täydet OD ja OS
- Hertel: 21 mm OD, 17 mm OS, pohja 95 mm
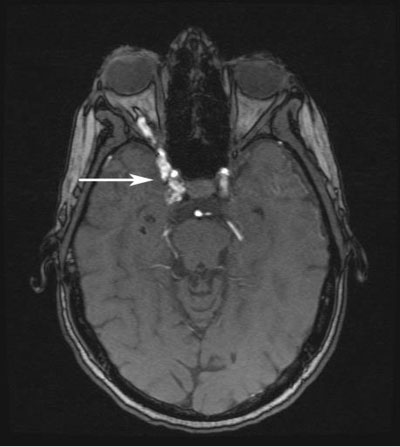
- Ulkoinen tutkimus: Oikean ylä- ja alaluomen laskimoturvotus; oikean silmän yläpuolella on silmäkuopan pullistuma (ks. kuva 3).
- Etuosan tutkimus: Sidekalvon injektio OD. Muuten normaali tutkimus OU
- Laajennettu silmänpohjatutkimus: Normaali makula, verisuonisto ja periferia OU
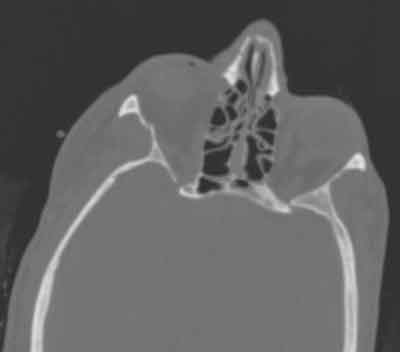
Kuva 1: Pyöräilyvamman jälkeisen ensiesittelyn yhteydessä saatu CAT-kuva. Huomaa pieni ZMC-murtuma oikealla puolella (nuoli)
Kuva 2: Motoriikkakuvat kaksi kuukautta ensivamman jälkeen. Huomaa oikean silmän abduktiovaje ja sidekalvon verisuonten laajeneminen nasaalisesti oikeassa silmässä
Kuva 3: Ulkoinen tutkimus neljä kuukautta ensivamman jälkeen. Huomaa laajentuneet suonet oikean silmäluomen ylä- ja alaluomissa sekä turvonneet nenän sidekalvon verisuonet.
Kulku
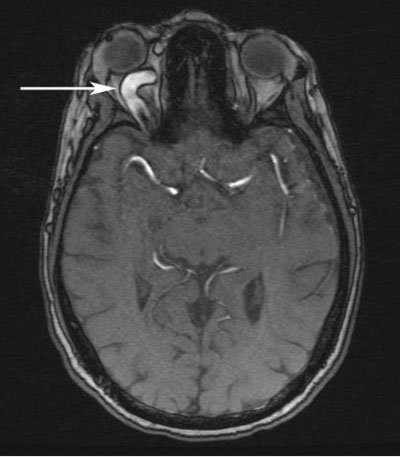
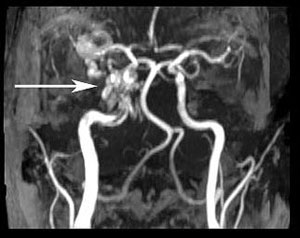
Kliinisen epäilyn ja proptoosilöydösten, laskimoturvotuksen, silmäkuopan pullistuman ja abduktiovajeen perusteella tehtiin oletusdiagnoosi oikeanpuoleisesta karotis-kavernoosifistelistä (CCF). Potilas lähetettiin samana iltapäivänä aivojen MRI/MRA-kuvaukseen. Kuvat osoittivat oikeanpuoleisen CCF:n sekä selvästi laajentuneen oikean ylemmän silmälaskimon (kuvat 4, 5 ja 6). Potilas otettiin tämän jälkeen vastaan neurointerventioklinikalla, ja hänelle varattiin aika fistelin kelaamiseen myöhemmin samalla viikolla.
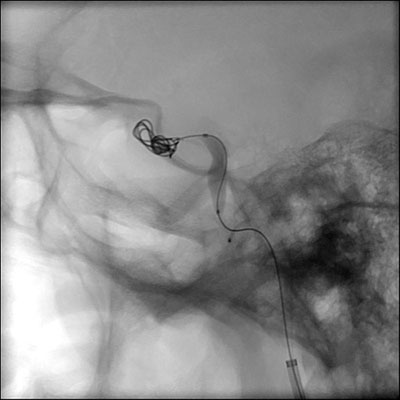
Potilaalle tehtiin oikean sisäisen kaulavaltimon kelaaminen (kuvat 7 ja 8). Toimenpiteen aikana valtimon ja sinus cavernosuksen sekä kollateraalisuonten välillä havaittiin runsasvirtainen, laajeneva yhteys. Oikeassa sisemmässä kaulavaltimossa oli myös laaja valtimovaurio, joka sopi dissekoitumiseen. Hyvän virtauksen nähtiin kulkevan avoimen etummaisen viestivaltimon yli, joten fisteli hoidettiin oikean kaulavaltimon sisäisen valtimon uhrauksella käyttäen kelaembolisaatiota. Onneksi oikea silmävaltimo säilyi perfusoituna rinnakkaiskierron kautta. Toimenpiteen jälkeen potilaan sairaalajakso oli merkityksetön, ja hänet kotiutettiin kuusi päivää myöhemmin.
 |
 |
| Kuva 4. Magneettiresonanssiangiografiakuva (MRA-kuva), jossa näkyy laajentunut ylempi silmälaskimo (nuoli). | Kuva 5: MRA-kuva, joka osoittaa oikean kaulavaltimon kavernoosifistelin (nuoli) |
Kuva 6. MRA-kuva, joka osoittaa oikean kaulavaltimon kavernoosifistelin (nuoli): Kolmiulotteinen rekonstruoitu kuva, jossa CC-fisteli (nuoli) näkyy
 |
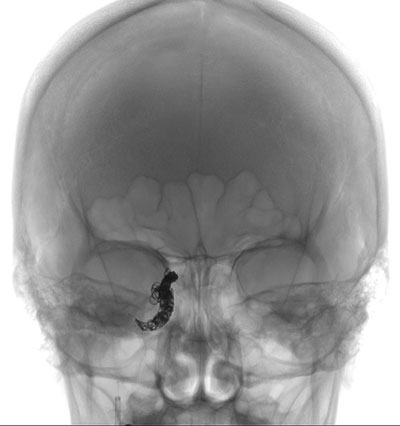 |
| Kuvio 7: Intraoperatiivinen kuva, jossa kela asetetaan sisäisen kaulavaltimon sisälle | Kuva 8: Postoperatiivinen kuva, jossa kela asetetaan sisäisen kaulavaltimon sisälle |
Acute Post-traumatic Direct Carotid Cavernous Fistula
Authors: Dabin Choi, BS; Matthew Benage, MD; Bryce R. Radmall, MD; Audrey C. Ko, MD; Erin M. Shriver, MD
Postitettu 18. joulukuuta 2019
Päävalitus
Huoli orbitaalisesta lokero-oireyhtymästä putoamistrauman jälkeen
Nykyisen sairauden historia
62-vuotias mieshenkilö esiteltiin ensiapupoliklinikalle, jolla oli kasvojen polvitrauma sekundaarisena seurauksena putoamisesta 20-jalkaisilta tikkailta. Potilaan subjektiivisia valituksia ja anamneesia ei voitu arvioida vammojen vakavuuden ja rauhoitustilan vuoksi. Alustavassa pään tietokonetomografiassa (TT) potilaalla todettiin subaraknoidaalivuoto, oikea epiduraalihematooma, kallonpohjan murtuma ja useita kasvojen murtumia. Silmälääkäriä konsultoitiin, koska epäiltiin molemminpuolista silmäkuopan lokero-oireyhtymää ja LeFort III -murtumaa, joka koski molemminpuolista silmäkuopan alempaa seinämää. Ensiapulääkäri ilmoitti silmänpaineen (IOP) olevan aluksi 80-90 mmHg oikeassa silmässä ja 60-70 mmHg vasemmassa silmässä. Päivystyslääkäri suoritti vuodeosastolla molemminpuoliset kanttorileikkaukset ja kanttorileikkaukset ylemmän ja alemman lateraalisen kanttorijänteen osalta ennen silmälääkärin arviointia. Kantalihaksen vapauttamisen jälkeen silmänpaine pysyi koholla, 46 mmHg OD ja 37 mmHg OS.
Aiempi silmähistoria
Ei ole
Aiempi sairaushistoria
Lisäkilpirauhasleikkaus
Lääkkeet
Ei voida saada potilaan sedaation ja intubaatiotilanteen vuoksi
Allergiat
Ei tunnettuja lääkkeiden aiheuttamia allergioita
Perhehistoria. / Sosiaalinen historia
Tuntematon
Järjestelmien tarkastelu
Ei voitu saada, koska potilas oli sedatoitu ja intuboitu
KULMATUTKIMUS
Intraokulaarinen paine (IOP)
- Esittelyhetkellä (päivystyspoliklinikan lääkäreiden tekemä Tonopen)
- OD: 85 mmHg
- OS: 65 mmHg
- Tilanne molemminpuolisen kantotomian ja ylemmän ja alemman lateraalisen kantalihaksen jänteiden kantolyysin jälkeen (silmälääkärin tekemä Tonopen)
- OD: 46 mmHg
- OS: 37 mmHg
Pupillit
- OD: 3 mm pimeässä, 3 mm valossa, pyöreät, kiinteät
- OS: 3 mm pimeässä, 3 mm valossa, pyöreät, kiinteät
Sisäaukot
Kireät silmäkuopat molemmin puolin, retropulsiovastus oikealla > vasemmalla, proptoosi OU
Viiltolamppututkimus
- Luomet/ripset: Ylempi ja alempi kantotomia/kantolyysi, silmäluomet irtoavat helposti pallosta OU
- Sidekalvo/sklera
- Merkittävä kemoosi OU
- Skleran verisuonten kieroutuneisuus OD > OS
- Sarveiskalvo:
- Kirkas OU
- Etukammio:
- Syvä ja hiljainen, hyvin muodostunut OU
- Iris:
- Pyöreä, kiinteä ja keskilaajentunut OU
Fundus-tutkimus
- Disc: Kallistunut, peripapillaarinen atrofia (PPA), heikosti perfusoitunut OU
- Macula: Normaali OU
- Verisuonet: OU
- OD: Verkkokalvon keskivaltimon pulssit – tukkeutuvat, kun palloa painetaan kohtalaisesti
- OS: Keskusverkkokalvon valtimo perfusoitunut
Korostuneen silmänpaineen erotusdiagnostiikka trauman ja silmäkuopan murtumien yhteydessä
- Orbitaalisen lokeron oireyhtymä sekundaarisesti silmäkuopan verenvuodon seurauksena
- Traumaattinen hyphema tai mikrohyphema
- Suora karotis-kavernoosifisteli
KLIININEN KULKU
Bilateraaliset silmäkuopan lattian murtumat ja LeFort III -murtuma havaittiin hänen alkuperäisessä leukojen ja kasvojen TT-kuvauksessaan, lisäksi oikean ylemmän silmälaskimon laajentuma ja oikean sinus cavernosuksen liikatiheys. Tehtiin CT-angiogrammi (kuva 1), joka osoitti oikean sinus cavernosuksen arterialisoituneen. Näiden löydösten perusteella diagnosoitiin suora oikeanpuoleinen karotis-kavernoosifisteli (CCF). Potilaan proptoosi, jatkuvasti korkea silmänpaine lateraalisesta kantotomiasta ja kantolyysihoidosta huolimatta sekä laskimopulssit ja oikean näköhermon heikko perfuusio olivat kaikki tämän diagnoosin mukaisia. Neurointerventionaalista radiologiaa konsultoitiin. Potilaalle tehtiin kelaatio ja nestemäisen embolisen aineen (Onyx®) injektio oikean CCF:n embolisaatiota varten (kuvat 2 ja 3).
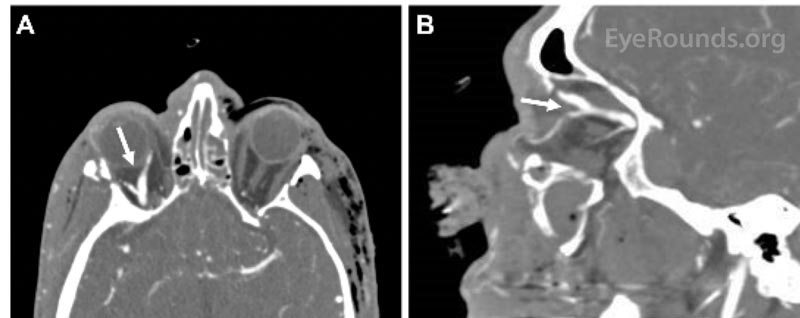
Kuva 1. Tietokonetomografia-angiografiakuva (CTA) aksiaalisessa (A) ja sagittaalisessa (B) kuvassa, jossa näkyy laajentunut oikea ylempi silmälaskimo (nuolet).
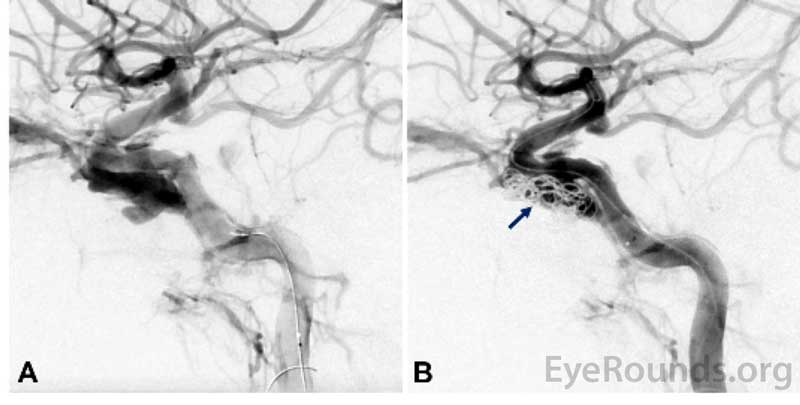
Kuva 2. Intraproseduraalinen aivojen angiografia, joka osoittaa suoran karotis-kavernoosifistelin (CCF) ennen (A) ja jälkeen (B) kelan asettamisen CCF:n sisälle.
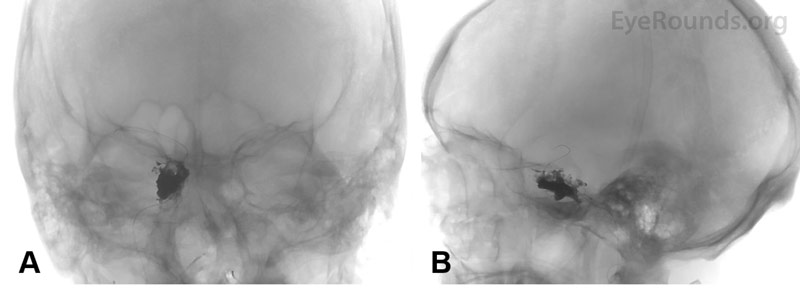
Kuva 3. Aivojen angiografia. Pään koronaaliset (A) ja sagittaaliset (B) röntgenkuvat kelauksen jälkeen, joista näkyy kelan ja embolisen aineen onnistunut asettaminen oikean sivuontelon sisälle.
Toimenpiteen jälkeen silmänpaine parani 20 mmHg OD:hen ja 10 mmHg OS:hen. Potilaan proptoosi, kemoosi ja laskimopulsaatio paranivat molemmin puolin. Kun silmäkuopan turvotus oli laantunut muutamaa päivää myöhemmin, potilaalle tehtiin silmäkuopan pohjan murtuman korjaus, johon liittyi molemminpuolisten alempien silmäkuopan reunojen levytys.
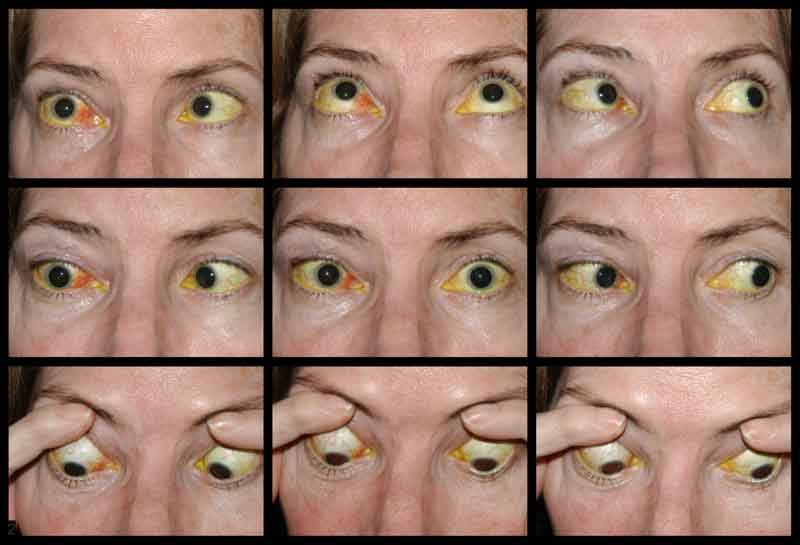
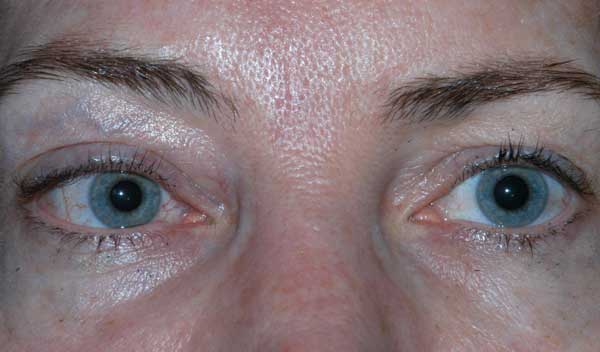
Potilaan näöntarkkuutta alkuesittelyssä ei voitu arvioida vammojen vakavuuden ja sedaatiotilan vuoksi. CCF:n kelauksen ja kasvojen murtumien korjausten jälkeen potilaan näkö oli oikeassa silmässä paljas valon havaitseminen ja vasemmassa silmässä 20/100 eksentrisesti. Potilaan yhden kuukauden seurantakäynnillä näöntarkkuus oli oikeassa silmässä ei valon havaitsemista ja vasemmassa silmässä 20/50 nuppineulan avulla. Hänellä oli kiinteät pupillit molemmin puolin. Takaraivotutkimuksessa todettiin oikean näköhermon pään kalpeus. Potilaalla oli myös osittainen oftalmoplegia oikeassa silmässä ja vasemmanpuoleiset III ja IV aivohermon halvaukset (kuva 4). Hän oli eksotrooppinen, ja hänellä oli vasemman yläluomen ptoosi, jossa levatorin toiminta oli heikko (MRD1 = – 4 mm) (kuva 5). Potilas kertoi, että hänen oli nostettava leukaa ylös ja pidettävä vasenta silmäluomea auki nähdäkseen vasemmasta silmästä. Ptoosin korjausta vasemmanpuoleisella frontalis-slingillä suositeltiin, ja leikkaus tehtiin onnistuneesti. Vaikka hänelle jäi jäännösliikkuvuushäiriöitä, ptoosi parani, ja hän kotiutui silmäplastian klinikalta (kuva 6).
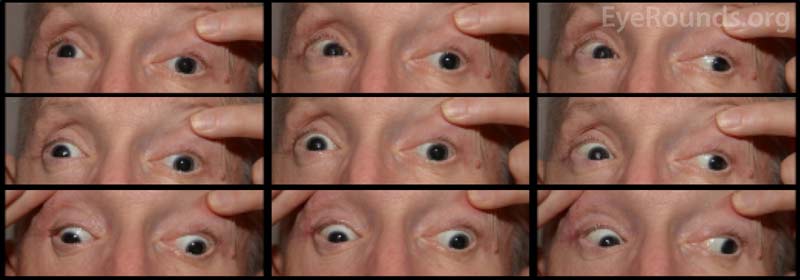
Kuva 4. Ulkoinen valokuva yhdeksästä kardinaalisesta katseasennosta, joka osoittaa osittaista oftalmoplegiaa oikeassa silmässä ja vasemman aivohermon III ja IV halvauksia.
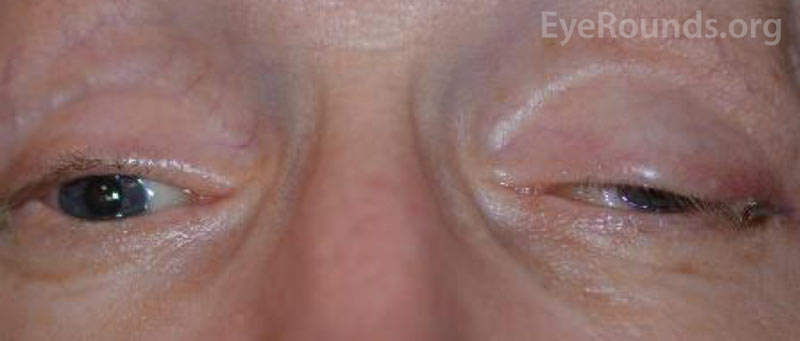
Kuva 5. Ulkoinen valokuva potilaasta primaarisessa katseessa. Huomaa potilaan eksotropia ja vasemman yläluomen ptoosi.
Kuva 6. Potilaan silmänpainetauti. Ulkokuvassa näkyy vasemman yläluomen ptoosin paraneminen frontalis sling -leikkauksen jälkeen. Molemmissa silmissä (vasen silmä pahempi kuin oikea) on sekundaarinen pysyvä motiliteettivaje, joka johtuu CN III:n halvauksesta – jäännös CN VI:n innervaatiosta
DIAGNOSTIIKKA
Akuutti traumaattinen suora kaulavaltimon kavernoosifisteli, Seurauksena useita molemminpuolisia kallohermophalvauksia ja molemminpuolisia (oikea > vasen) optisia neuropatioita, jotka johtuvat kohonneesta silmänpaineesta ja iskemiasta
KESKUSTELU
Patofysiologia/Etiologia/Epidemiologia
Karotis-kavernoosifisteli (CCF) on epänormaali läpivienti laskimonsisäisen sinus cavernosuksen (sinus cavernosus venosuksen) ja sisemmän arteria carotis sisäisen (arteria carotidalis sisäinen) välillä. CCF:t luokitellaan patofysiologiansa perusteella kahteen päätyyppiin, suoriin (tyyppi A) ja epäsuoriin (tyyppi B-D) , kuten kuvassa 1 esitetään.
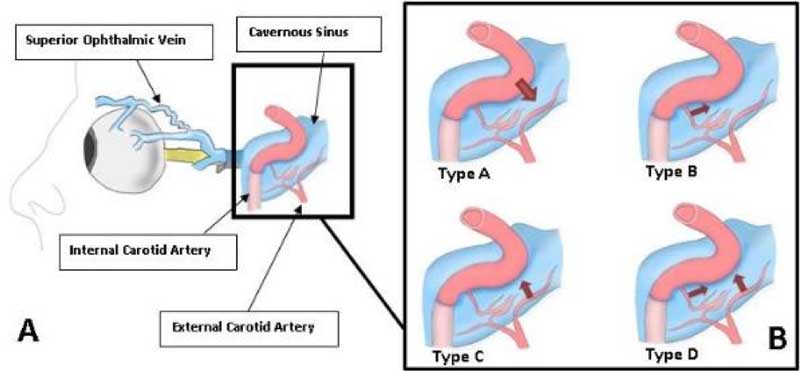
Kuva 7. Karotis-kavernoosifistelin tyypit. (Courtesy of Richard A. Robbinson, M.D., Southwest Journal of Pulmonary and Critical Care.)
Suorat CCF:t
Tyypin A CCF on seurausta sisäisen kaulavaltimon seinämän repeämästä, joka aiheuttaa yksittäisen suuren virtauksen fistelin, joka yhdistää suoraan sisäisen kaulavaltimon ja sinus cavernuksen.
Epäsuorat CCF:t
Epäsuorat CCF:t ovat matalan virtauksen fisteleitä sisäisen kaulavaltimojärjestelmän aivokalvohaarojen ja sinus cavernosuksen välillä. Epäsuorilla CCF:illä on yleensä lieviä oireita, kuten laajentuneet sidekalvon verisuonet ja proptoosi. Taudinkulku voi olla luonteeltaan krooninen, jolloin diagnoosi ja hoito viivästyvät .
- Tyypin B CCF on duraalinen shuntti sisäisen kaulavaltimon sisäisten haarojen ja sinus cavernosuksen välillä.
- Tyypin C CCF on ulkoisen kaulavaltimon meningeaalisten haarojen ja sinus cavernosuksen välinen yhteys.
- Tyypin D CCF on sekä sisäisen että ulkoisen kaulavaltimon meningeaalisten haarojen ja sinus cavernosuksen välinen duraalinen shuntti.
Tyypin A CCF on yleisin pään trauman jälkeinen CCF-tyyppi. McManus et al. havaitsivat, että suoria A-tyypin CCF:iä esiintyy jopa 4 %:lla potilaista, joilla on basilaarinen kallonmurtuma. Suora CCF voi syntyä kaulavaltimon sisäisen aneurysman spontaanin repeämän tai valtimon dissekaation seurauksena. Tyypin A CCF:ssä kaulavaltimon sisäisen järjestelmän korkea paine virtaa laskimonsisäiseen sinus cavernosukseen ja johtaa silmän laskimoiden hypertensioon ja pulsaatioon, jotka ovat CCF:n tunnusmerkkejä.
CCF:n aiheuttaman näöntarkkuuden heikkenemisen tai näön heikkenemisen esiintyvyyden on raportoitu vaihtelevan 29 %:n ja 63 %:n välillä .CCF:n aiheuttaman näön heikkenemisen mekanismi liittyy silmän laskimohypertensioon, joka johtaa pysähtyneen virtauksen anoksiaan, joka aiheuttaa näköhermon iskemiaa. Joko kohonneen silmänpaineen tai laajentuneen sinus cavernosuksen aiheuttama näköhermon mekaaninen puristus voi myös johtaa näköhermon neuropatiaan . Nopea diagnoosi ja toimenpiteet ovat ratkaisevan tärkeitä kaikille CCF-potilaille, jotta estetään näkökyvyn peruuttamaton vaurioituminen.
Tuntomerkit/oireet
Potilaat, joilla on suora CCF, saavat usein akuutisti kliinisiä oireita, jotka ovat vakavampia kuin epäsuorassa CCF:ssä. Suoran CCF:n yleisimpiä merkkejä ovat äkillisesti alkava kohonnut silmänpaine, sidekalvon suonten ahtautuminen, kemoosi ja silmäkuopan mustelmat . Suuren virtauksen suora CCF-fisteli voi johtaa myös etenevään sykkivään proptoosiin. Potilaat, joilla on CCF-fisteli, raportoivat usein päänsärystä, heikentyneestä näöntarkkuudesta ja diplopiasta. CCF:t voivat aiheuttaa neuro-oftalmologisia komplikaatioita, kuten oftalmoplegioita ja kallohermopalvauksia.
Eräässä retrospektiivisessä tutkimuksessa, jossa tutkittiin 11 traumaattista CC-fisteliä, yleisimmät kliiniset oireet olivat proptoosi, laajentuneet sidekalvon verisuonet ja silmäkuopan pullistuma, joita kaikkia havaittiin 100 prosentilla potilaista. Toiseksi yleisin kliininen löydös oli sidekalvon kemoosi, jota esiintyi 10 potilaalla. Kahdeksalla potilaalla 11:stä oli kuudennen hermon halvaus, viidellä kolmannen hermon halvaus ja viidellä neljännen hermon halvaus. Kolmannen hermon halvauksesta johtuva efferentti pupillaarivika esiintyi viidellä potilaalla. Harvinaisempia löydöksiä olivat kohonnut silmänpaine (3 potilasta), näön menetys (2 potilasta), näköhermon turvotus (2 potilasta) ja laajentuneet verkkokalvon verisuonet (4 potilasta).
Kuvantaminen/hoito/hoito
Aivojen varjoainekuvausta pidetään kultaisena standardina CCF:n diagnosoinnissa. Ei-invasiiviset kuvantamismenetelmät, kuten tietokonetomografia-angiografia ja magneettitutkimusangiografia, voivat auttaa CCF:n oletusdiagnoosin tekemisessä, mutta eivät lopullisesti vahvista sen olemassaoloa .
Konservatiivinen hoito, kuten ipsilateraalisen kaulavaltimon ulkoinen manuaalinen kompressio useita kertoja päivässä 4 – 6 viikon ajan, voi olla tehokasta epäsuorien, matalan virtauksen CCF:ien hoidossa. On raportoitu, että 20-60 prosentilla potilaista, joilla on epäsuora CCF, fisteli poistuu spontaanisti. Kun käytetään konservatiivista hoitoa, on tärkeää, että potilaita seurataan tiiviisti sarjanäöntutkimuksin, silmänpaineen mittauksin ja silmänpohjatutkimuksin. Konservatiivinen hoito on kuitenkin usein tehotonta suoran, suuren virtauksen CCF:n hoidossa.
Suoran CCF:n hoidon ensisijainen tavoite on fistelin endovaskulaarinen sulkeminen. Kelaaminen tai nestemäisten embolisten aineiden käyttö ovat olleet vallitsevia menetelmiä CCF:n tukkimiseksi. Liimautumattomat nestemäiset emboliset aineet, kuten etyleenivinyylialkoholikopolymeeri (Onyx®), ovat osoittaneet joitakin etuja kierukoihin verrattuna. Nestemäinen embolinen aine voidaan ruiskuttaa hitaammin ja harkitummin sen asteittaisen polymerisaatio-ominaisuuden vuoksi, mikä minimoi toistuvan annostelun tarpeen. Nestemäiset emboliset aineet tunkeutuvat kuitenkin syvälle verisuonistoon, ja ne voivat aiheuttaa komplikaatioita, kuten embolisaation jälkeistä tromboosia ja turvotusta, mikä johtaa ohimenevään aivohermojen iskemiaan. Kierukoiden ja nestemäisten embolisten aineiden yhdistetty käyttö on osoittautunut tehokkaaksi hoitovaihtoehdoksi CCF:n hoidossa. Eräässä tutkimuksessa 16 potilaan, joilla oli suora CCF, hoidossa yhdistetyllä kelaus- ja embolisaattorihoidolla onnistuttiin tukkimaan kaikki CCF:t, jolloin kliiniset oireet hävisivät eikä kallon neuropatia pahentunut 33 kuukauden seuranta-aikana .
EPIDEMIOLOGIA TAI ETIOLOGIA
|
JÄLKIPERÄISYYKSET
|
SYMPTOMAT
|
HOITO/HALLINTA
|