Urgent message: Ponnistelut kivun julistamiseksi ”viidenneksi elintärkeäksi” merkiksi alkoivat lähes 25 vuotta sitten. Sen jälkeen useat kansalliset akkreditointi- ja valtion virastot ovat ryhtyneet ajamaan kivun pitämistä erillisenä ongelmana, johon on puututtava sellaisenaan. On kuitenkin olemassa vain vähän tietoja, joilla on merkitystä hätätilanteiden ja kiireellisen hoidon kannalta.
Mark Pruitt, DO, Ya Wen, DO, Michael Pallaci, DO, ja Godwin Dogbey, PhD

JOHDANTO
Traditionaalisesti elintoiminnot ovat olleet neljä elintoimintoa: lämpötila, sydämen syke, hengitystaajuus ja verenpaine.1 Pyrkimyksiä sisällyttää kipu viidenneksi elintoiminnoksi teki ensimmäisenä American Pain Societyn puheenjohtaja tohtori James Campbell vuonna 1996. Hän totesi: ”Elintoimintoihin suhtaudutaan vakavasti. Jos kipua arvioitaisiin samalla innolla kuin muita elintoimintoja, olisi paljon paremmat mahdollisuudet saada asianmukaista hoitoa. Meidän on koulutettava lääkäreitä ja sairaanhoitajia kohtelemaan kipua elintärkeänä merkkinä. Laadukas hoito tarkoittaa, että kipua mitataan ja hoidetaan. ”2 Vuonna 1999 veteraaniasioiden ministeriö otti käyttöön Pain as the 5th Vital Sign Toolkit -työkalupaketin3 , jossa suositeltiin aggressiivista kivun seulontaa ja hoitoa, koska kipua pidettiin elintärkeänä elintärkeänä merkkinä.
Vuonna 2000 terveydenhuollon organisaatioiden yhteinen akkreditointikomissio (Joint Commission on Accreditation of Healthcare Organizations (JCAHO)) alkoi vaatia kivun arviointia ja hoitoa edellytyksenä akkreditoinnille4,5 . Annals of Emergency Medicine -lehdessä vuonna 2007 julkaistussa kivunhoitoa käsittelevässä tutkimuksessa suositeltiin kivun arviointia ensimmäisten elintoimintojen yhteydessä ja välittömän hoidon toteuttamista, mukaan lukien opiaattien käyttö, raportoidun kipupistemäärän perusteella.6 Lukuisissa artikkeleissa, standardeissa ja tutkimuksissa päädytään siihen, että kivun arvioiminen ja hoitaminen ovat parhaita käytänteitä; näyttöä fysiologisen prosessin vaikutuksesta ei kuitenkaan ole riittävästi, kuten ei muissakaan perinteisissä elintoiminnoissa.2-6
Perinteiset elintoimintomerkinnät (kuumeen määrä, sydämen lyöntitiheyden määrä, hengitystaajuus, verenpaineen määrä ja verenpainetasapaino) mittaavat elintoimintoja. Useissa tutkimuksissa on osoitettu, että näiden mittareiden poikkeamat normaaleista vaihteluväleistä ovat suorassa yhteydessä sairaalahoitoon joutumisen määrään, teho-osastolle joutumisen määrään ja kuolleisuuteen.7-10 Potilaat, joilla on päivystyspoliklinikalla dokumentoituja poikkeavia perinteisiä vitaalielintoimintoja, joutuvat sairaalahoitoon neljä kertaa todennäköisemmin kuin potilaat, joiden vitaalielintoiminnot ovat normaalit.7 Hengitystaajuuden on osoitettu ennustavan sydän- ja keuhkoverenkierron pysähdystä sairaalahoitoon joutuneilla potilailla.8 Eräässä tutkimuksessa takypnea, jonka hengitystaajuus oli 25-29 henkeä minuutissa, korreloi 21 prosentin kuolleisuuteen, ja kuolleisuus lisääntyi hengitystaajuuden kasvaessa.9 Teho-osastolle joutumisen ja sairaalakuolleisuuden vahvin ennustaja päivystyspoliklinikan triage-analyysin perusteella ei ole potilaan esittämä vaiva vaan poikkeavat elintoiminnot.10
Kivun tunnistamisen ja hoidon lisääntynyt painottaminen on johtanut siihen, että eräät tahot ovat suositelleet, että viidentenä elintoimintomerkkinä käytettäisiin potilaan antamaa kivun numeerista arviota kipuarvosta. Vaikka kivun tunnistamisen ja lievittämisen toivottavuus on intuitiivista ja ilmeistä, ei ole yhtä selvää, korreloiko kivun esiintyminen tai voimakkuus potilaan lopputuloksen tai hoidon suhteen, kuten on osoitettu perinteisten poikkeavien elintoimintojen kohdalla.
Kirjallisuushaussamme ei löytynyt yhtään julkaisua, joka liittäisi kivun esiintymisen tai voimakkuuden sairaalahoitoon ottamiseen, kotiuttamiseen tai siirtoon. Tällainen korrelaatio puhuisi vahvasti sen puolesta, että kivun mittaaminen on yhtä tärkeää kuin lämpötilan, sykkeen, hengitystaajuuden ja verenpaineen mittaaminen.
Tämän tutkimuksen tavoitteena on selvittää, ennustaako päivystyspoliklinikan triage-aikana raportoitu kipupistemäärä sairaalahoitoon ottamista tai siirtoa.7-10
AINEISTO JA MENETELMÄT
Vapautus hyväksyttiin Adena Health System Institutional Review Boardissa (IRB), hyväksyntä #16-02-001.
2.1 Tutkimuspopulaatio
Populaatioon kuuluivat potilaat, jotka saapuivat maaseutualueemme alueellisen lääketieteellisen keskuksen päivystyspoliklinikan päivystyspoliklinikalle 1.8.2015-31.5.2016. Sisäänottokriteerit olivat ikä ≥18 vuotta ja dokumentoitu triage-kipupisteytys. Poissulkukriteerit olivat ikä <18, Glasgow Coma Score (GCS) -mittarilla (Glasgow Coma Score) dokumentoitu muuttunut mielentila (AMS) tai heikentynyt kognitio, kyvyttömyys käyttää numeerista kipuasteikkoa ja dokumentoidut rajoitteet triage-kysymyksiin vastaamisessa. Tietueet, joissa ei ollut dokumentoitua kipupistemäärää tai dispositiota, jätettiin pois. Päivystykseen saapui 26 665 vähintään 18-vuotiasta potilasta kyseisenä ajanjaksona. Heistä 15 706 täytti sisäänottokriteerit ja otettiin mukaan tietojen analysointiin.
2.2 Tutkimusasetelma
Tämä tutkimus oli retrospektiivinen karttatarkastelu. Tietotekniikkaosaston työntekijä poimi tiedot sähköisestä potilaskertomuksesta (EMR) ja toi ne Microsoft Excel -taulukkoon ilman potilastunnisteita. Tietotekniikan työntekijä oli sokkoutettu tutkimuksen tarkoitukselle. Taulukkolaskentataulukkoon tuotiin kunkin potilaan tiedot, jotka sisälsivät iän, sukupuolen, lopullisen diagnoosin (kotiutus/saanti/siirto), numeerisen kipupistemäärän (tavanomainen 0-10 asteikko), GCS:n ja sen, oliko hoitohenkilökunta dokumentoinut kommunikaation esteet. Kolmas kirjoittaja analysoi tiedot.
Alun perin tavoitteenamme oli vähintään 160 potilaan otoskoko, jotta saavuttaisimme haluamamme tilastollisen tehon 0,8 havaitsemaan ryhmien väliset kohtalaiset erot kipupisteissä tilastollisen merkitsevyyden ollessa p<0,05. Lopullinen tutkittujen potilaiden määrä oli 15 706.
2.3 Aineiston analyysi
Tutkimuksessa käytettiin yksisuuntaista ANOVA-analyysiä, jolla tarkasteltiin kysymystä tilastollisesta erosta dispositiossa keskimääräisillä kipuasteikoilla. Games-Howellin Post Hoc -testiä käytettiin edelleen sen määrittämiseksi, mitkä dispositioparit erosivat toisistaan tilastollisesti merkitsevästi. Näitä tilastollisia testejä käytettiin myös ikäryhmäanalyysissä, jotta voitiin määrittää kipuasteikkojen keskiarvojen tilastollinen merkitsevyys eri ikäryhmien välillä. Levenen testi osoitti, että varianssin homogeenisuusoletus täyttyi (p<0,05) ikäryhmäanalyysin osalta.
TULOKSET
Tutkimukseen osallistui yhteensä 15 706 potilasta. Heidän ikänsä ja sukupuolensa muistuttavat kansallista ED-potilaiden väestöä tautien valvonnan ja ennaltaehkäisyn keskusten (Centers for Disease Control and Prevention) tekemän 2015 National Hospital Ambulatory Medical Care Survey -tutkimuksen mukaan11 , ja tässä tutkimuksessa väestö oli hieman vanhempaa (taulukko 1). Tämän potilaspopulaation dispositioluvut olivat samankaltaisia kuin muissa päivystyspoliklinikoissa Yhdysvalloissa11 ja tämän laitoksen kokonaispopulaatiossa (taulukko 2).
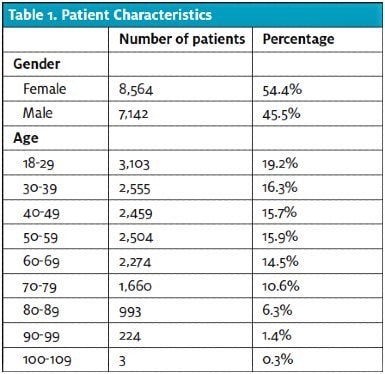
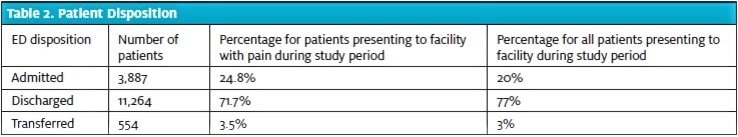
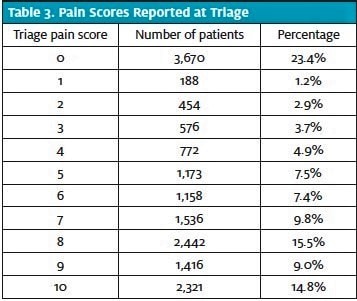
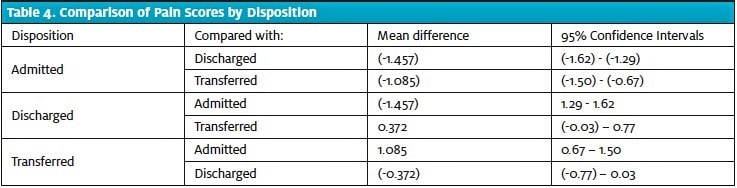
Suuri osa potilaista (76,6 %) ilmoitti jonkinasteisesta kivusta, ja suurin osa heistä (64,0 %:lla kaikista potilaista; 83,6 %:lla potilaista, joilla oli kipua, kipupistemäärä oli 5 tai suurempi (taulukko 3). Kunkin kolmen lopullisen päätöksen osalta laskettiin kipupisteiden keskiarvo ja sen keskihajonta sekä 95 prosentin luottamusväli yksisuuntaisen ANOVA:n avulla (kuva 1). Yhtä potilasta ei otettu mukaan laskelmiin puutteellisten tietojen vuoksi (ei pystytty määrittämään lopullista päivystyspäätökseen määräämistä).
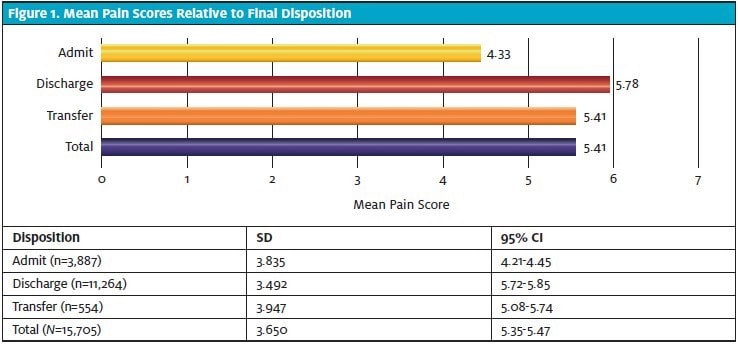
Keskimääräinen kipupistemäärä oli alhaisin sairaalahoitoon otettujen ryhmässä (4,33; 95 %:n CI 4,21-4,45) ja korkein kotiutettujen ryhmässä (5,78; 95 %:n CI 5,72-5,85). Tutkimukseen otettujen potilaiden kipupisteet olivat tilastollisesti merkitsevästi alhaisemmat kuin kotiutettujen ja siirrettyjen potilaiden (taulukko 4). Myös siirretyillä potilailla kipupisteet olivat matalammat kuin kotiutetuilla potilailla, joskin tämä ero jäi juuri ja juuri alle tilastollisen merkitsevyyden.
KESKUSTELU
Kipuasteikolliset arviot perustuvat NRS-asteikkoon (Numeric Rating Scale), jossa kunkin potilaan kivun taso kvantifioidaan asteikolla 0-10.3 Tämän tutkimuksen tavoitteena oli selvittää, ennustavatko korkeammat kipuasteikkoluokitukset lopullista hoitoonpääsyä tai siirtoa, mikä viittaa korkeampaan akuuttiasteeseen.
Liipaisu on heilahtanut hurjasti viime vuosikymmeninä suhteessa lähestymistapaan kivunhoitoon päivystyspoliklinikalla. Oligoanalgesiaa päivystyspoliklinikalla pidettiin ensimmäisen kerran laajalle levinneenä ongelmana 1980-luvulla12 , ja siitä puhuttiin ja kirjoitettiin laajasti koko 1990- ja 2000-luvun ajan ja 2010-luvun alussa. Samoihin aikoihin oligoanalgesian yleisyyttä alettiin kyseenalaistaa.16 Ja opioidiepidemian puhjettua Yhdysvalloissa viimeisten 5-10 vuoden aikana keskustelun painopiste on siirtynyt kipujen alihoidosta päivystyspoliklinikalla opioidien ylihoitoon.17-19
Jotkut ovat ottaneet asian innostuneesti vastaan, mutta toiset ovat suhtautuneet skeptisesti päivystyspoliklinikan analgeettisten lääkkeiden lääkkeenmääräämisen vaikutusten korostamiseen. Vuonna 2018 Axeen ja kollegat raportoivat 471 prosentin lisäyksestä määrättyjen opioidien määrässä vuodesta 1996 vuoteen 2012. Kuitenkin ED-määräysten osuus oli vain 4,4 prosenttia määrätyistä opioideista, kun se vuonna 1996 oli 7,4 prosenttia20 , mikä viittaa siihen, että ED-määräysten vaikutus epidemiaan on vaatimaton.
Kipu on yksi yleisimmistä syistä, joiden vuoksi potilaat hakeutuvat päivystyspoliklinikalle hoitoon.22 Harkitsevaiset lääkärit voivat tehdä hyvin erilaisia johtopäätöksiä siitä, miten opioidiepidemiaa voitaisiin parhaiten hillitä, vaikka he ovatkin yhtä mieltä siitä, että kivunlievityksen tarjoaminen, olipa kyseessä sitten opioidihoito, muu kuin opioidihoito tai muu kuin lääkehoito, on tärkeä osa laadukkaan ja myötätuntoisen ensihoidon tarjoamista. Todisteet viittaavat siihen, että päivystyspalvelujen tarjoajat erehtyvät edelleen määräämään kipulääkkeitä kipupotilailleen; Singer ym. raportoivat vuonna 2008, että niistä potilaista, jotka ilmoittivat kivusta päivystyksessä (76,6 % tutkimuksessamme), vain 51 % halusi kipulääkkeitä. Niistä, jotka halusivat niitä, 81 % sai niitä, minkä lisäksi 34 % potilaista ei halunnut niitä.14
Kivun lisäämisellä viidenneksi elintärkeäksi merkiksi pyritään korostamaan sen tunnistamisen ja hoidon tärkeyttä. On kuitenkin mahdollista, että sillä on myös tahattomia kielteisiä seurauksia. Toimenpiteen, jonka ei ole osoitettu heijastavan taudin vakavuutta, sisällyttäminen sellaisten toimenpiteiden joukkoon, jotka ovat heijastaneet taudin vakavuutta, voi johtaa siihen, että kipuun puuttumisen kiireellisyyttä korostetaan liikaa suhteessa kriittisen ja kiireellisen toimenpiteen, kuten hypotension, käsittelyyn. Vastaavasti se voisi vaikuttaa kielteisesti muiden elintoimintojen poikkeavuuksien koettuun kiireellisyyteen, jos ne niputetaan yhteen kipupisteiden kanssa.
Esimerkkejä tästä lääketieteessä on runsaasti, alkaen sepsiksen määrittelystä epäspesifisten SIRS-kriteerien (Systemic Inflammatory Response Syndrome, systeeminen tulehdusreaktio-oireyhtymä)21 perusteella, mikä johti siihen, että jotkut lääkärit vähättelivät ”sepsiksen” merkitystä, koska SIRS-kriteerien liian laaja verkko sairastamattomien potilaiden lukumäärän vuoksi, ja loppuun asti, kun tutkimuksissa käytetään yhdistettyjä päätepisteitä, jotka käsittävät lopputuloksia, joissa lopputulos vaihtelee kuolemantapauksen ja seurauksettomuuden välillä. Perinteinen opetus ”elintoiminnot ovat elintärkeitä” voi osoittautua epäluotettavaksi, jos jokin elintoiminnoista ei korreloi taudin vaikeusasteen tai potilastulosten kanssa. Lisäksi kivun mainitseminen elintärkeänä merkkinä viittaa tarpeeseen ryhtyä pikaisiin toimenpiteisiin, mikä saatetaan mieltää opioidikipulääkkeiden tarpeeksi. Kun otetaan huomioon Singerin edellä esitetyt tiedot, meneillään oleva opioidikriisi ja opioidien sivuvaikutusprofiili, on todennäköistä, että liiallinen aggressiivisuus, joka perustuu kivun korostamiseen elintärkeänä merkkinä, aiheuttaa ainakin jonkinasteista haittaa, mahdollisesti jopa enemmän kuin tavoiteltu hyöty.
Elintärkeiden elintoimintojen (lämpötilan, sykkeen, hengitystaajuuden ja verenpaineen) poikkeavuus korreloi nelinkertaisesti sairaalahoitoon ottamisen todennäköisyyden lisääntymiseen.7 Tämän tutkimuksen tulokset eivät antaneet samoja tuloksia kipupistemäärän osalta, eikä kirjallisuushaussamme löytynyt näyttöä korrelaatiosta taudin vaikeusasteen tai lopputuloksen kanssa. Tässä tutkimuksessa kotiutettujen potilaiden keskimääräinen kipupistemäärä oli korkein, kun taas sairaalaan otettujen potilaiden keskimääräinen kipupistemäärä oli alhaisin. Näin ollen korkeampi kipupistemäärä ei merkinnyt suurempaa todennäköisyyttä hoitoonpääsyyn tai siirtoon. Sen sijaan korkeampi kipupistemäärä oli yhteydessä korkeampaan kotiutumisen todennäköisyyteen ja, päinvastoin, alhaisempaan taudin vakavuuteen.
4.1 Rajoitukset
Tässä tutkimuksessa on useita rajoituksia. Vaikka tutkimuksessa korostetaan yrityksiä asettaa kivulle objektiivinen mittari, tiedetään hyvin, että kipu on subjektiivinen kokemus, ja kaksi potilasta, joilla on samanlainen sairaus, pisteyttävät kipunsa todennäköisesti eri tavoin. Retrospektiivisessä tiedonkeruussa emme kvantifioineet / ottaneet huomioon niitä, joilla oli useita käyntejä tai psykiatrisia valituksia. Emme myöskään ottaneet huomioon niitä potilaita, jotka olivat käyttäneet itsehoitolääkkeitä tai saaneet kipulääkkeitä EMS:n kautta ennen saapumistaan, tai niitä, jotka käyttivät kroonista kipulääkehoitoa kotona. Lisäksi tiedot analysoitiin käyttämällä yksisuuntaista ANOVA-analyysia, joka on luotettavin, kun tiedot sopivat normaaliin normaalijakaumaan; kiputiedot olivat kuitenkin likimain normaalijakautuneita, mutta eivät täysin normaalijakautuneita.
Tutkimuksessamme keskityttiin sairauden vaikeusasteen arvioinnissa sisäänpääsymääriin, mutta on olemassa useita muita tuloksia, joita voitaisiin käyttää sairauden vaikeusasteen markkereina.
Emmekä myöskään ottaneet huomioon kipupisteiden variansseja potilaiden välillä, joilla oli samankaltainen esitys. Esimerkiksi potilaat, joilla on murtumia, saattavat arvioida kipunsa korkeammaksi kuin potilaat, joilla on rintakipua, mikä ei välttämättä tee heistä todennäköisemmin sairaalahoitoon joutuvia tai huonoa lopputulosta kärsiviä. On kuitenkin mahdollista, että nimenomaan rintakipupotilaiden tai nimenomaan murtumapotilaiden kivun voimakkuus heijastaa taudin vakavuutta. Lisäksi potilaat, joilla on tiettyjä korkean riskin valituksia, kuten muuttunut psyykkinen tila, otettaisiin todennäköisemmin hoitoon tai siirrettäisiin, ja heidät myös todennäköisemmin jätettäisiin pois kuin kotiutetut potilaat, koska heidän kipupistemääräänsä ei pystytä kirjaamaan.
Tämä tutkimus suoritettiin lisäksi yhdessä ainoassa laitoksessa maaseutumaisessa yhteisössä, jossa opioidien väärinkäytön määrä on yksi Yhdysvaltojen korkeimmista, ja jossa hoidetaan vain rajallinen määrä traumapotilaita ja jossa hoidetaan kohtuuttoman suuri määrä potilaita, jotka ovat vakuuttamattomia. On myös mahdollista, että iäkkäillä ihmisillä, joita esiteltiin väestössämme hieman enemmän kuin kansallisessa keskiarvossa, voi olla useampien liitännäissairauksien vuoksi korkeampi sisäänpääsyn taajuus, mutta he voivat ilmoittaa alhaisemman kivun tason kulttuuristen ja sukupolvien normien vuoksi. Samoin yhteisö, jossa tutkimus tehtiin, on suhteettomasti valkoihoinen. Nämä tekijät saattavat rajoittaa havaintojemme ulkoista pätevyyttä. Emme voineet ottaa huomioon hoidon vaihtelevuutta palveluntarjoajien välillä ja mahdollista myöhempää vaikutusta dispositioon. Emme myöskään ottaneet huomioon potilaita, jotka ovat saattaneet ”palautua” tällä käyntikerralla tai myöhempänä ajankohtana korkeammalla akuuttiasteella.
YHTEENVETO
Tässä tutkimuksessa itse ilmoitettu kipu, toisin kuin perinteiset elintoimintomerkit, ei näytä ennustavan vakavampaa sairautta tai päivystyspoliklinikalle määräämistä.
- Vital Signs, Anthropometric Data, and Pain. In: LeBlond RF, Brown DD, Suneja M, Szot JF, eds. DeGowin’s Diagnostic Examination. 10. New York, NY: McGraw-Hill; 2014.
- Campbell J. APS 1995 Presidentin puhe. Pain Forum. 1996;5:85-88.
- Pain: The Fifth Vital Sign. Veteraaniasioiden ministeriö. Lokakuu 2000. Saatavilla osoitteessa: http://www.va.gov/PAINMANAGEMENT/docs/Pain_As_the_5th_Vital_Sign_Toolkit.pdf. Käytetty 7. maaliskuuta 2020.
- The Joint Commission. Kivunhoitostandardin selventäminen. joint commission perspectives. 2014;34:11.
- The American Pain Society 2006. Pain: Current Understanding of Assessment, Management, and Treatments. Saatavilla osoitteessa: http://americanpainsociety.org/uploads/education/npc.pdf.
- Decosterd I, Hugli O, Tamches E, et al. Oligoanalgesia päivystysosastolla: akuutin kivun koulutusohjelman lyhytaikaiset myönteiset vaikutukset. Ann Emerg Med. 2007;50:462-471.
- Mehmood A, He S, Zafar W, et al. How vital are the vital signs? Monikeskuksinen havainnointitutkimus Pakistanin päivystysosastoilta. BMC Emerg Med. 2015;15(Suppl2):S10.
- Fieselmann J, Hendryx M, Helms C, et al. Respiratory rate predicts cardiopulmonary arrest for internal medicine inpatients. J Gen Intern Med. 1993;8:354-360.
- Goldhill D, McNarry A, Mandersloot G, et al. A physiologically-based early warning score for ward patients: the association between score and outcome. Anaesthesia. 2005;60:547-553.
- Barfod C, Lauritzen M, Danker J, et al. Abnormal vital signs are strong predictors for intensive care unit admission and in-hospital mortality in adults triaged in the emergency department – a prospective cohort study. Scand J Trauma Resusc Emerg Med. 2012;20:28.
- Rui P, Kang K. National Hospital Ambulatory Medical Care Survey: 2015 Emergency Department Summary Tables. Saatavilla osoitteessa: Sairaanhoitopiirin sairaanhoitopiirin sairaanhoitopiiri: https://www.cdc.gov/nchs/data/nhamcs/web_tables/2015_ed_web_tables.pdf. Accessed March 7, 2020.
- Wilson JE, Pendleton JM. Oligoanalgesia päivystysosastolla. Am J Emerg Med. 1989;7:620-623.
- Knox HT. Hoidetaanko päivystysosaston potilaita riittävästi kivun vuoksi? Medscape. January 23, 2009. Saatavilla osoitteessa: https://www.medscape.com/viewarticle/586872. Accessed March 7, 2020.
- Singer AJ, Garra G, Choban JK, et al. Triage pain scores and the desire for and use of analgesics. Ann Emerg Med. 2008;52:689-695.
- Albrecht E, Taffe P, Yersin B, et al. Undertreatment of acute pain (oligoanalgesia) and medical practice variation in prehospital analgesia of adult trauma patients: a 10 yr retrospective study. Br J Anaesth. 2013;110:96-106.
- Green SM. there is oligoevidence for oligoanalgesia. Ann Emerg Med. 2012;60:212-214.
- Bukata R. Opiate misuse vs. oligoanalgesia. Medium. Saatavilla osoitteessa: https://medium.com/@emabstracts/opiate-misuse-vs-oligoanalgesia-30ed47936ba2. Accessed March 7, 2020.
- Baruch J, Springs S. Opioidit ja kipu päivystysosastolla: narratiivinen kriisi. Medl Humanit. 2018;44:213-216.
- Perrone J, Nelson LS, Yealy DM. Choosing analgesics wisly: What we know (and still need to know) about long-term consequences of opioids. Ann Emerg Med. 2015;65:500-502.
- Axeen S, Seabury SA, Menchine M. Emergency department contribution to the prescription opioid epidemic. Ann Emerg Med. 2018;71:659-667.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016;315:801-810.
- Centers for Disease Control and Prevention. National Hospital Ambulatory Medical Care Survey: 2017 Emergency Department Summary Tables. Saatavilla osoitteessa: https://www.cdc.gov/nchs/data/nhamcs/web_tables/2017_ed_web_tables-508.pdf. Accessed March 7, 2020.
Mark Pruitt, DO ja Ya Wen, DO ovat valmistuneet Adena Health Systemin residenssiohjelmasta. Michael Pallaci, DO on Adena Health Systemin Emergency Medicine Residency -harjoittelujakson, ARMC:n, ohjelmajohtaja ja ydinkouluttaja. Godwin Dogbey, PhD on CORE:n biostatistikko, CORE Research Office, Ohio University Heritage College of Osteopathic Medicine. Kirjoittajilla ei ole asiaankuuluvia taloudellisia suhteita mihinkään kaupallisiin intresseihin.
.