


![]()
Wichtiger Hintergrund
Die Eierstockreserve einer Frau bezieht sich sowohl auf die Quantität als auch auf die Qualität ihrer Eizellen, und eine verminderte Eierstockreserve bedeutet, dass einer oder beide Faktoren abnehmen.
Überraschenderweise haben Frauen die meisten Eizellen (Oozyten), wenn sie sie am wenigsten gebrauchen können, nämlich vor der Geburt eines 20-wöchigen Fötus. Nach der Geburt schrumpft dieser Eizellenpool, bis zum Zeitpunkt der Menopause nur noch sehr wenige übrig sind. Die Untersuchung der Ovarialreserve, die spezifisch für die Menge der verfügbaren Eizellen ist, besteht aus biochemischen und ultrasonographischen Tests, die eine Momentaufnahme dessen darstellen, wo eine Frau auf diesem Kontinuum steht. Eine genaue Einschätzung des Reproduktionspotenzials ist für die Planung einer Schwangerschaft von entscheidender Bedeutung, unabhängig davon, ob fortschrittliche Reproduktionstechnologien (ART) eingesetzt werden oder nicht. Bei der Anwendung von ART diktiert der Test der ovariellen Reserve die Stimulationsprotokolle, um unerwünschte Folgen wie Zyklusabbruch oder Überstimulation der Eierstöcke zu vermeiden. In diesem Artikel befassen wir uns mit den verfügbaren Tests, ihrer Anwendbarkeit und ihren Fallstricken sowie mit der Frage, wie die Ergebnisse am besten mit den Patientinnen besprochen werden können.
Was die Qualität der Eizellen betrifft, so ruhen die Millionen von Eizellen, die den Eizellenpool einer Frau bilden, jahrelang und sind in der Meiose (Zellteilung der Geschlechtszellen) blockiert. Das nächste Mal werden diese Eizellen reaktiviert und die Meiose wird nach der Selektion im dominanten Follikel zum Zeitpunkt des Eisprungs mit dem Anstieg des luteinisierenden Hormons (LH) wieder aufgenommen. Zu dem Zeitpunkt, zu dem die Eizellen die Zellteilung wieder aufnehmen sollen, können sie also mitten in der Zellteilung von 13 bis zu 40+ Jahren pausiert haben. Die Zellteilung ist ein Prozess, der eine erhebliche Menge an Energie erfordert. Mit dem Altern der Eizellen altert auch die Zellmaschinerie, die für eine effiziente Zellteilung entscheidend ist. Dementsprechend reagieren alternde Eizellen möglicherweise nicht mehr so gut wie jüngere Eizellen, wenn sie aus dem ursprünglichen Angebot rekrutiert werden. Diese älteren Eizellen sind weniger effektiv bei der korrekten Durchführung der meiotischen Zellteilung und haben daher ein erhöhtes Risiko für Aneuploidie (eine abnormale Anzahl von Chromosomen im Embryo, die oft tödlich ist). Dies ist häufig die Ursache für den exponentiellen Rückgang der Fruchtbarkeit und die Zunahme der Fehlgeburten bei Frauen, die in ihren späteren reproduktiven Jahren versuchen, schwanger zu werden. Diese Abnahme der Fähigkeit der Eizelle, die Meiose fehlerfrei abzuschließen, spiegelt die „Qualität“ der Eizelle wider, und außer dem Alter der Frau gibt es keine Möglichkeit, die Wahrscheinlichkeit eines Meiosefehlers der Eizelle zu beurteilen.
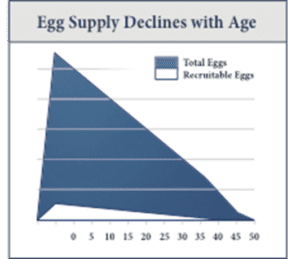
In Bezug auf die Quantität variiert die Rate der Follikelverarmung erheblich zwischen den Frauen. Das chronologische Alter ist ein wichtiger Faktor bei der Beratung von Unfruchtbarkeitspatientinnen, aber es ist wichtig zu wissen, dass zwei altersgleiche Frauen sehr unterschiedliche Werte der Eierstockreserve haben können. Einige Lebensgewohnheiten wie Rauchen, chirurgische Eingriffe oder Bestrahlung/Chemotherapie können sich zwar nachteilig auf die Eizellen auswirken, aber Bewegung und gesunde Ernährung sind zwar wichtig, schützen aber nicht unbedingt. Die Tatsache, dass eine fitte, aktive Frau in ihren 40ern immer noch eine verminderte Ovarialreserve haben kann, zeigt die unausweichliche Realität der Alterung der Eierstöcke.
Die verminderte Ovarialreserve (DOR) ist ein Begriff, der bezeichnet, dass der Rückgang des Eizellenpools ein Niveau erreicht hat, das die Fruchtbarkeit beeinträchtigt. DOR tritt auch bei Frauen mit regelmäßigen Menstruationszyklen auf. Diejenigen, bei denen DOR diagnostiziert wird, können darauf hingewiesen werden, dass sie auf stimulierende Medikamente schlechter ansprechen, eine höhere Abbruchrate haben und nach einem IVF-Zyklus seltener schwanger werden als eine altersgleiche Frau, deren Ovarialreservetest normal ausfällt.
Obwohl es hilfreich wäre, wenn der Ovarialreservetest sowohl die Qualität als auch die Quantität der verbleibenden (und für die jeweilige Patientin verfügbaren) Eizellen widerspiegeln würde, besteht ein stärkerer Zusammenhang zwischen dem Ergebnis des Tests und der Quantität der verfügbaren Eizellen, nicht aber deren Qualität oder Kompetenz. Die Forschung über den prädiktiven Wert der vorhandenen Tests wurde größtenteils im Rahmen einer Hochrisikopopulation durchgeführt, d. h. derjenigen, die sich in Unfruchtbarkeitszentren vorstellen, und bei der Extrapolation dieser Ergebnisse auf eine Gruppe mit geringem Risiko, wie z. B. Frauen, die nicht als subfertil diagnostiziert wurden, ist Vorsicht geboten. Die Anwendbarkeit der Ergebnisse sollte daher vor allem Klinikern als Orientierung für die zu erwartenden Ergebnisse von ART-Zyklen dienen, z. B. für das Ansprechen auf stimulierende Medikamente, den möglichen Abbruch des Zyklus und die Wahrscheinlichkeit einer Schwangerschaft nach einem Behandlungszyklus. Sie sind weniger zuverlässig, wenn sie zur Vorhersage der Wahrscheinlichkeit einer natürlichen Schwangerschaft oder des Eintritts der Menopause verwendet werden. Außerdem ist kein einziger Test prädiktiv für das Reproduktionspotenzial, und bei der Interpretation der Ergebnisse sollten immer die Krankengeschichte und das klinische Bild der Patientin berücksichtigt werden.
Testung der Ovarialreserve
In der Vergangenheit wurde der Spiegel des follikelstimulierenden Hormons (FSH) am Zyklustag 2 bis 4 als „Goldstandard“ für die Prüfung der Ovarialreserve verwendet. FSH wird von der Hypophyse produziert und ist ein wichtiges Hormon, das für das Follikelwachstum, insbesondere für kleine Follikel, notwendig ist. Wenn ein Follikel wächst, produziert er Estradiol (E2) und Inhibin B, und der Anstieg dieser Hormone verringert die Freisetzung von FSH aus der Hypophyse. Ausreichende E2- und Inhibin-B-Spiegel in den frühen Follikeln halten also den FSH-Spiegel auf einem normalen Niveau. Die Spiegel von E2 und FSH sind umgekehrt proportional, so dass niedrigere E2-Spiegel der Hypophyse signalisieren würden, die FSH-Produktion zu erhöhen. Daher ist es wichtig, bei der FSH-Bestimmung auch den E2-Spiegel zu bestimmen, um sicherzustellen, dass der E2-Spiegel nicht erhöht ist (>60-80 pg/ml), was den FSH-Spiegel fälschlicherweise senken würde. Mit zunehmendem Alter nimmt die Anzahl und Qualität der Follikel, die Frauen produzieren, ab. Ein Follikel von schlechter Qualität (oder eine Verringerung der Follikelanzahl) führt zu einem E2/Inhibin B-Spiegel, der nicht hoch genug ist, um der Hypophyse ein negatives Feedback zu geben und die FSH-Produktion zu verringern, so dass zu viel FSH ausgeschüttet wird. Folglich können erhöhte FSH-Werte an Tag 2-4 ein Indikator für eine verminderte ovarielle Reserve sein. Ein FSH-Wert >10 mIU/ml gilt nach den 2. internationalen Standards der Weltgesundheitsorganisation (WHO) als Zeichen einer verminderten ovariellen Reserve. FSH allein scheint jedoch ein begrenztes Maß für die Reaktion der Eierstöcke zu sein. Seine Spezifität und Sensitivität schwanken in der Literatur, und er ist ein schlechter Prädiktor für Schwangerschaft und Lebendgeburt, insbesondere bei jungen Patientinnen (<35 Jahre). Daher verlassen sich die meisten Ärzte bei der Beratung ihrer Patientinnen nicht allein auf diesen Wert.
Ein dynamisches Maß für die ovarielle Reserve, das in der Vergangenheit verwendet wurde, aber nicht mehr weit verbreitet ist, ist der Clomiphencitrat-Challenge-Test (CCCT). Bei Frauen, die sich diesem Test unterziehen, werden die E2- und FSH-Werte an den Tagen 2-4 ihres Menstruationszyklus bestimmt. Anschließend werden an den Tagen 5-9 100 mg Clomifencitrat oral eingenommen und am Tag 10 der FSH-Wert bestimmt. Dieser Test wird als „Stresstest“ für die Eierstöcke bezeichnet, da er zeigen kann, wie die Eierstöcke auf die Stimulation reagieren und subtilere DOR aufdecken kann, die bei einem statischen Test/einem einzelnen Spiegel möglicherweise verborgen bleiben. Bei diesem Test handelt es sich um einen Bioassay der Inhibin-B-Reaktion des Follikels. Clomiphencitrat blockiert die negative Rückkopplung des Östrogens an die Hypophyse und den Hypothalamus. Das von den Follikeln produzierte Inhibin B wird jedoch nicht durch Clomiphencitrat blockiert und wird weiterhin vom Gehirn erkannt. Bei einem normalen CCCT-Test mit einer ausreichenden Inhibin-B-Antwort sollte das FSH bei der Blutuntersuchung am Tag 10 immer noch auf die am Tag 3 erwarteten normalen Werte unterdrückt sein. In letzter Zeit werden jedoch zunehmend andere Methoden anstelle dieses Tests eingesetzt, da einige der Meinung sind, dass nur ein minimaler bis mäßiger Nutzen gegenüber dem alleinigen Test des FSH-Spiegels besteht (wenn überhaupt) und dieser nicht unbedingt kosteneffektiv ist. Infolgedessen entscheiden sich einige Zentren dafür, diesen Test für Patientinnen zu verwenden, bei denen sie ein schlechtes Ansprechen auf die Stimulation vermuten (d. h. über 35 Jahre), während andere diesen Test überhaupt nicht verwenden.
Anti-Mullerian-Hormon (AMH) beginnt sich als bevorzugtes Maß für die Mengenkomponente der ovariellen Reserve zu entwickeln. AMH ist ein Hormon, das von den Granulosazellen ausgeschieden wird, die die frühen, kleinen (bis zu 4 mm) Follikel im Eierstock umgeben. Normale Werte sind laborspezifisch, aber viele verwenden >1,0 ng/ml als Grenzwert. Die AMH-Expression ist nicht gonadotrop abhängig und kann daher zu jedem Zeitpunkt des Menstruationszyklus bestimmt werden. Die Werte erreichen ihren Höhepunkt im Alter von 25 Jahren und nehmen mit dem Alter ab (im Gegensatz zu FSH), wobei ein Wert von <1,0 mg/ml auf eine verminderte Eierstockreserve hinweist und sehr niedrige Werte etwa 5 Jahre vor der Menopause zu beobachten sind. Erhöhte AMH-Werte haben auch einen klinischen Nutzen, da sie auf eine starke Reaktion der Eierstöcke hindeuten und nachweislich mit einem erhöhten Risiko für ein ovarielles Überstimulationssyndrom (OHSS) korrelieren. AMH kann bei der Vorhersage des Ansprechens auf die Gonadotropinstimulation und möglicherweise der Schwangerschaftsraten hilfreich sein. Die Datenlage bezüglich des prädiktiven Werts des AMH-Spiegels und der Lebendgeburt ist uneinheitlich, obwohl es einige Hinweise darauf gibt, dass er in dieser Hinsicht besser sein könnte als der FSH-Spiegel. Außerdem ergab eine prospektive, randomisierte Studie bei Frauen ohne Unfruchtbarkeitsanamnese, dass niedrige AMH-Werte im Vergleich zu Frauen mit normalen Werten keinen Rückgang der Fertilität vorhersagen. AMH könnte auch bei der Beurteilung der Notwendigkeit von Strategien zur Erhaltung der Fruchtbarkeit nützlich sein. Die Daten über AMH als zuverlässigen Prädiktor für die natürliche Fruchtbarkeit sind jedoch uneinheitlich, und es sind größere Studien erforderlich, um dies zu klären.
Wie bereits erwähnt, sind die Follikel, die dominant werden und einen Eisprung haben, nur die „Spitze des Eisbergs“ und zeigen die immense Abnutzungsrate, die beim normalen menschlichen Altern zu beobachten ist. Nur 0,1 % der bei der Geburt vorhandenen Eizellen schaffen es bis zum Eisprung. Jeden Monat wird ein kleiner Teil der Follikel (die Eizellen enthalten) aus dem Eizellenvorrat einer Frau entnommen, in der Hoffnung, als dominanter Follikel ausgewählt zu werden. Etwa am Tag 5-7 eines 28-tägigen Zyklus wird der Follikel mit den meisten FSH-Rezeptoren zum dominanten Follikel, und die übrigen Follikel werden vom Körper resorbiert. Die Messung der Anzahl der kleinen (2-10 mm) Antralfollikel, die an den Tagen 2 bis 4 vor der Bildung des dominanten Follikels per Ultraschall vorhanden sind, die so genannte Antralfollikelanzahl (AFC), ist ein hilfreiches Maß für die Eierstockreserve, denn je geringer das Gesamtangebot an Eizellen ist, desto geringer ist die Anzahl der Follikel, die rekrutiert werden können. Dies sind die Follikel, die zum AMH-Spiegel beitragen, so dass es nicht überrascht, dass die AFC hoch mit dem AMH-Spiegel korreliert ist. Dies wird in der Literatur bestätigt, da bei Frauen mit einem niedrigeren AFC-Wert die Wahrscheinlichkeit höher ist, dass ein IVF-Zyklus wegen schlechten Ansprechens abgebrochen wird. Die Literatur ist uneinheitlich, was die Untergrenzen für die AFC betrifft, es besteht jedoch Einigkeit darüber, dass eine AFC von weniger als <3-6 besorgniserregend ist.
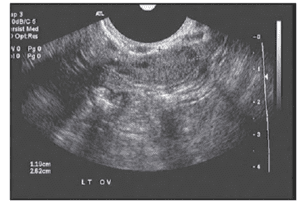
Schlechte AFC
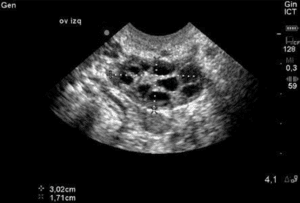
Normale/gute AFC
Obwohl erst in den letzten zehn Jahren etabliert, scheinen sich AMH und AFC als die besten Ansätze für Fruchtbarkeitstests herauszukristallisieren, da sie das schlechte Ansprechen auf IVF am genauesten vorhersagen können (besser als FSH). Sie sind auch besser in der Lage, ein übermäßiges Ansprechen vorherzusagen, und ein erhöhter Wert in einem der beiden Tests sollte den Arzt auf die Möglichkeit eines OHSS hinweisen. Obwohl AMH dem FSH bei der Vorhersage von Lebendgeburten überlegen zu sein scheint, sind die Daten widersprüchlich, was seine Fähigkeit zur Vorhersage von Fehlgeburten betrifft.
Behandlung von DOR
Sehr wenige Behandlungsmöglichkeiten stehen zur Verfügung, wenn bei einer Frau eine verminderte ovarielle Reserve diagnostiziert wurde. Eine vernünftige und erschwingliche Strategie besteht darin, der Patientin die Einnahme von Nahrungsergänzungsmitteln wie DHEA (Dehydroepiandrosteron) und Coenzym Q10 anzuraten. DHEA gehört zu einer Klasse von Steroidhormonen, die als Androgene bekannt sind und bei Menschen Mitte 20 ihren Höchststand erreichen. Coenzym Q10 (CoQ10) ist ein Antioxidans, das der Körper auf natürliche Weise produziert, um es für Wachstum und Erhaltung zu nutzen, und das eine Schlüsselrolle bei der Funktion der Mitochondrien spielt. Es gibt neuere Daten, die darauf hindeuten, dass DHEA die Funktion der Eierstöcke verbessert, die Chancen auf eine Schwangerschaft erhöht und durch die Verringerung der Aneuploidie die Fehlgeburtenrate senkt. Ebenso gibt es Daten, die darauf hindeuten, dass Coenzym Q10 nicht nur zur Erhaltung des Follikelpools in den Eierstöcken beitragen kann, sondern auch den Eisprung von Keimzellen erleichtert, die eine normale Entwicklung unterstützen können. Zu den weiteren Empfehlungen gehören die Aufrechterhaltung eines gesunden Lebensstils und die Vermeidung von Faktoren, die die Fruchtbarkeit beeinträchtigen können, wie z. B. ein erhöhter BMI und Rauchen.
Historisch ging man davon aus, dass die Superovulation bei Patientinnen mit verminderter Eierstockreserve die besten Chancen auf eine Schwangerschaft während eines Behandlungszyklus bietet, aber eine wachsende Zahl von Forschungsergebnissen deutet darauf hin, dass eine „Mini-IVF“ oder „milde IVF“ ähnliche Ergebnisse wie konventionelle IVF-Zyklen bieten könnte. Bei der konventionellen IVF werden hochdosierte externe Hormoninjektionen verabreicht, um eine große Anzahl von Eizellen zu entwickeln. Diese Eizellen werden durch einen chirurgischen Eingriff entnommen und später in einer kontrollierten Laborumgebung mit Spermien befruchtet. Bei der milden Stimulation der Eierstöcke oder der Mini-IVF wird zunächst ein orales Mittel zur Ovulationsinduktion wie Clomiphencitrat oder Letrozol verwendet, gefolgt von der Verabreichung niedrig dosierter Injektionen zur Stimulierung des Follikelwachstums. Da bei dieser Methode weniger Eizellen entnommen werden, kann sie unter lokaler Anästhesie statt unter Vollnarkose durchgeführt werden. Auch die Kosten sind geringer, da weniger Injektionen benötigt werden. Eine Studie, in der die konventionelle IVF mit der Mini-IVF verglichen wurde, kam zu dem Ergebnis, dass es gute bis sehr gute Belege dafür gibt, dass sich die klinischen Schwangerschaftsraten bei Frauen, bei denen ein schlechtes Ansprechen vorhergesagt wurde, zwischen den beiden Stimulationsarten nicht wesentlich unterscheiden.
Patientenberatung
Wenn Paare ihre Fruchtbarkeitsreise beginnen, suchen sie nach Antworten auf die Frage, warum sie nicht schwanger werden können oder immer wieder Schwangerschaftsverluste erlitten haben. Eine umfassende Diagnostik ist der erste Schritt zur Behandlung, und bei vielen Frauen wird festgestellt, dass sie eine verminderte Eierstockreserve haben. Für die Patientinnen ist es unglaublich schwierig, diese Nachricht und ihre Auswirkungen zu akzeptieren. Obwohl ein Rückgang der Eierstockreserve bei Frauen über 35 Jahren häufiger zu beobachten ist, kann dies leider Frauen jeden reproduktiven Alters betreffen. Wenn die Tests der ovariellen Reserve einer Frau (Hormonspiegel, Follikelanzahl) in einem normalen Bereich liegen, kann eine weniger invasive Option wie die IUI (intrauterine Insemination) als erste Behandlungsmöglichkeit empfohlen werden. Wenn jedoch bei einer Frau Anzeichen für eine verminderte Ovarialreserve festgestellt werden (niedriges AMH, hohes FSH, niedrige AFC), muss sie über die Bedeutung einer aggressiven Fruchtbarkeitsbehandlung wie IVF beraten werden, um ihre Erfolgschancen für eine aktuelle und potenzielle künftige Schwangerschaft zu optimieren, sowie über die höhere Wahrscheinlichkeit eines Zyklusabbruchs und die geringere Chance einer Schwangerschaft im Vergleich zu Frauen ihres Alters mit normaler Ovarialreserve. Es ist wichtig, der Patientin mitzuteilen, dass mit zunehmendem Alter ihre Eizellreserve und Eizellqualität/-quantität weiter abnehmen wird. Dies ist vor allem für Frauen von Bedeutung, die sich mehrere Kinder wünschen. Daher sollten die Ergebnisse des Ovarialreserve-Tests im Zusammenhang mit den Familienplanungszielen des Paares gesehen werden, z. B. wie viele Kinder sie idealerweise haben möchten.
Eine der schwierigsten und emotionalsten Behandlungsoptionen, die mit einer Patientin besprochen werden muss, ist die mögliche Notwendigkeit einer Eizell- oder Embryonenspende (OD oder ED), da sie sich damit abfinden muss, dass sie ihre eigenen Eizellen nicht verwenden kann und sich bereit erklärt, die Eizellen einer anderen Person zu verwenden, was eine große Veränderung in ihrer Perspektive der Familiengründung und den Verlust eines Lebenstraums bedeutet. Bei der Übermittlung dieser heiklen Nachricht an die Patientin oder das Paar ist es wichtig, offen, aber auch einfühlsam und sensibel zu sein (siehe Wie man schlechte Nachrichten überbringt). Machen Sie sich klar, dass die Patientin im Wesentlichen den Verlust ihrer Fruchtbarkeit betrauern muss. Achten Sie bei der Übermittlung dieser Informationen darauf, dass ausreichend Zeit für die Besprechung der Ergebnisse und die Beantwortung etwaiger Folgefragen der Patientin (oder ihres Partners) zur Verfügung steht und dass genügend Zeit eingeplant wird. Es ist wichtig, dass die Patientin realistische Erwartungen in Bezug auf die Behandlungsempfehlungen und die Erfolgsaussichten hat. Denken Sie daran, dass die Patientin Ihre Nachricht möglicherweise nicht ohne Weiteres akzeptiert und verständlicherweise abwehrend oder aggressiv reagiert. Erinnern Sie den Patienten daran, dass Sie als Ansprechpartner zur Verfügung stehen, damit er seine Gefühle und Bedenken äußern kann, sobald er dazu bereit ist. Sie können der Patientin auch anbieten, mit einem Sozialarbeiter zu sprechen oder einen Folgetermin zu vereinbaren.
Ovarialreserve-Tests liefern wichtige Informationen über die wahrscheinlichen Reproduktionsergebnisse bei Unfruchtbarkeits-Populationen. AMH und AFC entwickeln sich zu den am häufigsten verwendeten Tests, um die Menge der verbleibenden Eizellen zu bestimmen. Die Bewertung der Qualität des verbleibenden Oozytenpools ist nach wie vor schwer zu fassen, obwohl sie häufig mit dem Alter korreliert. Derzeit gibt es keine wirkliche Behandlung für Frauen mit DOR, aber Nahrungsergänzungsmittel und personalisierte Stimulationsprotokolle sind Optionen. Wenn die Ergebnisse der Ovarialreserve-Tests abnormal sind, müssen wir uns alle darüber im Klaren sein, dass diese Nachricht für eine Patientin niederschmetternd sein kann. Daher sollte man sich Zeit nehmen und sorgfältig vorgehen, wenn man den Anruf tätigt, um diese Ergebnisse mitzuteilen, und dabei die klinische Situation der Patientin und ihren Wunsch nach Familiengründung berücksichtigen.
Autoren
Dayna Browning, BSN, Jennifer Dwyer, BSN und Monica Moore, MSN, RNC
Herausgegeben von Paul Bergh, MD
Sie können die Website des Fertility Nurse Newsletter hier besuchen
Wollen Sie über kommende Beiträge des Fertility Newsletter hier bei The ObG Project informiert werden?
Holen Sie sich Ihren ObG-Newsletter“



![]()
Alle Inhalte in diesem Beitrag wurden von dem/den oben genannten Autor(en) erstellt, die die volle Verantwortung für den Inhalt behalten. Die in diesem Artikel geäußerten Meinungen sind die des Autors und nicht die des ObG-Projekts. Links zu Webseiten Dritter werden nur aus Gründen der Übersichtlichkeit zur Verfügung gestellt. Das ObG-Projekt überprüft, kontrolliert oder kontrolliert sie nicht. Das ObG-Projekt ist daher nicht verantwortlich für die Informationen, die Werbung, die Produkte, die Ressourcen oder das sonstige Material einer verlinkten Website oder eines Links, der auf einer verlinkten Website enthalten ist. Die Aufnahme eines Links bedeutet keine Billigung durch den Anbieter. Bitte beachten Sie außerdem, dass die Nutzung einer verlinkten Website den für diese Website geltenden Bedingungen unterliegt. Bei Fragen zu verlinkten Seiten wenden Sie sich bitte an den Webmaster der jeweiligen Seite.