Dringende Botschaft: Vor fast 25 Jahren begannen die Bemühungen, den Schmerz zu einem „fünften Vitalzeichen“ zu erklären. Seitdem haben sich mehrere nationale Akkreditierungs- und Regierungsbehörden dafür eingesetzt, Schmerzen als eigenständiges Problem zu betrachten, das auch als solches behandelt werden muss. Es gibt jedoch nur wenige Daten, die für die Notaufnahme und die Notfallversorgung relevant sind.
Mark Pruitt, DO, Ya Wen, DO, Michael Pallaci, DO, und Godwin Dogbey, PhD

EINLEITUNG
Traditionell gibt es vier Vitalzeichen: Temperatur, Herzfrequenz, Atemfrequenz und Blutdruck.1 Versuche, den Schmerz als fünftes Vitalzeichen einzubeziehen, wurden erstmals 1996 vom Präsidenten der American Pain Society, Dr. James Campbell, unternommen. Er erklärte: „Vitalzeichen werden ernst genommen. Wenn Schmerzen mit demselben Eifer wie andere Vitalzeichen bewertet würden, hätten sie eine viel bessere Chance, richtig behandelt zu werden. Wir müssen Ärzte und Krankenschwestern darin schulen, Schmerzen wie ein Vitalzeichen zu behandeln. Eine qualitativ hochwertige Pflege bedeutet, dass Schmerzen gemessen und behandelt werden „2 Im Jahr 1999 führte das Department of Veteran Affairs das Toolkit Pain as the 5th Vital Sign ein,3 in dem ein aggressives Schmerzscreening und eine aggressive Schmerzbehandlung empfohlen wird, da Schmerzen als Vitalzeichen betrachtet werden.
Im Jahr 2000 begann die Joint Commission on Accreditation of Healthcare Organizations (JCAHO), die Schmerzbeurteilung und -behandlung als Voraussetzung für die Akkreditierung zu fordern.4,5 Eine 2007 in den Annals of Emergency Medicine veröffentlichte Studie zum Schmerzmanagement empfahl die Beurteilung von Schmerzen mit den ersten Vitalzeichen und die Durchführung einer sofortigen Behandlung, einschließlich des Einsatzes von Opiaten, auf der Grundlage des gemeldeten Schmerzwertes.6 Zahlreiche Artikel, Standards und Studien kommen zu dem Schluss, dass es die beste Praxis ist, Schmerzen zu beurteilen und zu behandeln; es gibt jedoch keine Belege für die Einbeziehung physiologischer Prozesse wie bei den anderen traditionellen Vitalzeichen.2-6
Traditionelle Vitalzeichen (Temperatur, Herzfrequenz, Atemfrequenz und Blutdruck) sind Messungen der grundlegenden Körperfunktionen.1 Abweichungen von den Normalbereichen für diese Messgrößen stehen nachweislich in mehreren Studien in direktem Zusammenhang mit der Einweisungsrate ins Krankenhaus, der Aufnahme auf die Intensivstation und der Sterblichkeit.7-10 Bei Patienten mit dokumentierten abnormalen traditionellen Vitalzeichen in der Notaufnahme ist die Wahrscheinlichkeit, dass sie eingewiesen werden, viermal höher als bei Patienten mit normalen Vitalzeichen.7 Die Atemfrequenz ist nachweislich ein Prädiktor für einen Herz-Lungen-Stillstand bei eingewiesenen Patienten.8 In einer Studie korrelierte Tachypnoe mit einer Atemfrequenz von 25-29 Atemzügen pro Minute mit einer Sterblichkeit von 21 %, wobei die Sterblichkeit mit zunehmender Atemfrequenz anstieg.9 Der stärkste Prädiktor für die Einweisung auf die Intensivstation und die Krankenhaussterblichkeit ist nicht die vorliegende Beschwerde, sondern abnormale Vitalzeichen.10
Eine zunehmende Betonung der Erkennung und Behandlung von Schmerzen hat einige dazu veranlasst, zu empfehlen, dass eine numerische Bewertung der Schmerzen durch den Patienten als fünftes Vitalzeichen hinzugefügt wird. Während es intuitiv und offensichtlich ist, dass es wünschenswert ist, Schmerzen zu erkennen und zu lindern, ist weniger klar, ob das Vorhandensein oder die Stärke von Schmerzen mit den Ergebnissen oder der Disposition des Patienten korreliert, wie es für abnormale traditionelle Vitalzeichen nachgewiesen wurde.
Unsere Literaturrecherche ergab keine Veröffentlichungen, die das Vorhandensein oder die Stärke von Schmerzen mit der Aufnahme, Entlassung oder Verlegung ins Krankenhaus in Verbindung bringen. Eine solche Korrelation würde dafür sprechen, dass die Schmerzmessung genauso wichtig ist wie die Messung von Temperatur, Herzfrequenz, Atemfrequenz und Blutdruck.
Das Ziel dieser Studie ist es, festzustellen, ob der gemeldete Schmerzwert zum Zeitpunkt der Einteilung in der Notaufnahme eine Vorhersage für eine Krankenhauseinweisung oder Verlegung ist.7-10
MATERIALIEN UND METHODEN
Eine Ausnahmegenehmigung wurde vom Adena Health System Institutional Review Board (IRB) erteilt, Genehmigung #16-02-001.
2.1 Studienpopulation
Die Population umfasste Patienten, die vom 1. August 2015 bis zum 31. Mai 2016 in die Notaufnahme unseres ländlichen regionalen medizinischen Zentrums kamen. Einschlusskriterien waren Alter ≥18 Jahre und ein dokumentierter Triage Pain Score. Ausschlusskriterien waren Alter <18 Jahre, veränderter mentaler Status (AMS), dokumentiert durch Glasgow Coma Score (GCS) oder eingeschränkte Kognition, Unfähigkeit, die numerische Schmerzskala zu verwenden, und dokumentierte Einschränkungen bei der Beantwortung von Triagefragen. Aufzeichnungen ohne dokumentierten Schmerzwert oder Disposition wurden ausgeschlossen. In diesem Zeitraum wurden 26 665 Patienten, die mindestens 18 Jahre alt waren, in unserer Notaufnahme vorgestellt. Von diesen erfüllten 15.706 die Einschlusskriterien und wurden in die Datenanalyse einbezogen.
2.2 Studiendesign
Diese Studie war eine retrospektive Untersuchung. Die Daten wurden von einem Mitarbeiter der IT-Abteilung aus der elektronischen Patientenakte (EMR) extrahiert und in eine Microsoft Excel-Tabelle ohne Patientenkennungen importiert. Der IT-Mitarbeiter war über den Zweck der Studie im Unklaren. Die Daten wurden für jeden Patienten in die Tabelle importiert und umfassten das Alter, das Geschlecht, die endgültige Disposition (Entlassung/Einweisung/Verlegung), den numerischen Schmerzwert (konventionelle Skala von 0 bis 10), den GCS-Wert und die Angabe, ob Kommunikationshindernisse vom Pflegepersonal dokumentiert wurden. Die Daten wurden vom dritten Autor analysiert.
Unsere ursprüngliche Zielsetzung war eine Stichprobengröße von mindestens 160 Patienten, um die angestrebte statistische Aussagekraft von 0,8 zu erreichen und moderate Unterschiede in den Schmerzwerten zwischen den Gruppen mit einer statistischen Signifikanz von p<0,05 zu erkennen. Die endgültige Anzahl der untersuchten Patienten betrug 15.706.
2.3 Datenanalyse
Eine einseitige ANOVA wurde verwendet, um die Frage der statistischen Unterschiede in der Disposition mit den mittleren Schmerzskalen zu untersuchen. Ein Games-Howell Post Hoc Test diente zur weiteren Bestimmung, welche Dispositionspaare sich statistisch signifikant unterschieden. Diese statistischen Tests wurden auch für die Altersgruppenanalyse verwendet, um die statistische Signifikanz der mittleren Schmerzskalen in den verschiedenen Altersgruppen zu bestimmen. Der Levene-Test zeigte, dass die Annahme der Homogenität der Varianz für die Altersgruppenanalyse erfüllt war (p<0,05).
ERGEBNISSE
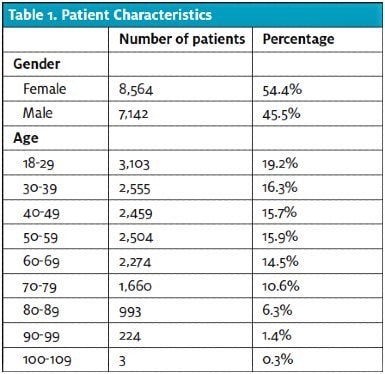
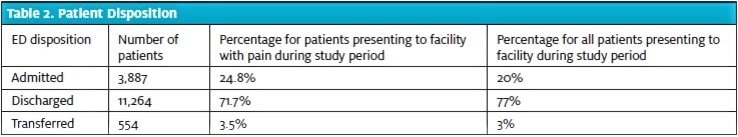
In diese Studie wurden insgesamt 15.706 Patienten aufgenommen. Ihr Alter und ihr Geschlecht ähneln der nationalen Population von ED-Patienten gemäß dem 2015 National Hospital Ambulatory Medical Care Survey der Centers for Disease Control and Prevention11 , wobei die Population in dieser Studie etwas älter ist (Tabelle 1). Die Dispositionsraten in dieser Patientenpopulation waren ähnlich wie in anderen Notaufnahmen in den USA11 und der Gesamtpopulation in dieser Einrichtung (Tabelle 2).
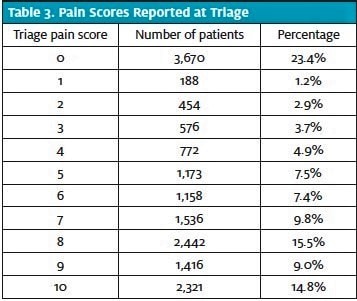
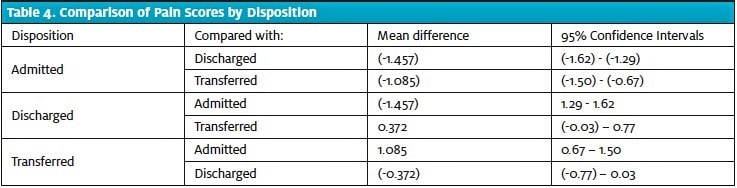
Ein großer Anteil der Patienten (76,6 %) berichtete über ein gewisses Maß an Schmerzen, wobei die meisten von ihnen (64,0 % aller Patienten; 83,6 % der Patienten mit Schmerzen) einen Schmerzwert von 5 oder mehr angaben (Tabelle 3). Für jede der drei endgültigen Dispositionsentscheidungen wurde der mittlere Schmerzwert mit seiner jeweiligen Standardabweichung und einem 95 %-Konfidenzintervall unter Verwendung einer einseitigen ANOVA berechnet (Abbildung 1). Ein Patient wurde nicht in die Berechnungen einbezogen, da die Daten unvollständig waren (es war nicht möglich, die endgültige Disposition in der Notaufnahme zu bestimmen).
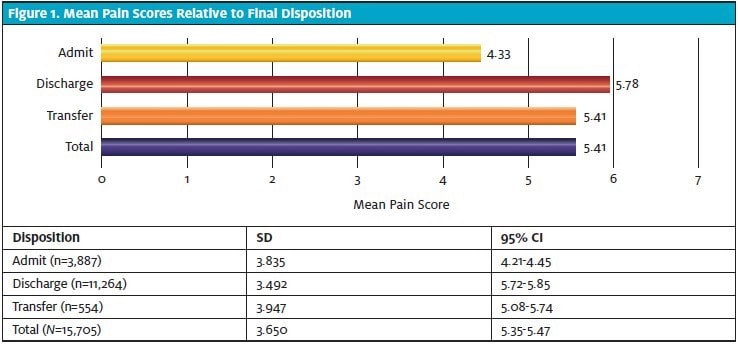
Der mittlere Schmerzwert war in der aufgenommenen Gruppe am niedrigsten (4,33; 95% CI 4,21-4,45) und in der entlassenen Gruppe am höchsten (5,78; 95% CI 5,72-5,85). Die Schmerzwerte bei der Triage waren bei den aufgenommenen Patienten statistisch signifikant niedriger als bei den entlassenen und verlegten Patienten (Tabelle 4). Auch die Schmerzwerte waren bei verlegten Patienten niedriger als bei entlassenen Patienten, wenngleich dieser Unterschied die statistische Signifikanz knapp verfehlte.
DISKUSSION
Die Schmerzskala basiert auf der numerischen Bewertungsskala (NRS), die das Schmerzniveau eines jeden Patienten auf einer Skala von 0 bis 10 angibt.3 Ziel dieser Studie war es, festzustellen, ob eine höhere Schmerzskala die endgültige Einweisung oder Verlegung vorhersagt, was auf eine höhere Akuität hindeutet.
Das Pendel hat in den letzten Jahrzehnten in Bezug auf den Ansatz der Schmerzbehandlung in der Notaufnahme stark ausgeschlagen. Die Oligoanalgesie in der Notaufnahme wurde erstmals in den 1980er Jahren als weit verbreitetes Problem beschrieben12 und wurde in den 1990er, 2000er und Anfang der 2010er Jahre ausgiebig diskutiert und beschrieben. Etwa zu dieser Zeit begann man, die Prävalenz der Oligoanalgesie in Frage zu stellen.16 Und mit dem Aufkommen der Opioid-Epidemie in den USA in den letzten 5-10 Jahren hat sich der Schwerpunkt der Diskussion von der Unterbehandlung von Schmerzen in der Notaufnahme auf die Überbehandlung mit Opioiden verlagert.17-19
Die Betonung der Auswirkungen der Verschreibung von Analgetika in der Notaufnahme wurde zwar von einigen mit Begeisterung aufgenommen, von anderen jedoch mit Skepsis aufgenommen. Im Jahr 2018 berichteten Axeen und Kollegen über einen Anstieg der verschriebenen Opioide um 471 % zwischen 1996 und 2012. Auf ED-Verschreibungen entfielen jedoch nur 4,4 % der verschriebenen Opioide, gegenüber 7,4 % im Jahr 1996,20 was auf einen bescheidenen Einfluss der ED-Verschreibungen auf die Epidemie hindeutet.
Schmerzen sind einer der häufigsten Gründe für Patienten, sich zur Behandlung in die ED zu begeben.22 Nachdenkliche Ärzte können zu sehr unterschiedlichen Schlussfolgerungen darüber kommen, wie die Opioid-Epidemie am besten eingedämmt werden kann. Sie sind sich jedoch einig, dass die Bereitstellung von Analgetika, sei es mit Opioiden, Nicht-Opioiden oder nicht-pharmakologischen Therapien, ein wichtiger Aspekt einer hochwertigen, mitfühlenden Notfallversorgung ist. Singer et al. berichteten 2008, dass von den Patienten, die in der Notaufnahme über Schmerzen berichteten (76,6 % in unserer Studie), nur 51 % Analgetika wünschten. Von denjenigen, die sie wünschten, erhielten 81 % sie, während 34 % der Patienten sie nicht wünschten.14
Die Aufnahme von Schmerzen als fünftes Vitalzeichen soll die Bedeutung ihrer Erkennung und Behandlung unterstreichen. Es besteht jedoch auch die Möglichkeit unbeabsichtigter negativer Folgen. Die Aufnahme einer Messgröße, die nachweislich nicht den Schweregrad der Erkrankung widerspiegelt, in eine Gruppe von Messgrößen, die den Schweregrad der Erkrankung widerspiegeln, könnte dazu führen, dass die Dringlichkeit der Behandlung von Schmerzen im Vergleich zu einer kritischen und dringenden Messgröße wie der Hypotonie überbetont wird. Umgekehrt könnte es zu einer negativen Auswirkung auf die wahrgenommene Dringlichkeit anderer Vitalzeichenanomalien führen, wenn sie mit dem Schmerzscore in einen Topf geworfen werden.
Beispiele dafür gibt es in der Medizin zuhauf, von der Definition der Sepsis auf der Grundlage der unspezifischen Systemic Inflammatory Response Syndrome (SIRS)-Kriterien21 , die einige Ärzte dazu veranlasste, die Bedeutung der „Sepsis“ aufgrund der Zahl der nicht erkrankten Patienten, die von dem zu weit gefassten Netz der SIRS-Kriterien erfasst werden, zu vernachlässigen, bis hin zu zusammengesetzten Endpunkten in Studien, die Ergebnisse vom Tod bis hin zu unbedeutenden Ereignissen umfassen. Die traditionelle Lehre „Vitalzeichen sind lebenswichtig“ kann sich als unzuverlässig erweisen, wenn eines der Vitalzeichen nicht mit dem Schweregrad der Erkrankung oder dem Ergebnis der Behandlung korreliert. Darüber hinaus suggeriert die Erwähnung von Schmerzen als Vitalzeichen, dass sofortiges Handeln erforderlich ist, was als Bedarf an Opioid-Analgetika wahrgenommen werden könnte. In Anbetracht der oben genannten Daten von Singer, der anhaltenden Opioidkrise und des Nebenwirkungsprofils von Opioiden ist es wahrscheinlich, dass eine übermäßige Aggressivität, die auf der Betonung des Schmerzes als Vitalzeichen beruht, zumindest ein gewisses Maß an Schaden verursacht, möglicherweise sogar mehr als den beabsichtigten Nutzen.
Eine Anomalie der Vitalzeichen (Temperatur, Herzfrequenz, Atemfrequenz und Blutdruck) korreliert mit einer vierfachen Erhöhung der Wahrscheinlichkeit einer Einweisung.7 Die Ergebnisse dieser Studie lieferten nicht die gleichen Resultate für den Schmerzscore, und unsere Literaturrecherche ergab keine Hinweise auf eine Korrelation mit dem Schweregrad der Erkrankung oder den Behandlungsergebnissen. In dieser Studie hatten Patienten, die entlassen wurden, den höchsten mittleren Schmerzwert, während Patienten, die aufgenommen wurden, den niedrigsten hatten. Ein höherer Schmerzwert bedeutete also nicht, dass die Wahrscheinlichkeit einer Einweisung oder Verlegung höher war. Stattdessen war ein höherer Schmerzwert mit einer höheren Entlassungswahrscheinlichkeit und – kontraintuitiv – mit einer geringeren Krankheitsschwere verbunden.
4.1 Einschränkungen
Die vorliegende Studie weist mehrere Einschränkungen auf. Es wird zwar versucht, Schmerzen objektiv zu messen, doch ist bekannt, dass Schmerzen ein subjektives Empfinden sind und dass zwei Patienten mit der gleichen Erkrankung ihre Schmerzen wahrscheinlich unterschiedlich bewerten. In unserer retrospektiven Datenerhebung haben wir diejenigen, die mehrfache Besuche oder psychiatrische Beschwerden hatten, nicht quantifiziert/berücksichtigt. Wir berücksichtigten auch nicht diejenigen, die sich selbst behandelt hatten oder vor ihrer Ankunft Analgetika per EMS erhalten hatten, oder diejenigen, die zu Hause eine chronische Analgetikatherapie durchführten. Darüber hinaus wurden die Daten mit einer einseitigen ANOVA analysiert, die am zuverlässigsten ist, wenn die Daten einer Standardnormalverteilung entsprechen; die Schmerzdaten waren jedoch annähernd, aber nicht vollkommen normalverteilt.
Während sich unsere Studie bei der Bewertung des Schweregrads der Erkrankung auf die Einweisungsraten konzentrierte, gibt es zahlreiche andere Ergebnisse, die als Marker für den Schweregrad der Erkrankung verwendet werden könnten.
Wir berücksichtigten auch nicht die Varianz der Schmerzwerte bei Patienten mit ähnlichen Beschwerden. So können Patienten mit Frakturen ihre Schmerzen stärker einschätzen als Patienten mit Brustschmerzen, was nicht unbedingt dazu führt, dass sie eher eingewiesen werden oder einen schlechten Ausgang erleiden. Es ist jedoch möglich, dass die Schwere der Schmerzen bei Patienten, die sich speziell mit Brustschmerzen oder Frakturen vorstellen, die Schwere der Erkrankung widerspiegelt. Außerdem würden Patienten mit bestimmten Risikobeschwerden, wie z. B. einem veränderten mentalen Status, mit größerer Wahrscheinlichkeit aufgenommen oder verlegt werden, und sie würden auch eher ausgeschlossen als entlassene Patienten, weil ihr Schmerzwert nicht erfasst werden kann.
Darüber hinaus wurde diese Studie in einer einzigen Einrichtung in einer ländlichen Gemeinde mit einer der höchsten Raten von Opioidmissbrauch in den USA durchgeführt, die eine begrenzte Anzahl von Traumapatienten und eine unverhältnismäßig große Anzahl von Patienten ohne Versicherungsschutz behandelt. Es ist auch möglich, dass ältere Menschen, die in unserer Population etwas häufiger als im nationalen Durchschnitt vorstellig wurden, aufgrund multipler Komorbiditäten häufiger eingewiesen werden, aber aufgrund kultureller und generationsbedingter Normen ein geringeres Schmerzniveau angeben. Außerdem ist die Gemeinde, in der die Studie durchgeführt wurde, überproportional von Weißen bewohnt. Diese Faktoren können die externe Validität unserer Ergebnisse einschränken. Wir konnten die Behandlungsvariabilität zwischen den Anbietern und die möglichen Auswirkungen auf die Disposition nicht berücksichtigen. Wir berücksichtigten auch nicht Patienten, die bei diesem Besuch oder zu einem späteren Zeitpunkt mit einer höheren Akuität „zurückkamen“.
ZUSAMMENFASSUNG
In dieser Studie scheinen selbstberichtete Schmerzen im Gegensatz zu den traditionellen Vitalparametern keine Vorhersage über schwerere Erkrankungen oder die Einweisung in die Notaufnahme zu treffen.
- Vitalparameter, anthropometrische Daten und Schmerzen. In: LeBlond RF, Brown DD, Suneja M, Szot JF, eds. DeGowin’s Diagnostic Examination. 10th New York, NY: McGraw-Hill; 2014.
- Campbell J. APS 1995 Presidential Address. Pain Forum. 1996;5:85-88.
- Schmerz: Das fünfte Lebenszeichen. Department of Veterans Affairs. October 2000. Verfügbar unter: http://www.va.gov/PAINMANAGEMENT/docs/Pain_As_the_5th_Vital_Sign_Toolkit.pdf. Zugriff am 7. März 2020.
- The Joint Commission. Clarification of the pain management standard. joint commission perspectives. 2014;34:11.
- The American Pain Society 2006. Pain: Current Understanding of Assessment, Management, and Treatments. Verfügbar unter: http://americanpainsociety.org/uploads/education/npc.pdf.
- Decosterd I, Hugli O, Tamches E, et al. Oligoanalgesia in the emergency department: short-term beneficial effects of an educational program on acute pain. Ann Emerg Med. 2007;50:462-471.
- Mehmood A, He S, Zafar W, et al. How vital are the vital signs? Eine multizentrische Beobachtungsstudie aus Notaufnahmen in Pakistan. BMC Emerg Med. 2015;15(Suppl2):S10.
- Fieselmann J, Hendryx M, Helms C, et al. Respiratory rate predicts cardiopulmonary arrest for internal medicine inpatients. J Gen Intern Med. 1993;8:354-360.
- Goldhill D, McNarry A, Mandersloot G, et al. A physiologically-based early warning score for ward patients: the association between score and outcome. Anaesthesia. 2005;60:547-553.
- Barfod C, Lauritzen M, Danker J, et al. Abnormale Vitalzeichen sind starke Prädiktoren für die Einweisung in die Intensivstation und die Sterblichkeit im Krankenhaus bei Erwachsenen, die in der Notaufnahme triagiert werden – eine prospektive Kohortenstudie. Scand J Trauma Resusc Emerg Med. 2012;20:28.
- Rui P, Kang K. National Hospital Ambulatory Medical Care Survey: 2015 Emergency Department Summary Tables. Available at: https://www.cdc.gov/nchs/data/nhamcs/web_tables/2015_ed_web_tables.pdf. Accessed March 7, 2020.
- Wilson JE, Pendleton JM. Oligoanalgesie in der Notaufnahme. Am J Emerg Med. 1989;7:620-623.
- Knox HT. Werden Patienten in der Notaufnahme adäquat gegen Schmerzen behandelt? Medscape. January 23, 2009. Available at: https://www.medscape.com/viewarticle/586872. Accessed March 7, 2020.
- Singer AJ, Garra G, Choban JK, et al. Triage pain scores and the desire for and use of analgesics. Ann Emerg Med. 2008;52:689-695.
- Albrecht E, Taffe P, Yersin B, et al. Undertreatment of acute pain (oligoanalgesia) and medical practice variation in prehospital analgesia of adult trauma patients: a 10 yr retrospective study. Br J Anaesth. 2013;110:96-106.
- Green SM. there is oligo-evidence for oligoanalgesia. Ann Emerg Med. 2012;60:212-214.
- Bukata R. Opiatmissbrauch vs. Oligoanalgesie. Medium. Available at: https://medium.com/@emabstracts/opiate-misuse-vs-oligoanalgesia-30ed47936ba2. Accessed March 7, 2020.
- Baruch J, Springs S. Opioids and pain in the emergency department: a narrative crisis. Medl Humanit. 2018;44:213-216.
- Perrone J, Nelson LS, Yealy DM. Choosing analgesics wisely: what we know (and still need to know) about long-term consequences of opioids. Ann Emerg Med. 2015;65:500-502.
- Axeen S, Seabury SA, Menchine M. Emergency department contribution to the prescription opioid epidemic. Ann Emerg Med. 2018;71:659-667.
- Singer M, Deutschman CS, Seymour CW, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016;315:801-810.
- Centers for Disease Control and Prevention. National Hospital Ambulatory Medical Care Survey: 2017 Emergency Department Summary Tables. Available at: https://www.cdc.gov/nchs/data/nhamcs/web_tables/2017_ed_web_tables-508.pdf. Accessed March 7, 2020.
Mark Pruitt, DO und Ya Wen, DO sind Absolventen des Adena Health System Residency Program. Michael Pallaci, DO ist Programmdirektor und Kernfakultät, Emergency Medicine Residency, ARMC, bei Adena Health System. Godwin Dogbey, PhD ist CORE-Biostatistiker, CORE Research Office, Ohio University Heritage College of Osteopathic Medicine. Die Autoren haben keine relevanten finanziellen Beziehungen mit kommerziellen Interessen.