Eine chirurgische Entlastung zur Entfernung von Narbengewebe und zur Lösung von Kontrakturen kann die Schmerzen lindern und die Funktion steifer Schultern verbessern, die auf Rehabilitationsmaßnahmen oder Physiotherapie nicht angesprochen haben
Letzte Aktualisierung: Mittwoch, 26. Januar 2005
Einführung
Dies sind die Informationen, die den Patienten mitgeteilt werden können, wenn sie eine chirurgische Entlastung bei Schultersteife in Betracht ziehen. Bevor sie jedoch auf eine spezifische klinische Situation angewendet werden können, müssen sie auf den Patienten, das Problem und den Chirurgen zugeschnitten werden.
Übungsprogramm für zu Hause
Die meisten Patienten mit steifen Schultern können ihren Komfort und ihre Funktion mit einem Übungsprogramm für zu Hause verbessern. Bei den wenigen steifen Schultern, die sich durch anhaltende Übungen nicht bessern, kann Ihr Arzt eine offene Operation in Erwägung ziehen.
Zweck
Der Zweck der Operation besteht darin, die Verwachsungen, das Narbengewebe und andere Strukturen zu durchtrennen, die die Bewegung Ihrer Schulter behindern können.
Alternativen zur Operation
Dieser Eingriff ist eine reine Wahlleistung. Die Alternativen sind, mit den Übungen fortzufahren oder den aktuellen Bewegungsumfang zu akzeptieren.
Risiken
Das Open Release ist ein chirurgischer Eingriff und birgt daher einige Risiken. Dazu gehören das Risiko einer Narkose, einer Infektion, einer Nervenverletzung, einer Verletzung der Blutgefäße, einer übermäßigen Lockerheit und Instabilität der Schulter, einer anhaltenden oder verstärkten Schultersteifigkeit, eines Bruchs, verstärkter Schmerzen oder der Notwendigkeit einer erneuten Operation.
Nach der Operation
Nach der Operation ist es wichtig, dass Sie die Übungen für die steife Schulter wieder aufnehmen, damit Verwachsungen keine Gelegenheit haben, sich neu zu bilden.
Während ein erfahrener Chirurg die Schulter bei der Operation lockern kann, sind Sie die einzige Person, die die Bewegung während der Heilungsphase aufrechterhalten kann. Diese Übungen müssen bis zu einem Jahr nach der Operation fortgesetzt werden. Wenn Sie Bedenken haben, ob Sie diesen wichtigen Aspekt Ihrer Behandlung durchführen können, besprechen Sie dies bitte mit Ihrem Arzt, bevor Sie sich operieren lassen.
Sie werden wahrscheinlich im Krankenhaus bleiben, bis Ihr Übungsprogramm gut angelaufen ist. Bei der Entlassung wird Ihr Arzt Sie auffordern, körperlich aktiv zu sein und auf Narkose- und Schlafmittel zu verzichten. Da Sie nach dem Eingriff mindestens zwei Wochen lang nicht Auto fahren können, sollten Sie geeignete Vorkehrungen treffen, um sich in dieser Zeit fortzubewegen.
Wer sollte einen chirurgischen Eingriff in Betracht ziehen
Die offene chirurgische Freisetzung wird bei informierten, einwilligungsfähigen Patienten in Erwägung gezogen, wenn die Manipulation nicht indiziert oder nicht erfolgreich ist, um die Bewegung in einer steifen Schulter wiederherzustellen. Die Rolle des Patienten im Genesungsprozess wird hervorgehoben.
Chirurgische Ansätze
Die Art der Steifheit diktiert den chirurgischen Ansatz für die refraktäre steife Schulter.
Ursprünglicher Ansatz
Wir nähern uns einer postoperativen steifen Schulter in der Regel durch eine Inzision, die Zugang zur vorherigen Operationsstelle bietet. Der Grund dafür ist, dass sich die dichtesten Verwachsungen und Narben in der Regel unterhalb des chirurgischen Schnittes befinden. Die idiopathische Schultersteife wird über einen deltopectoralen Zugang erreicht, der den Zugang zum Rotatorenintervall, zur Bewegungsschnittstelle, zum Subscapularis und zur glenohumeralen Gelenkkapsel ermöglicht. Die chirurgische Freisetzung entspricht in vielerlei Hinsicht der Freisetzung des Subscapularis und der Kapsel im Rahmen einer glenohumeralen Arthroplastik.
Wir führen die Freisetzung der Schulter in mehreren Stufen durch, wobei der Bewegungsumfang nach jeder Stufe neu bewertet wird. Wir fahren mit diesen Stufen fort, bis die gewünschte Bewegung erreicht ist.
Stufe eins
Wiederherstellung der humeroskapulären Bewegungsschnittstelle: Unsere In-vivo-MRT-Studien haben gezeigt, dass an der humeroskapulären Bewegungsschnittstelle normalerweise eine beträchtliche Auslenkung vorhanden ist. Bei postoperativen und posttraumatischen steifen Schultern sind Verwachsungen oder „Schweißpunkte“ zwischen Deltoid, Akromion, Ligamentum coracoacromiale, Korakoid und Korakoidmuskeln einerseits und der Rotatorenmanschette und dem Humerus andererseits häufig. Diese Schweißpunkte können die Bewegung an der Schnittstelle praktisch ausschalten. Daher muss jeder Bereich der Schnittstelle glatt und frei von Verklebungen sein, damit die Schulter ihren normalen Bewegungsumfang erreichen kann. Manchmal kann die Bewegungsschnittstelle verdeckt und schwer zu erkennen sein.
Bei der „total eingeklemmten Schulter“ beginnen wir unter dem Schulterdach, da wir wissen, dass es Teil des äußeren Aspekts der Bewegungsschnittstelle ist. Indem wir mit einem Messer unter das Akromion und das Ligamentum coracoacromiale sezieren, können wir das darunter liegende Manschettengewebe freilegen. Durch Rotation des Humerus nach innen und außen während dieses Schrittes der Dissektion setzen wir die Dissektion unter dem Korakoakromialbogen bis zum Korakoid fort. Dann erfolgt die scharfe Dissektion unter dem Korakoid und den Korakoidmuskeln, wobei der darunter liegende Musculus subscapularis freigesetzt wird.
Adhäsionen zwischen den Korakoidmuskeln und dem Musculus subscapularis bewirken aufgrund des Ausmaßes der Grenzflächenbewegung hier eine erhebliche Einschränkung der Außenrotation. Es ist zu bedenken, dass der Plexus brachialis, insbesondere die musculocutanen und axillären Nerven, in der Nähe liegen und gefährdet sind. Daher bleiben wir lateral zu den Coracoidea-Muskeln (die „sichere Seite“) und dissezieren auf der Oberfläche des Subscapularis, während er nach außen rotiert, anstatt medial zu den Coracoidea-Muskeln zu tauchen (der „Selbstmörder“).
In ähnlicher Weise setzt sich die scharfe Dissektion seitlich vom Akromion fort, um die Bewegungsschnittstelle zwischen dem Deltoid und der Rotatorenmanschette wiederherzustellen. Auch hier liegen die Nervenzuführungen, in diesem Fall die Äste des Nervus axillaris, in der Bewegungsschnittstelle. Wir vermeiden sie, indem wir unsere scharfe Dissektion auf dem oberflächlichen Aspekt der Rotatorenmanschette und des proximalen Humerus halten. Wenn die Dissektion in den Deltamuskel eindringt, ist dessen Nervenversorgung, der Nervus axillaris, gefährdet.
Zweiter Schritt
Eröffnung des Rotatorenintervalls: Wie unsere Untersuchungen an Leichen gezeigt haben, kann eine Verspannung des Rotatorenintervalls den glenohumeralen Bewegungsumfang erheblich einschränken. Wir lösen das Rotatorenintervall, indem wir die Subscapularis- und Supraspinatus-Sehnen von ihren Verankerungen an der Basis des Coracoids scharf abtrennen. Wir überprüfen die Vollständigkeit dieser Freisetzung, indem wir einen stumpfen Elevator zwischen den Sehnen auf beiden Seiten des Processus coracoideus hindurchführen.
Stadium drei
Wiederherstellung der Subscapularislänge und -exkursion: Der Subscapularis und die vordere Kapsel können kontrahiert und vernarbt sein, insbesondere nach früheren Verletzungen oder Operationen an der vorderen Schulter. Wir führen eine „Z“-Längung der Subscapularissehne und -kapsel in koronaler Ebene mit einem Stufenschnitt durch. Wir durchtrennen den oberflächlichen lateralen Aspekt der Sehne am Tuberculum minor in der Nähe des langen Kopfes des Bizeps. Anschließend spalten wir die Sehne medial in der Koronalebene. Abschließend vervollständigen wir den medialen Aspekt des Schnitts, indem wir die restliche Sehne und die Kapsel neben dem Labrum glenoidale durchtrennen. Am Ende des Eingriffs vernähen wir das laterale Ende des oberflächlichen Lappens mit dem medialen Ende des tiefen Lappens.
Jeder Zentimeter Subscapularis-Verlängerung, der durch den Stufenschnitt gewonnen wird, erhöht die Außenrotation um etwa 20 Grad. Vor dem Verschluss führen wir eine „360-Grad“-Freigabe der Subscapularissehne von den Korakoidmuskeln anterior, dem Nervus axillaris unten, der Kapsel und dem Skapulierhals posterior und dem Korakoid oben durch. Diese Entlastung sollte den normalen „Schwung“ und die normale Auslenkung des Subscapularis wiederherstellen.
Stufe Vier
Entlastung der Kapsel: Eine Kapselverengung ist die Hauptkomponente einer idiopathischen Schultersteife, kann aber auch eine Hauptkomponente einer posttraumatischen und postoperativen Schultersteife sein. Bei der chirurgischen Freisetzung durchtrennen wir das straffe Kapselgewebe kurz vor dem Labrum glenoidale. Die Kapsel kann je nach Versteifungsmuster selektiv oder zirkumferentiell gelöst werden. Eine zirkumferentielle Kapsellösung kann anterosuperior begonnen und dann am vorderen Glenoid nach unten geführt werden. Wir lösen die inferiore Kapsel scharf ab, während ein Finger den Nervus axillaris schützt. Mit dieser Freisetzung legen wir den Ursprung des Trizeps vom Tuberculum infraglenoidale frei. Wir führen einen Humeruskopfretraktor in das Gelenk ein und drehen ihn leicht, um die hintere inferiore Kapsel zu spannen, so dass sie sicher durchtrennt werden kann. Indem wir den Retraktor mit jedem Stück der hinteren Kapselentlastung ein wenig mehr drehen, können wir die hintere Kapsel bis zum Ursprung der Bizepssehne am Tuberculum supraglenoidale sicher entlasten. Die verlängerte Subscapularissehne wird dann an der Kapsel am Tuberculum minor angenäht.
Abbildung 1 –
Nervus axillaris
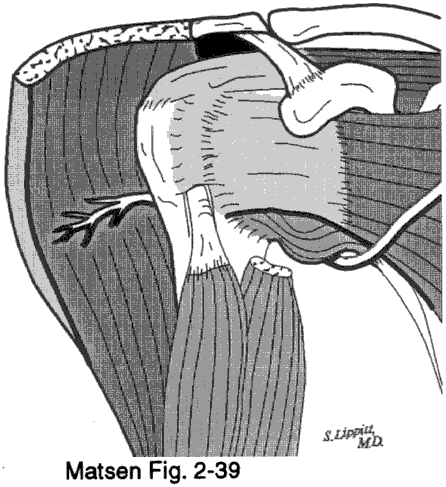
Abbildung 2 –
Subscapularis-Verlängerung
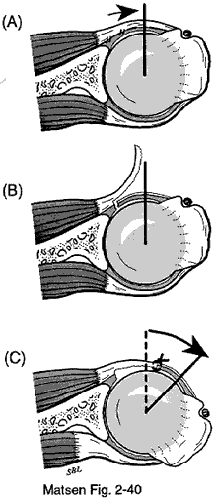
Abbildung 3 –
„360-Grad“-Lösung
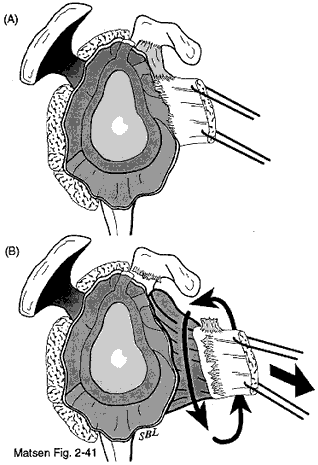
Abbildung 4 –
Lösung des N. axillaris
Freilegen der unteren Kapsel
grob, während ein Finger
den Nervus axillaris schützt
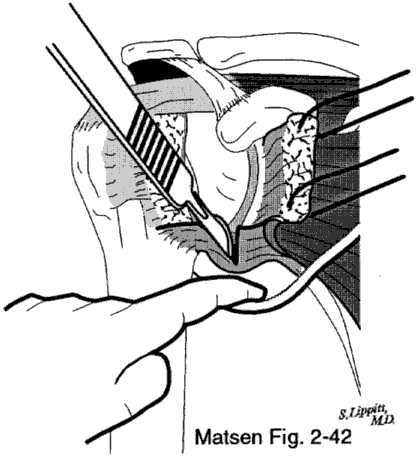
Abbildung 5 –
Entlastung der hinteren Kapsel
bis zum Ursprung der Bizepssehne
am Tuberculum supraglenoidale

Angemessene Entlastung
Die Kennzeichen einer angemessenen Entlastung sind:
- Verschiebung des Oberarmkopfes beim hinteren Schubladentest um mindestens 1.5 Zentimeter,
- ein „Vogelscheuchen“-Test, der eine fast 90 Grad Innenrotation des um 90 Grad in der Null-Grad-Thoraxebene angehobenen Arms zeigt,
- mindestens 45 Grad Außenrotation mit dem Arm an der Seite und
- eine Gesamthöhe des Arms von mindestens 140 Grad.
Nach der Operation
Kontinuierliche passive Bewegung und Bewegung
Sobald der Eingriff abgeschlossen ist, bringen wir den Arm in kontinuierliche passive Bewegung. Durch die frühzeitige Bewegung werden mehrere Ziele erreicht. Sie verhindert die Bildung von Adhäsionen oder Narben während der kritischen frühen Heilungsphase. Außerdem wird dem Patienten demonstriert, dass die Schulter sofort bewegt werden kann und soll. Schließlich scheint die frühzeitige Bewegung den Komfort, die Geschwindigkeit und die Vollständigkeit der Bewegungserholung zu erhöhen. Die Anwendung der kontinuierlichen passiven Bewegung nach der Operation wird durch einen Plexus brachialis-Block für den chirurgischen Eingriff erheblich erleichtert. Diese Art der Anästhesie ermöglicht eine 12- bis 18-stündige postoperative Anästhesie, die es dem wachen Patienten ermöglicht, die durch den Eingriff gewonnene Bewegungszunahme zu beobachten, ohne frühe postoperative Schmerzen zu verspüren.
Am ersten Tag nach der Operation nimmt der Patient die Übungen für die steife Schulter wieder auf. An jedem Tag, an dem der Patient im Krankenhaus ist, zeichnen wir den Bereich der Elevation (Überkopfbewegung) und Rotation auf Diagrammen auf, die im Krankenzimmer des Patienten angebracht sind. Diese Diagramme (siehe Abbildungen) bieten eine positive Bestätigung für die Fortschritte des Patienten.
Im Idealfall kann der Patient vor der Entlassung eine komfortable unterstützte Bewegung bis zu 140 Grad Hebung, 40 Grad Außenrotation, Innenrotation, bis er mit dem Daumen T12 erreichen kann, und eine Queradduktion, die mit der normalen Seite vergleichbar ist, demonstrieren. Die Wandtafeln spiegeln diese Entlassungsziele wider. Mit diesem Programm wird der Patient zum Mittelpunkt des Behandlungsteams und ist motiviert, die Übungen nach der Entlassung fortzusetzen.
Die zweijährigen Nachbeobachtungsdaten von zwölf Patienten, die wegen refraktärer Schultersteife offen operiert wurden, sind ermutigend (siehe Abbildung).
Abbildung 6 –
Kontinuierliche passive
Bewegungsmaschine

Abbildung 7.
Beispiel für ein leeres Verlaufsdiagramm

Abbildung 8 –
Beispiel für ein Verlaufsdiagramm
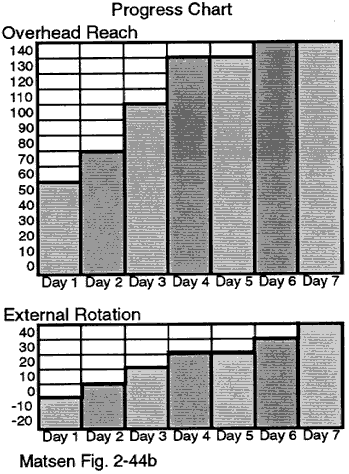
Abbildung 9 –
Zweijahres-Follow-up-Daten
